Salud en el Perú
 | |
| Población total 2016: | 31 000 000 |
| Ingreso nacional bruto per cápita (en dólares internacionales) 2013: | 11 |
| Esperanza de vida al nacer (h/m) 2017: . | 73/78 años |
| Índice de desarrollo humano 2016: | 0.740 |
| Tasa de fertilidad 2016: | 2.4 |
| Probabilidad de morir entre los 15 y los 60 años (h/m; por 1000 habitantes): | 154/94 |
| Gasto total en salud por habitante 2014: | 656 |
| Gasto total en salud como porcentaje del PIB 2015: | 5.26 |
| Fuentes de la OMS,[1] PNUD[2] y Banco Mundial[3] | |
La salud en el Perú se fundamenta en la Constitución Política del Perú, que reconoce y garantiza el derecho a la salud y al libre acceso a prestaciones a cargo de entidades públicas, privadas o mixtas.
Según la OMS en 2000, su desempeño en ese sistema se encuentra en el puesto 129 de los 191 evaluados.[4]
Historia
El Sistema Nacional de Servicios de Salud (SNSS) se promulgó por Decreto Ley 22365 en 1989,[4] así como su Régimen de Prestaciones de Salud del Seguro Social por Decreto Ley 22482. En su momento fue una de las reformas más significativas en la historia del país.[4] Ese no duró mucho y se buscaron nuevas iniciativas para potenciar ese sistema.
Con la reforma neoliberal en el país, se instalaron centros de salud local para tener cierta autonomía en todo el país aunque tenía intereses privatizadores. En la década de 1990, se desplegó el sistema a cargo del Ministerio de Salud. Posteriormente, sin embargo, este sistema perdió el dominio del esta parte del Ejecutivo para pasar parte de los gobiernos regionales y locales. El resultado fue ofrecer tarifas más bajas y mayor cantidad de exoneraciones para operar económicamente aunque su eficiencia dependió del persona que operaba en cada centro.[5] Sin embargo, esto generó críticas por su fallas en desempeño (el presupuesto de 1993 en ese sector se tomó desde el 3 % del PBI), La República señaló como ejemplo al Hospital María Auxiliadora por tener una infraestructura precaria para atender a dos millones de habitantes al sur de Lima.[6]
En 1996 Alberto Fujimori puso en marcha, frente al rechazo de los congresistas opositores, la privatización de las prestaciones de salud en el país.[7]
En 2019 se estableció la ley para abastecer obligatoriamente el uso de medicamentos genéricos en farmacias y boticas registradas como pequeñas empresas.[8] En 2024 se estableció el mínimo del 30 % del abastecimiento.[9]
Regulación jurídica
Según la Constitución Política del Perú (1993):
Artículo 7. Derecho a la salud. Protección al discapacitado. Todos tienen derecho a la protección de su salud, la del medio familiar y la de la comunidad así como el deber de contribuir a su promoción y defensa. La persona incapacitada para velar por sí misma a causa de una deficiencia física o mental tiene derecho al respeto de su dignidad y a un régimen legal de protección, atención, readaptación y seguridad.
Artículo 9. Política Nacional de Salud. El Estado determina la política nacional de salud. El Poder Ejecutivo norma y supervisa su aplicación. Es responsable de diseñarla y conducirla en forma plural y descentralizadora para facilitar a todos el acceso equitativo a los servicios de salud.
Artículo 11. Libre acceso a las prestaciones de salud y pensiones. El Estado garantiza el libre acceso a prestaciones de salud y a pensiones, a través de entidades públicas, privadas o mixtas. Supervisa asimismo su eficaz funcionamiento. La ley establece la entidad del Gobierno Nacional que administra los regímenes de pensiones a cargo del Estado.
Determinantes sociales de la salud en el Perú
En el 2016, la población económicamente activa desempleada en el Perú fue de 706 000 personas aproximadamente (tasa de desempleo de aproximadamente 4.4%).[10] Asimismo, en el 2017, el índice de desigualdad peruano en la distribución de los ingresos (Gini index) ascendió a 0.43. Este valor indica que uno de los problemas principales del Perú es su desigual distribución de ingresos. Cabe resaltar que América Latina es una de las regiones más desiguales del mundo y solo Uruguay (0.397), El Salvador (0.400) y Argentina (0.424) tienen mejores índices de Gini que Perú.[11] En el 2017, la pobreza era de 21.7%, mientras que la pobreza extrema alcanzó 3.8%.[12] Entre 2010 y 2015, el acceso a instalaciones de agua potable mejoradas ha aumentado de 84.6% a 86.7%.[13] El porcentaje de la población con servicios sanitarios básicos ha aumentado de 63% a 77% entre 1990 y el 2015 (a nivel mundial, en el mismo periodo, hubo un aumento de 58% a 68%).[14]
Sin embargo, en 2023, el Banco Mundial indicó que 7 de 10 personas que necesitan atención médica no la reciben en ese país a partir de la encuesta realizada por la Encuesta Nacional de Hogares.[15]
Condiciones de salud en el Perú
Según la INEI, la mortalidad entre el 2010-2015 fue de 6.0 por cada mil habitantes.[16] Los principales casos de mortalidad en el Perú son la neumonía, las enfermedades cerebrovasculares (derrames cerebrales), la diabetes mellitus, los infartos y la cirrosis. Asimismo, los accidentes de tránsito son la séptima causa de muerte.[17]
Mortalidad infantil
La tasa de mortalidad infantil, disminuyó de 57 por mil nacidos vivos (NV), en 1990, a 12 por mil NV, en 2016, una mejor tasa que el promedio de la Región América (15 por mil NV) y del mundo (31 por mil NV). La mortalidad neonatal, pasó de 27,6 a 8 muertes por mil NV para este mismo período. La mortalidad en menores de cinco años pasó de 80 muertes por mil NV, en 1990, a 15 por mil NV, en 2016, esta tasa también se encuentra por debajo del promedio en la Región América (18 por mil NV) y del mundo (41 por mil NV).[18]
El Perú muestra un avance sustancial en la reducción de la mortalidad infantil, la mortalidad en menores de cinco años se redujo de manera importante, lo que permitió alcanzar la meta establecida en los Objetivos de Desarrollo del Milenio (ODM) cinco años antes de plazo señalado.[19]
Mortalidad materna
La mortalidad materna es inaceptablemente alta. Cada día mueren en todo el mundo unas 830 mujeres por complicaciones relacionadas con el embarazo o el parto. En 2015 se estimaron unas 303 000 muertes de mujeres durante el embarazo y el parto o después de ellos. Prácticamente todas estas muertes se producen en países de ingresos bajos y la mayoría de ellas podrían haberse evitado.[20]
Desde 1990 el Perú ha reducido su mortalidad materna de 251 a 68 muertes por 100 mil nacidos vivos (NV) en el 2015. Sin embargo, esta razón no alcanza la cifra lograda en América Latina (67 muertes por 100 mil NV). Entre 1990 y 2015, la RMM mundial (es decir, el número de muertes maternas por 100 000 nacidos vivos) solo se redujo en un 2,3% al año llegando a 216 muertes por 100 mil NV en el 2015.[21][22][23]
Principales causas de muerte
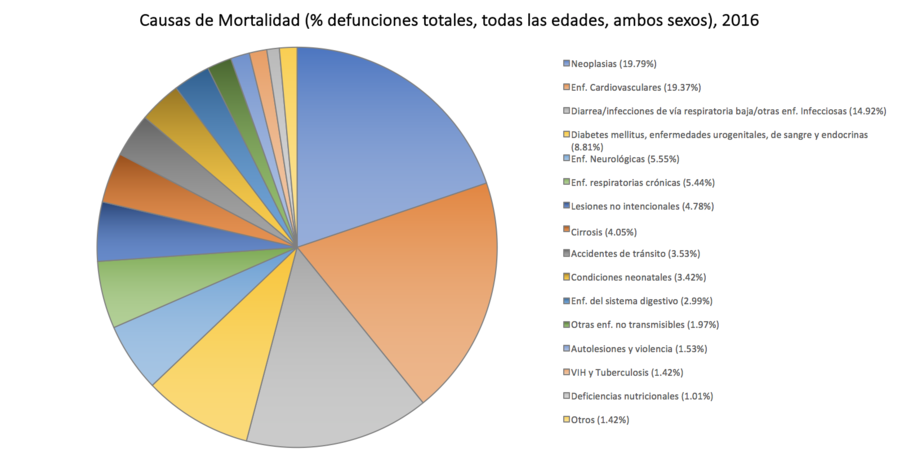
Años de vida saludable perdidos (Avisa)
| Años de vida saludables perdidos según causas en el Perú 2016 | Porcentaje |
|---|---|
| Otras enfermedades no transmisibles | 13.71 |
| Enfermedades mentales y uso de sustancias | 11.85 |
| Diarrea, infecciones de vía respiratoria baja | 9.31 |
| Neoplasias | 9.15 |
| Enfermedades musculoesqueléticas | 7.89 |
| Enfermedad cardiovascular | 7.89 |
| Condiciones neonatales | 6.96 |
| Lesiones no intencionales | 6.73 |
| Diabetes mellitus, enfermedades urogenitales, de sangre y endocrinas | 6.15 |
| Enfermedades neurológicas | 5.92 |
| Accidentes de tránsito | 3.51 |
| Enfermedades respiratorias crónicas | 3.11 |
| Deficiencias nutricionales | 2.20 |
Tuberculosis
En el Perú, la tuberculosis afecta a 33.000 personas y mata a 4.000 cada año. El Perú ocupa el primer lugar en América Latina en el número de casos de tuberculosis multidrogorresistente (MDR) y extremadamente resistente (XDR). En el 2016 se registraron 1 457 casos de MDR y 88 casos de XDR.[24]
Aunque con los años el número de muertes por tuberculosis en el Perú se han reducido y la detección y el acceso al tratamiento han mejorado, la tuberculosis en el país está lejos de ser superado.[25]
Salud mental
La salud mental no fue una de las proridades durante la reforma neoliberal en el país debido a la ausencia de inversión en ese sector.[26]
Según una encuesta de la consultora Voices y la Worldwide Independent Network of Market Research and Opinion Poll a 39 países, Perú está entre los más propensos al estrés.[27] En los primeros nueve meses del 2023 se reportaron casi un millón y tercio de casos, entre los más frecuentes son la ansiedad y depresión.[28]
Enfermedades raras
En 2023, el Ministerio de Salud registó 548 enfermedades clasificadas de huérfanas o raras.[29]
Sistema de salud
El Sistema de Salud del Perú comprende a los públicos y privados:[30]
Público
- Ministerio de Salud del Perú (MINSA)
- EsSalud
- Sanidad de las Fuerzas Armadas
- Sanidad de la Policía Nacional del Perú
- Municipios
Privado
- Entidades prestadoras de salud (EPS)
- Aseguradoras privadas, clínicas y organizaciones de la sociedad civil (OSC)
Organización
- Primer Nivel de Atención
- Categoría I – 1
- Categoría I – 2
- Categoría I – 3
- Categoría I – 4
- Segundo Nivel de Atención
- Establecimientos de salud de Atención General
- Categoría II – 1
- Categoría II – 2
- Establecimientos de salud de Atención General
- Establecimientos de Salud de Atención Especializada
- Categoría II – E
- Tercer Nivel de Atención
- Establecimiento de salud de Atención General
- Categoría III – 1
- Establecimiento de salud de Atención Especializada
- Categoría III-E
- Categoría III-2
- Establecimiento de salud de Atención General
Gasto en salud
En 2015, Perú gastó alrededor del 5.26% del PIB en salud[31] y alrededor de 323 US$ pér cápita.[32] En 2011, 64.5 % de la población contaban con seguro de salud, este porcentaje subió a 72.9 % en 2015. El incremento en la cobertura de aseguramiento se observó en la mayoría de las regiones, pero especialmente en aquellas con mayores índices de pobreza.[33]
| País | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|
 Perú Perú | 207 | 239 | 264 | 303 | 319 | 332 | 323 |
Infraestructura y equipamiento
El déficit hospitalario equivale a 1.5 camas por cada 1,000 habitantes en el Perú.[34] En el 2019, el Perú contaba con 51 781 camas que equivale a 15.9 camas por cada 1,000 habitantes.[35]
El déficit en Essalud es de 2 mil camas para atenciones en Lima y el Callao.[36]
En el 2020 se informó que el país cuenta con una cifra de 1.800 camas UCI.[37]
En 2022 El Comercio registró 8577 de las 8783 postas y centros de salud, que constituyen el primer nivel de atención del país, se encuentran en mal estado. En cambio, de los 247 hospitales, calificados dentro del segundo y del tercer nivel de atención, solo seis están óptimamente operativos.[38]
En 2023 el Colegio Médico del Perú afirmó que existe 12 a 14 médicos por cada 100 mil habitantes.[39]
Control de medicamentos
La Dirección General de Medicamentos, Insumos y Drogas es el encargado del control de la entrega de insumos por parte de farmacias y boticas, tanto de venta libre como de venta bajo receta. Para el caso de este último, debe contar con datos mínimos del prescriptor, paciente y medicamentos.[40]
Véase también
Referencias
Enlaces externos
 Wikimedia Commons alberga una categoría multimedia sobre Salud en el Perú.
Wikimedia Commons alberga una categoría multimedia sobre Salud en el Perú.- Ministerio de Salud del Perú
- Superintendencia Nacional de Salud
- Ley General de Salud (enlace roto disponible en Internet Archive; véase el historial, la primera versión y la última).
- El sistema de salud del Perú: situación actual y estrategias para orientar la extensión de la cobertura contributiva. Oscar Cetrángolo, Fabio Bertranou, Luis Casanova y Pablo Casalí. Lima: OIT/ Oficina de la OIT para los Países Andinos, 2013. 184 p.
- Organización Mundial de la Salud: Perú

