Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС, коронарные заболевания сердца; лат. morbus ischaemicus cordis, от греч. ἰσχαιμία[1] — исхайми́а — «ишемия», от ἴσχω[2][3] — и́схо — «задерживать, останавливать» и αἷμα[4] — айма — «кровь») — состояние, вызываемое хроническим недостаточным снабжением клеток сердечной мышцы кислородом (гипоксия) и питательными веществами. Наиболее частой причиной этого является накопление атеросклеротических бляшек в коронарных артериях. Характерными симптомами ИБС считают одышку и появление стенокардии (боль в груди)[5]. В начале ухудшение кровотока может не вызывать симптомов, поэтому иногда даже серьёзное осложнение — инфаркт миокарда (сердечный приступ) — возникает без видимых заранее признаков и симптомов[6]. ИБС является основной причиной смерти в мире по данным ВОЗ за 2019 год[7].
| Ишемическая болезнь сердца | |
|---|---|
 Схематическое изображение ИБС | |
| МКБ-10 | I20-I25 |
| МКБ-9 | 410-414 |
| DiseasesDB | 8695 |
| eMedicine | med/1568 |
| MeSH | D017202 |
Факторы риска подразделяют на немодифицируемые (которые невозможно контролировать) и модифицируемые, включают курение, недостаточную физическую активность, избыточный вес и несбалансированное питание. Для профилактики ИБС рекомендуется изменение образа жизни (отказ от алкоголя и курения, правильное питание и физические упражнения), а для лечения, кроме изменения образа жизни, назначают лекарства: статины, антикоагулянты и антиагреганты, бета-блокаторы и другие препараты. В некоторых случаях показаны хирургические вмешательства[5].
Эпидемиология и классификация
| Типичная стенокардия | Наблюдаются все симптомы: (i) сжимающий дискомфорт (ангиозная боль) в передней части груди или в области шеи, челюсти, плеча или руки; (ii) вызванный физической нагрузкой; (iii) проходит при приеме нитратов или отдыхе в течение 5 мин |
| Атипичная стенокардия | Наблюдаются два из трёх перечисленных выше симптомов |
| Неангиозная боль в груди | Наблюдается только один симптом из перечисленных выше |
| Класс | Краткая характеристика | Описание |
|---|---|---|
| I | Стенокардия только при значительной физической нагрузке | Стенокардия проявляется при напряжённых занятиях спортом, а также при быстрой или продолжительной ходьбе, подъёме по лестнице и т. д. |
| II | Стенокардия при умеренной физической нагрузке | Стенокардия может возникнуть при повседневной физической активности в случае, если она выполняется быстро, после еды, на холоде, на ветру, при эмоциональном стрессе или в течение первых нескольких часов после пробуждения. Стенокардия возникает при ходьбе в гору, подъёме более чем на один пролёт обычной лестницы в нормальном темпе и в нормальных условиях. |
| III | Стенокардия при малой физической нагрузке | Стенокардия возникает при ходьбе на небольшие расстояния или подъёме на один лестничный пролёт в нормальном темпе и условиях. |
| IV | Стенокардия в покое | Стенокардия возникает в состоянии покоя без какой-либо физической активности. |
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной ненасильственных смертей в мире. Среди них лидирует ИБС — на 2020 год она затрагивает 126 миллионов человек по всему миру, это 16 % от всех смертей[9]. Мужчины подвержены ИБС чаще, чем женщины[9]. По данным ВОЗ, смертность от ишемической болезни сердца выше всего в России, Украине и США[10]. По данным Росстата, в 2018 году 28,4 % всех смертей в России приходилось на ишемические болезни сердца[11]. Клинические проявления ИБС включают в себя бессимптомную ишемию миокарда, стенокардию, острые коронарные синдромы (нестабильная стенокардия, инфаркт миокарда) и внезапную кардиальную смерть[12].
Определения и классификации типов ИБС могут различаться в разных странах и рекомендациях, однако общим критерием является степень сужения (стеноз) коронарной артерии[13].
Существует три типа ишемической болезни сердца:
- Обструктивная: кровеносные сосуды значительно сужены (≥50 %) или заблокированы.
- Необструктивная: кровеносные сосуды сужаются (<50 %), потому что они разветвляются на более мелкие сосуды или из-за особенностей работы сердечной мышцы.
- Спонтанное рассечение коронарных артерий, то есть разрыв кровеносных сосудов в сердце[14].
Стенокардия, как основной симптом ИБС, также подразделяется на несколько видов, они описаны в Таблице 1. Стенокардия также подразделяется на классы в зависимости от степени тяжести. Классификация, предложенная Канадским сердечно-сосудистым обществом, представлена в Таблице 2[8].
Самое серьёзное проявление ишемической болезни сердца — острый инфаркт миокарда, он чаще всего приводит к летальному исходу, при этом 1 из 5 сердечных приступов протекает бессимптомно[15].
Механизм развития
Ишемическая болезнь сердца часто развивается в течение десятилетий, прежде чем симптомы станут достаточно ярко выраженными. Основной причиной развития ишемической болезни сердца является атеросклероз. Повреждения внутренних слоев (эндотелия) коронарных артерий и другие факторы, такие как высокий уровень холестерина (особенного «плохого», ЛПНП) и диабет. Первоначально бляшка растет вне просвета сосуда, вызывая лишь увеличение его диаметра, поэтому клинических проявлений может не быть. Однако атеросклеротические бляшки постепенно сужают просвет сосуда, что приводит к ишемической болезни сердца — состоянию, когда сердечная мышца не получает достаточного количества богатой кислородом артериальной крови из-за замедления или даже остановки кровотока. На поздних стадиях развития атеросклероза возникают более серьёзные нарушения в свертывающей системе крови. На поверхности бляшек появляются мелкие разрывы, к которым активно прикрепляются тромбоциты, из-за чего со временем могут образоваться тромбы, полностью закупоривающие просвет сосуда, что может привести к сердечному приступу (инфаркту)[16][17].
Не всегда значительная или даже полная закупорка артерии приводит к инфаркту: регулярно повторяющиеся ишемические состояния могут создать так называемое коллатеральное кровообращение (увеличение кровотока через боковые и более мелкие ветви артерий в обход основной), что смягчает последствия ограничения кровотока в основной артерии. Ишемическая болезнь сердца часто развивается в течение десятилетий, прежде чем симптомы станут достаточно ярко выраженными[16][18].
Осложнения ишемической болезни могут быть опасны для жизни или привести к инвалидности. К таким осложнениям относятся острый коронарный синдром (включая стенокардию и инфаркт миокарда), аритмия, сердечная недостаточность, кардиогенный шок и внезапная остановка сердца[5].
Симптомы
Опасность ИБС заключается в том, что не все люди имеют характерные для неё симптомы. У некоторых пациентов заболевание протекает бессимптомно вплоть до развития инфаркта миокарда. Симптомами ИБС и её прогрессии являются стенокардия и одышка при физической активности. Во время стенокардии человек нередко чувствует болезненное сдавливание в груди, также боль может быть локализована в области плеч, рук, шеи, нижней челюсти, спины или желудка, усиливаться при стрессе и проходить после сна или отдыха. Подобные симптомы неспецифичны, и многие пациенты не придают им особого значения[5][19].
Во время острых коронарных событий, например, инфаркта, к указанным выше симптомам может добавиться холодный пот, головокружение, тошнота, нарушение сна и слабость. Интересно, что симптоматика различается в зависимости от пола: женщины реже мужчин имеют симптомы ИБС и меньше испытывают боль в груди при сердечном приступе — для них характерна усталость и боль в животе[5].
Диагностика



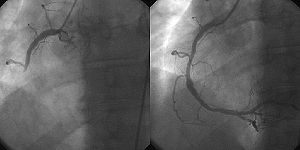
ИБС диагностируют на основании симптомов и анамнеза: врач должен спросить о пищевых привычках, физической активности, перенесённых заболеваниях, семейной истории, оценить факторы риска сердечно-сосудистых заболеваний[16]. Ниже представлены наиболее распространённые обследования, с помощью которых можно диагностировать ИБС и попытаться предсказать потенциальный риск возникновения инфаркта миокарда.
- Анализ крови, при котором исследуют уровни общего холестерина в крови, «плохого» холестерина (липопротеидов низкой и очень низкой плотности — ЛПНП и ЛПОНП соответственно), триглицеридов, глюкозы и С-реактивного белка как маркера воспалительного процесса[5].
- Электрокардиограмма (ЭКГ) — метод предполагает запись активности сердца: насколько быстро оно бьётся и стабилен ли ритм. ЭКГ основана на регистрации силы и времени прохождения электрических сигналов через сердце. ЭКГ может указать на повреждения сердца, вызванные ишемической болезнью сердца, а также на текущий или перенесённый сердечный приступ. ЭКГ не используют для скрининга болезней сердца у людей с низким риском их развития[20].
- Стресс-тестирование, суть которого состоит в наблюдении пациента под нагрузкой, например, во время тренировки, когда повышается пульс. Во время и после нагрузок снимают ЭКГ. Стресс-тестирование используется как для первичной диагностики (особенно если есть боль в груди, тахикардия, аритмия, частые головокружения), так и для оценки безопасного уровня нагрузки при ишемической болезни сердца или перенесенном сердечном приступе[21]. Более наглядная модификация этого теста — радионуклидный стресс-тест, когда в кровоток добавляют радиотрейсер — соединение с радиоактивной меткой, чаще всего изотопом фтора, например, фтордезоксиглюкозу. Молекулы радиотрейсера накапливаются в тех областях, где протекает воспаление. Визуализацию работы сердца в состояниях покоя и нагрузки в этом случае делают при помощи позитронно-эмиссионной томографии (ПЭТ), а иногда совмещают анализ с КТ или МРТ[22][23].
- Эхокардиография — звуковые волны дают информацию о динамике сердечных сокращений. Исследование показывает размер и форму сердца, работу сердечных камер и клапанов. Эхокардиография позволяет определить области сердца с нарушенным кровотоком, предыдущие повреждения и нарушения в сокращении сердечной мышцы[24][16].
- Рентгенография грудной клетки (сердца, лёгких и кровеносных сосудов) может выявить признаки сердечной недостаточности. Рентгеновское излучение является ионизирующим и опасно в больших дозах, в частности, из-за повышения вероятности развития онкологических заболеваний, однако в случае стандартных процедур интенсивность излучения мала и не несет дополнительных рисков[25][26].
- Коронарная ангиография позволяет исследовать сердце после внутривенного введения контрастного вещества на основе йода через катетер, предварительно обследовав пациента на предмет противопоказаний к йоду. Ангиография может быть назначена после получения аномальных результатов ЭКГ и стресс-тестов, вместе с жалобами на боль и другими характерными симптомами[27][28].
- Компьютерная томография (КТ) сердца позволяет обнаружить затвердение и сужение крупных артерий, а также визуализировать кальциевые отложения на стенках, что может являться ранним признаком вероятной ишемической болезни сердца. Очевидным преимуществом является неинвазивность метода, по сравнению с обычной контрастной ангиографией[29][30][8].
В некоторых случаях могут быть рекомендованы более детальные и дорогостоящие исследования:
- Магнитно-резонансная томография (МРТ) сердца выявляет повреждения тканей или проблемы с кровотоком в сердце или коронарных артериях, а также в микрососудистые изменения. Метод может быть применим для дополнительной диагностики ИБС (особенно необструктивной, бессимптомной) и микрососудистых патологий. Как правило, МРТ сердца назначают для уточнения результатов других визуализирующих исследований, таких как рентген грудной клетки или компьютерная томография[5].
- Сердечная позитронно-эмиссионная томография (ПЭТ) позволяет оценить кровоток через мелкие коронарные кровеносные сосуды и в тканях сердца, также используется для диагностики микроваскулярной стенокардии (синдром Х) и других патологий, связанных с сосудами малого диаметра[5].
Бессимптомная ИБС или заболевания малых сосудов сердца часто не диагностируются, так как пациенты и врачи не могут распознать неспецифические симптомы и верно оценить факторы риска, а «стандартные» методы диагностики не чувствительны к этим патологиям. Диагностика этих типов часто требует более инвазивных тестов или специализированных тестов, таких как ПЭТ-сканирование сердца, которые имеют свои противопоказания и недоступны для массовой диагностики[5].
Пока нельзя точно сказать, насколько скрининговые исследования сердечно-сосудистых заболеваний, включая ИБС, полезны бессимптомным пациентам. Тем не менее, согласно рекомендациями медицинских организаций ЕС и США, основное, что должен сделать врач, при общении с бессимптомным пациентом — оценить риски, используя специальные калькуляторы и шкалы риска, например, SCORE[8]. Однако, чтобы рассчитать риск, могут требоваться не только данные об образе жизни пациента и его семье, но и дополнительные данные, например, уровень общего холестерина в крови и артериальное давление[31][32][33].
Вопрос необходимости анализа биомаркеров и использование инструментальных методов с целью массовых скринингов активно обсуждается последние десятилетия[30][34]. На текущий момент дальнейшие исследования рекомендуют назначать только пациентам с высоким риском ИБС согласно шкалам оценки рисков. Для пациентов из групп риска, например, диабетиков, могут быть рекомендованы индивидуальные скрининговые мероприятия, как визуализация отложений кальция в коронарных артериях. Во время ежегодного осмотра, или диспансеризации, наиболее важной является оценка факторов риска и риска сердечного приступа в ближайшее десятилетие — в зависимости от этого врач может назначить дополнительные исследования[8][35].
Факторы риска
Факторы риска ишемической болезни сердца — это то, что может повысить вероятность развития данного сердечно-сосудистого заболевания.
Немодифицируемые
Это факторы риска, которые нельзя улучшить профилактическими мерами, но их часто учитывают при определении группы риска по сердечно-сосудистым заболеваниям отдельного человека[36]. К ним относятся:
— Старший возраст. Риск развития ишемической болезни сердца увеличивается после 45 лет у мужчин и после 55 лет у женщин[37].
— Мужской пол. Согласно имеющимся данным, вероятность ишемической болезни сердца у мужчин выше, хотя причина такой зависимости пока до конца не ясна. Есть гипотеза, что это может быть связано с наследственными вариациями Y-хромосомы[38][39][40][41].
— Менопауза. У женщин в пременопаузе серьёзные проявления ишемической болезни сердца, такие как инфаркт миокарда и внезапная остановка сердца, встречаются относительно редко. После менопаузы частота и тяжесть ишемической болезни сердца возрастает в три раза[42].
— Семейная история ССЗ. Если у человека есть родственники первой линии (отец, мать, брат, сестра) с историей ранних сердечно-сосудистых болезней — это тоже независимый фактор риска. Ранним заболеванием считается появление болезней сердца до 55 лет у отца или брата и до 65 у матери или сестры[37].
Модифицируемые
Многие факторы риска сердечно-сосудистых заболеваний можно корректировать с помощью специальных профилактических мер или через контроль сопутствующей болезни. Считается, что среди этой группы есть пять основных факторов риска, которые в сумме ответственны за более чем половину всех смертей от сердечно-сосудистых заболеваний[43].
— Дислипидемия. Высокий уровень общего холестерина и холестерина липопротеинов низкой плотности («плохого холестерина») увеличивает риск развития ишемической болезни сердца[37].
— Повышенное артериальное давление (артериальная гипертензия). Создает нагрузку на сердце и сосуды. Это хорошо установленный фактор риска сердечно-сосудистых заболеваний, включая смертность от ишемической болезни сердца. Нормальным считается давление ниже 120/80 мм рт. ст[44].
— Курение. Прекращение курения — самая важная мера профилактики ишемической болезни сердца. Преимущества отказа от курения появляются вне зависимости от того, как долго человек курил ранее[37].
— Лишний вес. Обычно усугубляет другие факторы риска. Определить, что масса тела взрослого человека соответствует норме, можно через индекс массы тела[45].
— Сахарный диабет. У людей с сахарным диабетом в 2—8 раз больше шансов столкнуться с сердечно-сосудистыми заболеваниями, чем у людей того же возраста без диабета[37].
— Малоподвижный образ жизни. Согласно крупнейшему глобальному тематическому исследованию INTERHEART, отсутствие регулярной физической активности увеличивает на 12 % риск первого инфаркта миокарда. Даже упражнения с умеренной нагрузкой защищают от ишемической болезни сердца и смертности[46][47].
— Сильный стресс и психологические расстройства. Эти факторы могут способствовать раннему развитию атеросклероза, а также к появлению острого инфаркта миокарда и внезапной остановки сердца. Связь между стрессом и атеросклерозом бывает как прямой, так и косвенной — через другие факторы риска. Например, курение или отсутствие физической активности[36].
— Неправильное питание. Некоторые особенности диеты могут увеличивать риски ишемической болезни сердца. Связь между холестерином из пищи и развитием сердечно-сосудистых заболеваний пока не до конца ясна.
— Сопутствующие заболевания. Некоторые заболевания влияют на факторы, способствующие развитию атеросклероза и ишемии, поэтому могут увеличивать риск ИБС и её осложнений. К таким состояниям относятся:
- преэклампсия — может возникнуть у женщин во время беременности и способствовать повышению артериального давления[16],
- аутоиммунные заболевания — воспалительные процессы в организме приводят к повышенному риску смерти от ИБС и инфаркта миокарда[48][49][50],
- апноэ во сне — постоянные остановки дыхания во время сна вызывают внезапные падения уровня кислорода в крови, повышают артериальное давление и плохо влияют на сердечно-сосудистую систему[16],
- хроническая болезнь почек (хроническая почечная недостаточность) — Национальный фонд почек (National Kidney Foundation) с 2002 года рекомендует считать любую стадию хронической болезни почек фактором риска ишемической болезни сердца[51],
- стоматологические заболевания — плохое состояние полости рта и потеря зубов может быть связана с умеренным увеличением частоты сердечно-сосудистых заболеваний, скорее всего, это связано неблагоприятным влиянием местного системного воспаления. Данная тема в настоящий момент изучена недостаточно[52][53][54].
Лечение

Первым и самым важным действием для лечения ИБС и профилактики её осложнений наравне с медикаментозными и хирургическими методами является изменение образа жизни: отказ от курения, увеличение физической активности, правильное питание.
Приём любых препаратов должен проводиться только по назначению врача и под его контролем[14][16]. Медикаментозное лечение включает в себя несколько групп препаратов[55]:
- Разжижающие кровь (аспирин, ривароксабан, клопидогрель и другие) — предотвращают свёртывание крови.
- Статины (липитор, симвастатин и другие) — снижают уровень холестерина, блокируя его образование и увеличивая связывание ЛПНП («плохой» холестерин) в печени.
- Бета-блокаторы (атенолол, бисопролол и другие) — компенсируют действие таких гормонов, как адреналин, замедляют сердцебиение и улучшают кровоток.
- Нитраты — расширяют кровеносные сосуды, снижая кровяное давление и устраняя болевой синдром.
- Ингибиторы АПФ (ангиотензинпревращающего фермента) — блокируют активности гормона ангиотензин-2, вызывающего сужение сосудов, нормализуют артериальное давление.
- Блокаторы рецепторов ангиотензина-2 — действуют аналогично ингибиторам АПФ, снижая артериальное давление.
- Блокаторы кальциевых каналов (амлодипин, верапамил, дилтиазем) — расслабляют мышцы, расширяют артерии, снижают давление.
- Диуретики — выводят избыток солей и воды из организма, уменьшают артериальное давление.
На поздних стадиях атеросклероза может потребоваться хирургическое вмешательство. Задача этих процедур улучшить приток крови к сердцу, убрать болевой синдром и снизить риск осложнений, например, сердечного приступа.
- Чрескожное коронарное вмешательство, или коронарная ангиопластика, позволяет открыть заблокированные или суженные коронарные артерии. Иногда в артерию помещают небольшую сетчатую трубку (стент), чтобы сохранять её открытой. Процедура проводится как с целью предотвращения потенциального инфаркта, так и в качестве экстренного лечения во время сердечного приступа.
- Аортокоронарное шунтирование — здоровые сосуды из других частей тела используются, чтобы «заменить» или «обойти» суженные коронарные артерии.
- Пересадка донорского сердца — крайняя мера, в случае, когда сердечная мышца сильно повреждена, а лекарства и другие методы воздействия неэффективны[55].
Прогнозы и профилактика осложнений
Постановка диагноза ИБС может вызывать страх и беспокойство из-за серьёзных осложнений, которыми чревато это заболевание. Необходимо пересмотреть свой образ жизни, вовремя обследоваться и выполнять назначения врача, чтобы максимально замедлить развитие болезни[14].
См. также
Примечания
Литература
Научные статьи
Список использованных монографий и учебных пособий
Список используемых диссертаций Центральной научной медицинской библиотеки (ЦНМБ)
Ссылки
- Гасилин В.С., Богословский В. А. Ишемическая болезнь сердца // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1978. — Т. 9 : Ибн-Рошд — Йордан. — С. 462—466. — 483 с. : ил.
- Ишемическая болезнь сердца / Р. М. Шахнович // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- Комитет экспертов Всероссийского научного общества кардиологов. Диагностика и лечение стабильной стенокардии. Российские рекомендации (второй пересмотр). Всероссийское научное общество кардиологов (2009). Дата обращения: 5 декабря 2015. Архивировано из оригинала 4 марта 2016 года.