胆嚢摘出術
胆嚢摘出術(たんのうてきしゅつじゅつ、Cholecystectomy)とは、胆嚢の外科的除去である。胆嚢摘出術は、症候性胆石およびその他の胆嚢疾患の一般的な治療法である[1]。現代では腹腔鏡下で行われることが多く、その場合は腹腔鏡下胆嚢摘出術(英: laparoscopic cholecystectomy)と称される。日本では英語と漢字表記を混ぜた略語の「ラパ胆」や和製英略語の「ラパコレ」が用いられることも多い[2]。
| 胆嚢摘出術 | |
|---|---|
| 治療法 | |
 腹腔鏡下胆嚢摘出術を行う米海軍の外科医と手術室看護師 | |
| 発音 | [ˌkɒləsɪsˈtɛktəmi] |
| ICD-9-CM | 575.0 |
| MeSH | D002763 |
概要
2011年、胆嚢摘出術は、米国の病院で行われる手術室での手術で8番目に多く行われた[3]。胆嚢摘出術は、腹腔鏡下または開腹手術で行うことができる[4]が、手術の支障となる合併症が無ければ腹腔鏡下手術が通常第1選択である。通常、全身麻酔下で行われる[5]。
胆嚢摘出術の適応は有症候性の胆石や、胆嚢炎、胆管炎などである。代替手段としては、鎮痛薬投与などを行った上での経過観察、内視鏡的逆行性胆管膵管造影や胆嚢瘻などがあげられる。
手術を受ければ通常、症状は緩和されるが、最大10%の人が胆嚢摘出術後に同様の症状を経験し続ける可能性があり、これは胆嚢摘出後症候群と呼ばれる[6]。胆嚢摘出術の合併症には、胆管損傷、創傷感染、出血、胆石の残存、膿瘍の形成、および胆管の狭窄が含まれる[6]。併存疾患が存在する場合、併存疾患の悪化も起こり得る。
適応

胆石による痛みや合併症が、胆嚢摘出の最も一般的な理由である[7]。胆嚢は、胆道ジスキネジアまたは胆嚢癌を治療するために摘出されることがある[8]。
胆石を持つ人は多いが、胆石を持つ人の50~80%は無症候性であり、手術を必要としない。彼らの結石は、他の理由で行われた腹部の画像検査(超音波やCTなど)で偶然発見される[9]。米国の2000万人を超える胆石患者のうち、最終的に症状(痛み)の緩和や合併症の治療のために胆嚢摘出術が必要になるのは約30%のみである[10]。
胆道疝痛
胆道疝痛、または胆石による痛みは、胆石が胆嚢から排出する胆管を一時的に塞ぐときに発生する[11]。通常、胆道疝痛による痛みは腹部の右上部に感じられ、中等度から重度で、数時間後に結石が取り除かれると自然に消える[12]。胆道疝痛は通常、食後に胆嚢が収縮して胆汁を消化管に押し出すときに発生する。胆道疝痛の最初の発作の後、90%以上の人が次の10年間に発作を繰り返す[1]。胆道疝痛の反復発作は、胆嚢を摘出する最も一般的な理由であり、米国では毎年約300,000件の胆嚢摘出術が行われている[10][13]。
急性胆嚢炎
胆嚢炎、または胆汁の正常な流れの中断によって引き起こされる胆嚢の炎症は、胆嚢摘出術のもう1つの理由である[14]。これは胆石の最も一般的な合併症である。急性胆嚢炎の90~95%は、胆嚢の排出を妨げる胆石によって引き起こされる[15]。閉塞が不完全で結石が急速に通過すると、胆道疝痛が発生する。胆嚢が完全に閉塞し、その状態が長期間続くと、急性胆嚢炎が発生する[16]。
胆嚢炎の痛みは胆道疝痛の痛みに似ているが、6時間以上続き、発熱、悪寒、白血球数の増加などの感染症の徴候とともに発生する[1]。胆嚢炎の人は通常、健康診断でマーフィー徴候が陽性になる。つまり、医師が患者に深呼吸をするように指示し、腹部の右上側を押し下げると、患者は炎症を起こした胆嚢への圧力による痛みのために吸気を停止する[1]。
急性胆嚢炎の5~10%が胆石のない人に発生するため、無石胆嚢炎と呼ばれる。通常、多臓器不全、深刻な外傷、最近の大手術、または集中治療室での長期滞在など、重症疾患に続発する異常な胆汁排出がある人に発生する[16]。
急性胆嚢炎のエピソードを繰り返す人は、胆嚢の正常な解剖学的構造の変化から慢性胆嚢炎を発症する可能性がある[16]。痛みが続く場合は、胆嚢摘出術の適応となる場合もある[17]。
胆管炎および胆石性膵炎
胆管炎および胆石性膵炎は、胆石症によるまれでより深刻な合併症である。どちらも、胆石が胆嚢から出て胆嚢管を通過し、総胆管に詰まった場合に発生する可能性がある。総胆管は肝臓と膵臓を排出し、そこでの閉塞は膵臓と胆道系の両方で炎症と感染を引き起こす可能性がある。胆嚢摘出術は、通常、これらの状態のいずれかに対する即時の治療選択肢ではないが、追加の胆石が詰まって再発するのを防ぐためによく推奨される[14]:940,1017。
胆嚢がん
胆嚢癌は、胆嚢摘出術のまれな適応症である。癌が疑われる場合は、通常、胆嚢摘出術のための開腹手技が行われる[13]。
肝移植
成人間の生体肝移植では、胆嚢が肝臓の右(外側)葉の除去を妨げ、レシピエントでの胆石の形成を防ぐため、ドナーで胆嚢摘出術が行われる[18][19]。肝臓の左葉が代わりに使用されるため、小児移植では胆嚢は除去されない[20]。
禁忌
胆嚢摘出術に特定の禁忌はなく、一般的にリスクの低い手術と考えられている。ただし、全身麻酔下での手術に耐えられない人は、胆嚢摘出術を受けるべきではない。ASA身体状態分類システムなどのツールを使用して、リスクの高いグループと低いグループに患者を分けることができる。このシステムでは、ASAカテゴリーIII、IV、およびVの人は、胆嚢摘出術のリスクが高いと見なされる。通常、これには超高齢者や門脈圧亢進症を伴う末期肝疾患などの併存疾患を持ち、血液が適切に凝固しない人が含まれる[8]。手術に代わる方法については、以下で簡単に説明する。
リスク
すべての手術には、近くの組織の損傷、出血、感染[21]、または死さえ含む深刻な合併症のリスクを伴う。胆嚢摘出術の手術による死亡率は、50歳未満では約0.1%、50歳以上では約0.5%である[10]。死亡の最大のリスクは、心疾患や肺疾患などの併存疾患によるものである[22]。
胆道損傷
胆嚢摘出術の深刻な合併症は、胆道損傷、または胆管の損傷である[23]。腹腔鏡下胆嚢摘出術は、開腹アプローチよりも胆管損傷のリスクが高く、胆管損傷は腹腔鏡症例の0.3%から0.5%、開腹症例の0.1%から0.2%で発生する[24]。腹腔鏡下胆嚢摘出術では、手術中に胆道損傷の約25~30%が判明する。残りは術後早期に明らかになる[25]。
胆管の損傷は、腹部への胆汁の漏出を引き起こすため、非常に深刻である。胆汁漏の徴候と症状には、腹痛、圧痛、発熱、手術の数日後の敗血症の徴候、または総ビリルビンとアルカリホスファターゼの上昇などの血液検査結果が含まれる[23]。胆汁漏れによる合併症は何年も続くことがあり、死に至ることもある。胆嚢摘出術後に期待どおりに回復しない患者では、常に胆汁漏を考慮する必要がある[23]。ほとんどの胆汁損傷は、胆道再建の特別な訓練を受けた外科医による修復が必要である。胆道損傷が適切に治療され、修復された場合、患者の90%以上が長期的に良好な回復過程を辿る[24]。
胆管の損傷は、胆管のX線検査(術中胆管造影(IOC))を日常的に使用することで予防および治療することができる[26]。この方法は、スウェーデンのSBUによって評価され、定期的な使用は、放射線被ばくによるがんの発生率をわずかな割合で増加させるだけで、対処されていない損傷の後の損傷と罹患率のリスクを減らすと見なされている[26]。
その他の合併症
腹腔鏡下胆嚢摘出術の安全性データのレビューでは、次の合併症が最も一般的であることがわかった。
| 合併症 | 有病率 |
|---|---|
| 創傷感染 | 1.25% |
| 尿閉 | 0.90% |
| 出血 | 0.79% |
| 総胆管内の結石の停滞 | 0.50% |
| 呼吸器 | 0.48% |
| 心臓 | 0.36% |
| 腹腔内膿瘍 | 0.34% |
| ヘルニア | 0.21% |
同じ研究では、腸損傷、敗血症、膵炎、および深部静脈血栓症/肺塞栓症の有病率がそれぞれ約0.15%であることがわかっている[27]。
胆嚢管の断端からの漏れは、開腹アプローチよりも腹腔鏡アプローチでより一般的な合併症であるが、それでもまれであり、手順の1%未満で発生する。ドレナージとそれに続く胆管ステントの挿入によって治療される[28]。
腹腔鏡処置に特異なもう1つの合併症は、症例の0.08~0.3%の経過を複雑にする「こぼれた胆石」である[29]。すなわち、胆石が切除された胆嚢から腹腔内に紛れ込み、特定して除去しないと感染の元凶になる可能性がある[30]。こぼれた胆石が最大20年間気づかれずに残存し、最終的に膿瘍が形成されたという報告がいくつかある[31]。
開腹胆嚢摘出術への転換
専門家は、腹腔鏡症例における多くの胆道損傷は、解剖学的構造を明確に見たり識別したりすることが困難であることが原因であることに同意している。解剖学的構造の特定に問題がある場合、腹腔鏡から開腹胆嚢摘出術に変更する必要があるかもしれない[32]。
周術期の内視鏡的逆行性胆管膵管造影 (ERCP)/腹腔内視鏡ランデブー (LERV) 手技
総胆管結石は、術中胆管造影がルーチンに行われる場合、胆嚢摘出術中の患者の10~15%に見られる[33][34]。総胆管結石症を管理するにはいくつかの戦略があるが、最適な方法と治療のタイミングには定説がない[35]。
近年、腹腔鏡下胆嚢摘出術で発見された総胆管結石の治療法として、ERCPによる総胆管へのアクセスを、術中に透視下で挿入した順行性ガイドワイヤーで胆嚢管から十二指腸へ進めるLERV法が確立されている。この手法は、1993年にDeslandresらによって初めて報告され[36]、いくつかの研究において従来のERCPと比較して、総胆管結石の除去率が高く、合併症、特にERCP後の膵炎が少ないことが示されている[37][38]。これはおそらく、ファーター乳頭への操作や外傷が少なく、総胆管へのアクセスが容易なためと思われる。Swahnらの研究では、ランデブー法は従来の胆道カニュレーションに比べ、ERCP後膵炎のリスクを3.6%から2.2%に減少させることが示された[39]。経胆管ガイドワイヤーを十二指腸に通す成功率は80%以上と報告されている[40]。
手順

術前準備
通常、手術前に全血球計算と肝機能検査が行われる[41]。深部静脈血栓症を予防するために予防的治療が行われる[41]。予防的抗生物質の使用は議論が分かれる。ただし、リスクの高い特定の人の感染を防ぐために、手術前に1回量を投与することがある[42][43][注釈 1]。手術の妨げになる消化管内の気体は、経口又は経鼻胃管を使用して胃から除去することができる[41]。フォーリーカテーテルが、患者の膀胱を空にするために使用される[41]。
腹腔鏡下胆嚢摘出術

腹腔鏡下胆嚢摘出術では、腹部に数カ所(通常4カ所)の小さな切り込みを入れ、そこから直径5~10 mm程度の小さな円筒形の管(オペレートポート)を通して、腹腔内に手術器具を挿入する方法である。腹腔鏡は、先端にビデオカメラと光源が付いた器具で、腹腔内を照らし、腹腔内の拡大画像をビデオスクリーンに送り、術者は臓器や組織の状態を鮮明に見ることができる。胆嚢管と胆嚢動脈を確認し、剥離した後、クリップで結紮し、胆嚢を摘出するために切断する。その後、胆嚢はポートの一つから摘出される[44]。
2008年現在、米国の胆嚢摘出術の90%は腹腔鏡下で行われている[45]。腹腔鏡手術は、開腹胆嚢摘出術よりも合併症が少なく、入院期間が短く、回復が早いと考えられている[46]。
単孔式
単一切開腹腔鏡手術(SILS)または腹腔内視鏡単一部位手術(LESS)は、標準的な腹腔鏡検査で使用される3~4の小さな切開の代わりに、単一の切開をへそを通して行う技術である。従来の四孔腹腔鏡下胆嚢摘出術よりも美容上の利点があるように思われるが、標準的な腹腔鏡手術と比較して、術後の痛みや入院期間の利点はない[47]。従来の腹腔鏡下胆嚢摘出術と比較して、SILSによる胆管損傷のリスクに関する科学的コンセンサスはない[47]。
NOTES
経管腔的内視鏡手術(NOTES)は、腹腔にアクセスするために、皮膚切開ではなく、人体の自然開口と内部切開から腹腔鏡を挿入する実験的手法である[48]。これにより、目に見える傷跡をなくすことができる[49]。2007年以来、NOTESによる胆嚢摘出術は、散発的に経胃および経膣経路を介して行われてきた[48]。2009年現在、消化管損傷のリスク、腹腔内の視野不良、およびその他の技術的制限により、胆嚢摘出術に対するNOTESのさらなる適応は制限されている[49]。
開腹胆嚢摘出術
開腹胆嚢摘出術では、右胸郭の端の下部が約8~12 cm、外科的に切開され、胆嚢は、典型的には電気メスを使用して、この大きな開口部から取り除かれる[44]。開腹胆嚢摘出術は、腹腔鏡下胆嚢摘出術中に問題が発生した場合によく行われる。たとえば、患者の解剖学的構造が異常である、外科医がカメラを通して十分に術野を見ることができない、または患者に癌があることが判明した場合などである[44]。患者が重度の胆嚢炎、気腫性胆嚢、胆嚢の瘻孔および胆石イレウス、胆管炎、肝硬変または門脈圧亢進症、および血液疾患を患っている場合にも行うことができる[44]。
生検
摘出後、胆嚢を病理学的検査に送って、診断を確認し、偶発的な癌を探す必要がある。胆嚢の偶発的ながんは、胆嚢摘出術の約1%に見られる[14]:1019。がんが胆嚢に存在する場合、通常は再手術を行って肝臓とリンパ節の一部を切除し、更にがんがないか検査する必要がある[50]。
術後管理

手術後、ほとんどの患者は定期的なモニタリングのために入院する。合併症のない腹腔鏡下胆嚢摘出術の場合は、痛みと吐き気を適切にコントロールした後、手術当日に退院することができる[43]。高リスクの患者、緊急手術が必要な患者、および/または開腹胆嚢摘出術を受けている患者は、通常、手術後数日間入院する必要がある[22]。
長期予後
単純胆道疝痛の治療として胆嚢摘出術を受ける人の95%では、胆嚢を取り除くことで症状が完全に解消される[10]。
胆嚢摘出術を受けた人の最大10%が、胆嚢摘出後症候群と呼ばれる状態を発症する[6]。症状は通常、右上腹部の持続的な痛みを伴う胆道疝痛の痛みと不快感に似ており、一般的に胃腸障害(消化不良)が含まれる[6]。
胆嚢摘出術後に下痢を発症する人もいる[8]。原因は不明だが、胆汁酸塩の腸肝リサイクルを加速する胆道系の障害によるものと推定されている。これらの塩が正常に再吸収される腸の部分である末端回腸は圧倒され、すべてを吸収しなくなり、下痢を発症する[8]。ほとんどの場合、数週間または数か月以内に治るが、まれに、状態が何年も続くことがある。コレスチラミンなどの薬でコントロールできる。
考慮事項
妊娠
妊娠中の女性が腹腔鏡下胆嚢摘出術を受けることは、妊娠中のどの時期でも一般的に安全である[9]。症状のある胆石のある女性には、自然流産や早産のリスクを減らすために、早期の待機的手術が推奨される[9]。胆嚢摘出術を行わないと、そのような女性の半数以上が妊娠中に症状を再発し、4人に1人近くが緊急手術を必要とする急性胆嚢炎などの合併症を発症する[9]。急性胆嚢炎は、虫垂切除後の妊婦の急性腹症の2番目に多い原因である[16]。
陶器様胆嚢
画像検査で胆嚢壁が石灰化を示す陶器様胆嚢(PGB)は、以前は、胆嚢癌を発症するリスクが高いと考えられていたため、胆嚢を摘出する理由の1つと考えられていた[1]。しかし、最近の研究では、胆嚢癌と陶器様胆嚢の間に強い関連性はなく、PGBだけでは予防的胆嚢摘出術の十分な適応ではないことが示されている[9]。
手術の代替
手術を望まない人、または手術の利点がリスクを上回らない人のために、胆嚢摘出術に代わる方法がいくつかある。
保存的な管理
胆道疝痛の保存的管理には、必要に応じて経口薬で症状を治療する「経過観察」アプローチが含まれる。専門家は、これが胆石を持っているが症状のない人にとって好ましい治療法であることに同意している[9]。疝痛による痛みはNSAIDs(例:ケトロラク)やオピオイドなどの鎮痛薬で管理できるため、軽度の胆道疝痛の人にも保守的な管理が適している場合がある[1]。
急性胆嚢炎の保存的管理には、手術を行わずに感染症を治療することが含まれる。通常、手術または以下に挙げるその他の介入のリスクが非常に高い患者でのみ考慮される。それは、静脈内抗生物質と輸液による治療で構成されている[51]。
ERCP

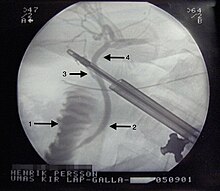
ERCPは、内視鏡的逆行性胆管膵管造影の略で、胆石が頻繁に詰まる胆管の部分を広げることで、胆石を除去したり、閉塞を防ぐことができる内視鏡的処置である。ERCPは、胆石性膵炎または胆管炎の患者の総胆管に詰まった結石を回収するためによく使用される。この処置では、内視鏡、または端にカメラが付いた小さくて細長いチューブを口から食道に通す。医師はカメラを胃から小腸の最初の部分に進め、胆管の開口部に到達する。医師は、内視鏡を介して特殊な放射線不透過性染料を胆管に注入し、結石やその他の閉塞をX線で見ることができる[52]。ERCPは全身麻酔を必要とせず、手術室の外で行うことができる。ERCPは閉塞の原因となっている特定の結石を除去して排液を可能にするために使用できるが、胆嚢内のすべての結石を除去することはできない。したがって、これは決定的な治療法とは見なされず、結石による合併症が再発する人は、胆嚢摘出術が必要になる可能性がある[53]。
胆嚢瘻術
胆嚢瘻術は、腹壁を通して細い管を挿入して胆嚢をドレナージする方法である。これは通常、画像スキャンからのガイダンスを使用して行われ、チューブを挿入する適切な場所を見つける。胆嚢瘻造設術は、高齢者や併存疾患のある患者など、全身麻酔下での手術による合併症のリスクが高いものの、胆嚢の即時ドレナージが必要な患者に適用できる[51]。チューブを通して膿や感染した物質を排出すると、胆嚢内および胆嚢周囲の炎症が軽減される。緊急手術を受ける必要がなく、救命することができる[54]。
この処置には重大なリスクと合併症が伴う。急性胆嚢炎のために経皮的胆嚢瘻造術を受けた患者を対象とした1つのレトロスペクティブ研究では、44%が総胆管結石症(総胆管に1つまたは複数の結石が詰まっている)を発症し、27%がチューブの脱落、23%が術後膿瘍を発症した[54]。
一部の人にとっては、胆嚢瘻造設によるドレナージで十分であり、後で胆嚢を除去する必要はない。人によっては、経皮的胆嚢瘻術により、短期間で十分に改善し、後で手術を受けることができる[51]。胆嚢瘻造設術後の外科的除去が、急性胆嚢炎のリスクの高い外科的患者に最適であることを示す明確な証拠はない[51]。
頻度
毎年、米国では約60万人が胆嚢摘出術を受けている[14]:855。
2012年にメディケイドでカバーされ、保険に加入していない米国の病院滞在に関する研究では、胆嚢摘出術が最も一般的な手術室での処置であった[55]。
歴史

カール・ランゲンバッハは、1882年7月15日にベルリンのLazarus病院で最初の胆嚢摘出術に成功した[56]。これ以前は、症候性胆石の外科的治療は、胆嚢瘻術または胆石除去に限定されていた[56]。ランゲンバッハは、17世紀に行われた犬の実験で胆嚢が不要であることを証明したことや、胆石は胆嚢で形成されるという医学的見解から、新しい術式を開発したのである[56]。この技術は当初は物議を醸していたが、20世紀までに胆嚢摘出術は胆嚢瘻術よりも死亡率の低い術式として確立された[56]。
腹腔鏡技術
エーリッヒ・ミューエは、1985年9月12日、ドイツのベーブリンゲンで最初の腹腔鏡下胆嚢摘出術を行った[57]。ミューエは、1980年に婦人科医のクルト・ゼムが行った最初の腹腔鏡下虫垂切除術をきっかけに、腹腔鏡下胆嚢摘出術の技術を開発することになった[58]。彼はその後、腫大した胆嚢に適合するのに十分な大きさの作業チャネルを備えた光学腹腔鏡を設計した[58]。ミューエは1986年にドイツ外科学会で彼の技術を発表し、術後の痛みの軽減と入院期間の短縮を主張した[59]。彼の研究はドイツの外科組織から強い抵抗を受け、英語でそれを伝えるのに苦労したために無視されてしまった[58]。さらに1987年、ミューエの革新的な技術が原因で術後の患者が死亡したと誤解され、過失致死罪で起訴されたのである[60]。しかし、1990年、ミューエは無罪を勝ち取った[60]。彼の先駆的な業績は、最終的に1992年にドイツ外科学会で認められた[58]。
フィリップ・ムレは、1987年3月17日、フランスのリヨンで腹腔鏡下胆嚢摘出術を行った[58]。彼の技術はフランスで急速に採用され、改良された[58]。その後3年間で世界中に導入された[58]。患者の間での人気に後押しされて、腹腔鏡技術は開腹手術や胆石の非侵襲的治療よりも好まれるようになった[58]。
2013年までに、腹腔鏡下胆嚢摘出術が、合併症のない胆石と急性胆嚢炎の患者に対する治療の第一選択として、開腹胆嚢摘出術に取って代わった[44][61]。
2014年までには、腹腔鏡下胆嚢摘出術が症候性胆石の治療のゴールドスタンダードになった[41][62]。
腹腔鏡下胆嚢摘出術は困難な手技である可能性があり、外科医は高度な腹腔鏡技術の訓練を受けて、安全かつ効果的に手術を完了する必要がある[63]。
脚注
注釈
出典
参考文献
- “胆嚢摘出術の患者向け小冊子” (英語). American College of Surgeons. アメリカ外科学会. 2022年11月5日閲覧。
- “胆嚢摘出” (英語). NHS. 国民保健サービス(英国) (2017年10月23日). 2020年1月4日閲覧。