Diabetes mellitus type 2
Type 2-diabetes eller Diabetes mellitus type 2 blev tidligere kaldt ikke-insulinafhængig sukkersyge eller gammelmandssukkersyge. Det er en stofskiftesygdom, som er kendetegnet ved forhøjet blodsukker.[2][3][4][5]
| Type 2-diabetes, Diabetes mellitus type 2 Klassifikation | |
|---|---|
 Symbolet for diabetes.[1] | |
| Information | |
| Navn | Type 2-diabetes, Diabetes mellitus type 2 |
| Medicinsk fagområde | endokrinologi, almen medicin |
| Genetisk association | (lang liste) |
| SKS | DE11 |
| ICD-10 | E11 |
| ICD-9 | 250.02 250.00, 250.02 |
| OMIM | 125853 |
| DiseasesDB | 3661 |
| MedlinePlus | 000313 |
| eMedicine | article/117853 |
| MeSH | D003924 |
| Information med symbolet | |
Forhøjet blodsukker opstår som følge af insulinresistens og relativ insulinmangel.[6] Det er i modsætning til type 1-diabetes, hvor der er en total mangel på insulin på grund af destruktion af beta-celler i de Langerhanske øer i bugspytkirtelen.[7] De klassiske symptomer er stor tørst (polydipsia), hyppig vandladning (polyuria) og konstant sult (polyphagia). Type 2-diabetes udgør 90% af diabetes-tilfældene. De øvrige 10 % udgøres især af type 1-diabetes og graviditetsdiabetes. Overvægt anses for den største årsag til type 2-diabetes hos folk, der ikke er genetisk disponeret for sygdommen.
Type 2-diabetes reguleres først med øget motion og kostomlægning. Hvis dette ikke giver tilstrækkeligt lavt blodsukker, kan medicin som metformin eller insulin være nødvendig. Patienter, der får insulin, skal som regel tjekke blodsukker-niveauet jævnligt.
Diabetes er blevet meget mere udbredt i løbet af de sidste 50 år i takt med overvægt. I 2010 var der ca. 285 millioner, der led af sygdommen, sammenlignet med 30 millioner i 1985. På lang sigt kan et højt blodsukkerniveau give hjertelidelser, slagtilfælde, diabetisk øjensygdom, nyresvigt, som måske skal behandles meddialyse, og forringet blodcirkulation til lemmerne, hvilket kan føre til amputationer. Den akutte komplikation syreforgiftning (diabetisk ketoacidose), som man får af type 1-diabetes er sjælden.[8] Men der kan opstå nonketotisk hyperosmolær koma.
Tegn og symptomer
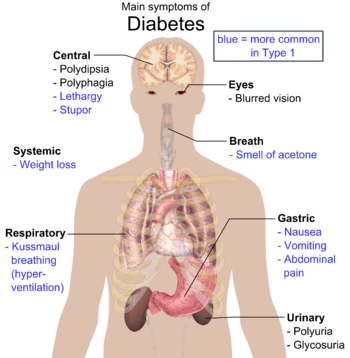
De klassiske symptomer på diabetes er polyuria (hyppig vandladning), polydipsia (man er mere tørstig), polyphagia (man er mere sulten) og vægttab.[9] Andre hyppige symptomer kan for eksempel være sløret syn gennem nogen tid, kløe, perifer neuropati, tilbagevendende skedeinfektioner og træthed. Dog har mange mennesker ingen symptomer i de første år og diagnosen stilles ved rutineundersøgelser.Type 2-diabetikere kan i sjældne tilfælde få nonketotisk hyperosmolær koma (en tilstand med meget højt blodsukker i forbindelse med nedsat bevidsthedsniveau og lavt blodtryk).[7]
Komplikationer
Type 2-diabetes er en kronisk sygdom, der typisk forbindes med ti år kortere forventet levetid.[10] Noget af grunden er komplikationer såsom dobbelt eller firdobbelt risiko for at få hjertekarsygdomme såsom iskæmisk hjertesygdom og slagtilfælde, 20 gange højere risiko for amputation af ben, og flere indlæggelser.[10] I den udviklede verden og i stigende grad også andre steder er type 2-diabetes den almindeligste årsag til ikketraumatisk blindhed og nyresvigt.[11] Sygdommen er også blevet forbundet med en øget risiko for kognitiv funktionsforstyrrelse og demens gennem sygdomsprocesser som Alzheimers sygdom og vaskulær demens.[12] Andre komplikationer kan være: acanthosis nigricans, nedsat seksuel funktion og hyppige infektioner.[9]
Årsag
Type 2-diabetes skyldes tit en kombination af livsstil og genetiske faktorer.[11][13] Nogle faktorer kan man selv styre, fx kost og overvægt, men det gælder ikke andre faktorer såsom alderdom, at man er kvinde eller arvelige faktorer.[10] Søvnmangel er også sat i forbindelse med type 2-diabetes.[14] Det menes at skyldes påvirkning af stofskiftet.[14] En mors ernæring under fostrets udvikling kan også spille en rolle. En mulig mekanisme er ændret DNA-methylering.[15]
Livsstil
Man ved, at flere livsstilsfaktorer er afgørende for udviklingen af type 2-diabetes: Overvægt (defineret som et BMI på over 30), manglende fysisk aktivitet, dårlig kost, stress og urbanisering.[10] 30% af tilfældene hos kinesere og japanere, 60-80% af tilfældene hos europæere og afrikanere og 100% af tilfældene hos Pima indianere og folk fra Stillehavsøerne skyldes for meget kropsfedt.[7] Folk, der ikke er overvægtige, har tit et højt talje-hofte ratio.[7]
Kostvaner kan også påvirke risikoen for at få type 2-diabetes. Hvis man indtager for mange drikkevarer med sukker, øges risikoen.[16][17] Det er også vigtigt, hvilken type fedt man indtager. Mættede fedtsyrer og transfedtsyrer øger risikoen, hvorimod flerumættede fedtsyrer og monoumættede fedtsyrer mindsker risikoen.[13] Store mængderhvide ris ser også ud til at øge risikoen.[18] Manglende motion menes at stå bag 7% af tilfældene.[19]
Genetik
Diabetes involverer som regel mange gener, der hver for sig bærer en lidt forhøjet risiko for at blive type 2-diabetiker.[10] Hvis en enægget tvilling får diabetes, har den anden tvilling en 90% højere risiko for at udvikle sygdommen. For andre søskende er risikoen 25-50%.[7] I skrivende stund (2011) er der fundet over 36 gener, der bidrager til at kunne give type 2-diabetes.[20] Disse gener udgør i alt kun 10% af den arvelige disposition for sygdommen. TCF7L2 allel øger fx risikoen halvanden gang, og er den største risikofaktor af de fælles genetiske varianter. De fleste af de gener, der er sat i forbindelse med diabetes, har med beta-cellernes funktioner at gøre.[7]
Sjældne tilfælde af diabetes skyldes en abnormitet i et enkelt gen (det kaldes monogenisk diabetes eller "andre særlige typer af diabetes").[7][10] Det gælder bl.a. aldersdiabetes udviklet i en ung alder (MODY), Donohue-syndromet og Rabson-Mendenhalls syndromet.[10] MODY udgør 1–5% af alle diabetestilfælde hos unge mennesker.[21]
Lægelige forhold
Flere slags lægemidler og helbredsproblemer gør os modtagelige for sukkersyge.[22]
Nogle af lægemidlerne er: Glukokortikoider, thiazider, betablokkere, atypiske antipsykotika,[23] og statiner.[24]
Kvinder, der har haft graviditetssdiabetes har en større risiko for at udvikle type 2-diabetes.[9]
Også andre helbredsproblemer forbindes med diabetes: akromegali, Cushings syndrom, hypertyreose,fæokromocytom og visse kræftformer såsom glukagonomer.[22] Testosteronmangel forbindes også med type 2-diabetes.[25][26] Kronisk tandkødssygdom øger også risikoen for at udvikle type 2-diabetes.[27]
Patofysiologi
Type 2-diabetes skyldes utilstrækkelig insulinproduktion fra beta-cellerne i forbindelse med insulinresistens.[7] Insulinresistens vil sige, at cellerne ikke reagerer tilstrækkeligt på et normalt insulinniveau. Det opstår især i muskelvæv, fedtvæv og i leveren.[28] Normalt nedsætter insulin i leveren frigørelsen af glukose. Men ved insulinresistens sender leveren fejlagtigt sukker ud i blodet.[10] Forholdet mellem insulinresistens og funktionsfejl i beta-cellerne er forskelligt fra individ til individ. Nogle lider hovedsageligt af insulinresistens og har kun mindre fejl i udskillelsen af insulin, mens andre kun har svag insulinresistens, men ikke udskiller meget insulin.[7]
Andre mekanismer, der forbindes med type 2-diabetes og insulinresistens, er bl.a.: lipider i fedtceller, resistens over for og mangel på inkretin, høje glukagonniveauer i blodet, forhøjet ophobning af salt og vand i nyrerne, og at centralnervesystemet ikke regulerer stofskiftet korrekt.[10] En af de mulige årsager til insulinresistens er det insulinnedbrydende enzym, IDE (efter engelsk: insulin-degrading enzyme).[29] Ikke alle med insulinresistens udvikler diabetes, for det kræver også en fejl i insulinproduktionen af beta-cellerne i bugspytkirtlen.[7]
Diagnose
Verdensundhedsorganisationens definition af diabetes (både type 1 og type 2) er forhøjet glukosetal med symptomer en gang eller forhøjede værdier to gange på en eller flere af følgende:[30]
- glukose i plasma målt under faste ≥ 7.0 mmol/l (126 mg/dl)
- eller
- med en glukosetoleranceprøve to timer efter en oral dosis plasmaglukose ≥ 11.1 mmol/l (200 mg/dl)
Et vilkårligt blodsukkertal på over 11.1 mmol/l (200 mg/dL) sammen med typiske symptomer[9] eller et glykosyleret hæmoglobin (HbA1c) på over 6.5% er også en metode til at diagnosticere sukkersyge.[10] I 2009 anbefalede en international ekspertgruppe med deltagere fra American Diabetes Association, International Diabetes Federation og European Association for the Study of Diabetes (EASD) en grænseværdi på ≥6.5% HbA1cfor at diagnosticere diabetes. Anbefalingen blev vedtaget af American Diabetes Association i 2010. [31] Der bør tages positive prøver, til patienten har typiske symptomer og et blodsukker på >11.1 mmol/l (>200 mg/dl).[32]
Diagnosen diabetes stille på baggrund af forholdet mellem resultatet af en glukosetoleranceprøve, fastende glukose eller HbA1c og komplikationer som øjenproblemer.[10] Fastende eller vilkårligt blodsukkertal foretrækkes frem for glukosetoleranceprøver, da de er lettere for folk.[10] Fordelene ved HbA1c er, at man ikke skal være fastende, og resultaterne er mere stabile. Ulempen er, at prøven er dyrere end at måle blodgklukose.[33] Man vurderer, at 20% af diabetikerne i USA, ikke er klar over, at de har sygdommen.[10]
Diabetes mellitus type 2 karakteriseres af et højt blodglukosetal i forbindelse med insulinresistens og en relativinsulinmangel.[6] Ved diabetes mellitus type 1 derimod er der en total mangel på insulin, da de beta-celler i de Langerhanske øer i bugspytkirtelen er ødelagt, og ved graviditetsdiabetes er der forhøjede blodsukkerværdier i forbindelse med graviditeten.[7] Type 1 og type 2-diabetes kan som regel nemt genkendes.[32] Hvis der er tvivl om diagnosen, kan prøver forantistoffer hjælpe til at påvise type 1, og C-peptid-niveauet kan påvise type 2.[34]
Screening
Ingen større organisationer anbefaler universel screening for diabetes, da intet tyder på, at det ville hjælpe.[35] United States Preventive Services Task Force anbefaler screening af voksne uden symptomer, hvis deres blodtryk er over 135/80 mmHg.[36] Der er ikke nok beviser for eller imod til at tage stilling til screening af folk med lavere blodtryk.[36] Verdenssundhedsorganisationen anbefaler kun, at man tjekker folk fra højrisikogrupper.[35] I USA er det bl.a. folk over 45 år, folk med en nær slægtning med diabetes, visse etniske grupper såsom folk af latinamerikansk afstamning, afrikansk-amerikanere og medlemmer af de oprindelige amerikanske folkeslag samt kvinder der har haft graviditetsdiabetes, polycystisk ovariesyndrom samt overvægtige og folk med metabolisk syndrom.[9]
Forebyggelse
Udbruddet af type 2-diabetes kan sinkes eller forhindres ved at spise rigtigt og dyrke jævnlig motion.[37][38] Intensive forholdsregler i form af livsstilsændringer kan mere end halvere risikoen.[11] Man opnår altid en fordel ved at dyrke motion, uanset ens oprindelige vægt eller eventuelle vægttab.[39] Ikke meget tyder på, at det hjælper kun at ændre kostvaner.[40] Men noget tyder på, at det hjælper at spise mange bladgrønstager [41]og ikke drikke for mange sukkerholdige drikkevarer.[16] Folk, som har lav glukosetolerance, kan mindske risikoen for at udvikle diabetes ved at kombinere diæt og motion med metformin eller acarbose.[11][42] Livsstilsændringer er mere effektive end metformin.[11]
Regulering
Type 2-diabetes reguleres især ved at ændre livsstil, mindske andre risikofaktorer for hjertekarsygdomme og holde blodsukkerniveauet normalt.[11] I 2008 anbefalede det britiske sundhedsvæsen, at folk der lige har fået stillet diagnosen type 2-diabetes, selv skulle tjekke blodglukosen,[43] men det er ikke sikkert, hvor stor fordel der er ved, at folk, der ikke bruger meget insulin, selv tjekker det.[11][44] Ved at overvåge andre risikofaktorer for hjertekarsygdomme såsom højt blodtryk, højt kolesteroltal og mikroalbuminurikan den forventede levetid forlænges.[11] Ved at holde blodtrykket under 130/80 mmHg i stedet for det normalt accepterede niveau på under 140-160/85-100 mmHg) kan man reducere risikoen for slagtilfælde let, men det er ikke livsforlængende.[45]
Det ser ikke ud til, at diabetikere lever længere, selvom de intensivt holder et meget lavt blodsukkertal på (HbA1C<6%) til forskel fra det almindelige niveau (HbA1C of 7-7.9%).[46][47] Målet med behandlingen er typisk et HbA1C på under 7% eller en fastende glukose på under 6.7 mmol/L (120 mg/dL). Disse mål kan dog ændres efter konsultation med en læge, hvor risikofaktorer for lavt blodsukker og en kortere levetid tages med i betragtning.[9] Alle patienter med type 2-diabetes bør regelmæssigt få øjnene undersøgt.[7]
Livsstil
Korrekt kost og motion er grundpillerne i diabetesbehandlingen.[9] Jo mere motion, man dyrker, jo bedre er resultaterne.[48] Aerobics giver lavere HbA1C og øget insulinfølsomhed.[48] Styrketræning er også nyttigt, og en kombination af de to typer motion er det bedste.[48] Diabeteskost, som fremmer vægttab, er vigtigt.[49] Det er omdiskuteret, hvilken kost, der er bedst.[49] En kost med et lavt glykæmisk indeks gør det lettere at styre sit blodsukker.[50] Type 2-diabetikere kan lære at styre deres blodsukkertal i op til seks måneder.[51] Hvis folk med mild diabetes, som har ændret kostvaner, ikke får bedre blodsukkertal inden for seks uger, skal det overvejes at medicinere.[9]
Medicin

Der er flere typer medicin mod diabetes. Metformin anbefales som standard, da der er tegn på, at det reducerer dødeligheden.[11] Der kan ordineres en anden type oral medicin, hvis metmorfin ikke er nok.[52] Andre typer er: sulfonylurinstoffer, sekretionsfremmende stoffer uden sulfonylurinstoffer, alfa-glucosidase hæmmere, thiazolidinedioner, glucagon-lignende peptid-1 analog (GLP-1), dipeptidyl peptidase-4 hæmmere.[11][53] Metformin må ikke gives til folk med alvorlige nyre- eller leverproblemer.[9] Indsprøjtning med insulin kan ordineres sammen med oral medicin eller alene.[11]
De færreste har brug for insulin fra starten.[7] Når det anvendes, gives en langtidsvirkende sprøjte om natten samtidig med, at den orale medicin fortsættes.[9][11] Dosen øges så, til blodsukkerniveauet er under kontrol.[11] Når det ikke længere er nok at give insulin om natten, kan to daglige doser være bedre.[9] De langtidsvirkende insuliner, glargin og detemir, ser ikke ud til at virke meget bedre end neutral protamin Hagedorn (NPH) insulin, men de er betydeligt dyrere, så pr. 2010 er de ikke kosteffektive.[54] Gravide behandles som regel med insulin.[9]
Kirurgi
En Fedmekirurgi er effektivt i behandlingen af overvægtige diabetikere.[55] Mange kan opretholde et normalt blodsukkerniveau med lidt eller ingen medicin efter operationen[56] og på lang sigt er det livsforlængende.[57] Der er dog en risiko på under 1% for at operationen kan få dødelig udgang.[58] BMI-grænsen for, hvornår en operation kan hjælpe, er endnu ikke fastsat.[57] Men det anbefales at overveje det, hvis man hverken kan få vægt eller blodsukker under kontrol.[59]
Epidemiologi

I 2010 blev det anslået, at der på verdensplan var 285 millioner mennesker med type 2-diabetes. Det er ca. 90% af alle diabetikere.[10] Det svarer ca. til 6% af verdens voksne befolkning.[60] Diabetes er almindelig både i den udviklede verden og i udviklingslandene.[10] Den er stadig ikke så udbredt i fjerdeverdenslande.[7]
Kvinder synes at være mere udsat ligesom visse etniske grupper,[10][61] såsom sydasiater, Folk fra Stillehavsøerne, Latinamerikanere og den oprindelige befolkning i USA.[9] Det kan skyldes, at visse etniske grupper dårligere tåler den vestlige livsstil.[62] Type 2-diabetes har traditionelt været en sygdom, man mente voksne fik, men den ses stadig oftere hos børn i takt med, at der bliver flere overvægtige børn.[10] Type 2-diabetes ses nu lige så tit som type 1-diabetes hos teenagere i USA.[7]
I 1985 blev det anslået, at der var 30 millioner diabetikere, og det steg til 135 millioner i 1995 og 217 millioner i 2005.[63] Stigningen menes især at skyldes en stadig ældre verdensbefolkning, mindre motion og stadig stigende overvægtsproblemer.[63] De fem lande, der havde flest diabetikere, var i år 2000 Indien med 31.7 millioner, Kina med 20.8 millioner, USA med 17.7 millioner, Indonesien med 8.4 millioner og Japan med 6.8 millioner.[64] Verdenssundhedsorganisationen anerkender det som en global epidemi.[65]
Historie
Diabetes er en af de første sygdomme, vi har beskrivelser af.[66] Det omtales i et ægyptisk manuskript fra ca. 1500 f.v.t., som nævner "en for voldsom udtømning af urin".[67] Man mener, de første tilfælde, der er beskrevet, har været type 1.[67] Indiske læger identificerede sygdommen ca. på samme tid og beskrev den som madhumeha eller honningurin, idet de bemærkede, at urinen tiltrak myrer.[67] Navnet "diabetes" eller "at gå igennem" blev første brugt i 230 f.v.t. af grækeren Appollonius af Memphis.[67] Sygdommen forekom sjældent i romertiden.Galen bemærker, at han kun så to tilfælde i hele sin karriere.[67]
Det var de indiske læger Sushruta and Charaka i 400-500 e.Kr., som først indså, at type 1 og type 2-diabetes er to forskellige sygdomme. Type 1 blev forbundet med ungdom, og type 2 med overvægt.[67] Ordet "mellitus" eller "fra honning" blev tilføjet af britiske John Rolle sidst i 1700-tallet for at adskille sygdommen fra diabetes insipidus, som også forbindes med meget hyppig vandladning.[67] Det var ingen effektiv kur før først i det 20. århundrede, da canadierne Frederick Bantingog Charles Best opdagede insulin i 1921 og 1922.[67] Det blev efterfulgt af udviklingen af langtidsvirkende NPH insulin i 1940'erne.[67]