ਸ਼ੱਕਰ ਰੋਗ ਟਾਈਪ 2
ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਟਾਈਪ 2 – ਜਿਸਨੂੰ ਪਹਿਲਾਂ ਗੈਰ- ਇਨਸੁਲਿਨ ਅਧਾਰਿਤ ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ (NIDDM) ਜਾਂਬਾਲਗ ਉਮਰ ਵਿੱਚ ਸ਼ੁਰੂ ਹੋਣ ਵਾਲਾ ਡਾਇਬਟੀਜ਼ ਕਿਹਾ ਜਾਂਦਾ ਹੈ – ਇੱਕ ਆਹਾਰ ਪਾਚਨ ਸਬੰਧੀ ਵਿਕਾਰ ਹੈ ਜੋ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਦੇ ਸੰਦਰਭ ਵਿੱਚ ਉੱਚ ਬਲੱਡ ਗੁਲੂਕੋਜ਼ ਦੁਆਰਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਨਸੁਲਿਨ ਦੀ ਘਾਟ ਨਾਲ ਸਬੰਧਤ ਹੁੰਦਾ ਹੈ।[2] ਇਹ ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਟਾਈਪ 1 ਦੇ ਉਲਟ ਹੁੰਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਪਾਚਨ ਗ੍ਰੰਥੀ ਵਿੱਚ ਆਈਲੈਟ ਕੋਸ਼ਿਕਾਵਾਂ ਦੇ ਨਸ਼ਟ ਹੋਣ ਕਾਰਨ ਇਨਸੁਲਿਨ ਦੀ ਪੂਰੀ ਤਰ੍ਹਾਂ ਘਾਟ ਹੋ ਜਾਂਦੀ ਹੈ।[3] ਵਿਸ਼ੇਸ਼ ਲੱਛਣ ਬਹੁਤ ਜ਼ਿਆਦਾ ਪਿਆਸ ਲੱਗਣੀ, ਵਾਰ-ਵਾਰ ਪਿਸ਼ਾਬ ਆਉਣਾ, ਅਤੇ ਲਗਾਤਾਰ ਭੁੱਖ ਲੱਗਣੀ ਹਨ। ਡਾਇਬਟੀਜ਼ (ਸ਼ੱਕਰ ਰੋਗ ਜਾਂ ਸ਼ੂਗਰ) ਦਾ ਲਗਭਗ 90% ਹਿੱਸਾ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਹੁੰਦੀ ਹੈ ਅਤੇ ਬਾਕੀ ਦੇ 10% ਮਾਮਲਿਆਂ ਵਿੱਚ ਮੁੱਖ ਤੌਰ ਤੇ ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਟਾਈਪ 1 ਅਤੇ ਪੇਟ ਸਬੰਧੀ ਡਾਇਬਟੀਜ਼ ਹੁੰਦੀ ਹੈ। ਮੋਟਾਪੇ ਨੂੰ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਟਾਈਪ 2 ਡਾਈਬਟੀਜ਼ ਦਾ ਮੁੱਖ ਕਾਰਨ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਅਨੁਵੰਸ਼ਕ ਤੌਰ 'ਤੇ ਇਸ ਰੋਗ ਦੇ ਹੋਣ ਦੀ ਵਧੇਰੇ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ।
| ਸ਼ੱਕਰ ਰੋਗ ਟਾਈਪ 2 | |
|---|---|
| ਵਰਗੀਕਰਨ ਅਤੇ ਬਾਹਰਲੇ ਸਰੋਤ | |
 ਸ਼ੱਕਰ-ਰੋਗ ਦਾ ਪ੍ਰਤੀਕ ਵਿਸ਼ਵ-ਵਿਆਪੀ ਨੀਲਾ ਘੇਰਾ।[1] | |
| ਆਈ.ਸੀ.ਡੀ. (ICD)-10 | E11 |
| ਆਈ.ਸੀ.ਡੀ. (ICD)-9 | 250.00, 250.02 |
| ਓ.ਐਮ.ਆਈ. ਐਮ. (OMIM) | 125853 |
| ਰੋਗ ਡੇਟਾਬੇਸ (DiseasesDB) | 3661 |
| ਮੈੱਡਲਾਈਨ ਪਲੱਸ (MedlinePlus) | 000313 |
| ਈ-ਮੈਡੀਸਨ (eMedicine) | article/117853 |
| MeSH | D003924 |
ਸ਼ੁਰੂ ਵਿੱਚ ਟਾਈਪ 2 ਸ਼ੱਕਰ ਰੋਗ 'ਤੇ ਕਸਰਤ ਅਤੇ ਆਹਾਰ ਪਰਿਵਰਤਨ ਦੇ ਦੁਆਰਾ ਕਾਬੂ ਪਾਇਆ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਇਹਨਾਂ ਵਿਧੀਆਂ ਦੇ ਦੁਆਰਾ ਖੂਨ ਵਿੱਚ ਸ਼ੱਕਰ ਦੇ ਪੱਧਰ ਉਚਿਤ ਤੌਰ ਤੇ ਨਹੀਂ ਘਟਦੇ ਹਨ, ਤਾਂ ਮੈਟਫੋਰਮਿਨ ਜਾਂ ਇਨਸੁਲਿਨ ਦਵਾਈਆਂ ਦੀ ਲੋੜ ਪੈ ਸਕਦੀ ਹੈ। ਇਨਸੁਲਿਨ ਲੈਣ ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਨਿਯਮਿਤ ਰੂਪ ਵਿੱਚ ਖੂਨ ਵਿਚਲੀ ਸ਼ੱਕਰ ਦੇ ਪੱਧਰਾਂ ਦੀ ਨਿਯਮਿਤ ਤੌਰ ਜਾਂਚ ਕਰਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਪਿਛਲੇ 50 ਸਾਲਾਂ ਵਿੱਚ ਸ਼ੱਕਰ ਰੋਗ ਦੀਆਂ ਦਰਾਂ ਮੋਟਾਪੇ ਦੇ ਬਰਾਬਰ ਸਪਸ਼ਟ ਤੌਰ 'ਤੇ ਵਧੀਆਂ ਹਨ। ਜਿਵੇਂ ਕਿ ਸਾਲ 1985 30 ਮਿਲੀਅਨ ਦੀ ਤੁਲਨਾ ਵਿੱਚ ਸਾਲ 2010 ਵਿੱਚ ਇਸ ਰੋਗ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਲੋਕਾਂ ਦੀ ਸੰਖਿਆ ਲਗਭਗ 285 ਮਿਲੀਅਨ ਹੋ ਗਈ ਸੀ। ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਤੋਂ ਲੰਬੇ ਸਮੇਂ ਦੀਆਂ ਜਟਿਲਤਾਵਾਂ ਵਿੱਚ ਇਹ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ: ਦਿਲ ਦਾ ਰੋਗ, ਸਟ੍ਰੋਕ, ਡਾਇਬੈਟਿਕ ਰੈਟੀਨੋਪੈਥੀ ਜਿਸ ਵਿੱਚ ਅੱਖਾਂ ਦੀ ਨਜ਼ਰ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀ ਹੈ, ਗੁਰਦੇ ਦਾ ਫੇਲ੍ਹ ਹੋਣਾ ਜਿਸ ਕਾਰਨ ਡਾਇਲਿਸਿਸ ਦੀ ਲੋੜ ਪੈ ਸਕਦੀ ਹੈ, ਅਤੇ ਹੱਥਾਂ ਪੈਰਾਂ ਵਿੱਚ ਮਾੜਾ ਸੰਚਾਰ ਜਿਸ ਕਾਰਨ ਅੰਗ ਕੱਟਣੇ ਪੈ ਸਕਦੇ ਹਨ। ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਦੀ ਇੱਕ ਵਿਸ਼ੇਸ਼ਤਾ ਕੇਟੋਐਸੀਡੋਸਿਸ ਦੀ ਗੰਭੀਰ ਜਟਿਲਤਾ, ਸਧਾਰਨ ਨਹੀਂ ਹੈ।[4] ਪਰ, ਨਾਨਕੈਟੋਟਿਕ ਹਾਈਪਰੋਸਮੋਲਰ ਕੋਮਾ ਹੋ ਸਕਦਾ ਹੈ।
ਚਿੰਨ੍ਹ ਅਤੇ ਲੱਛਣ
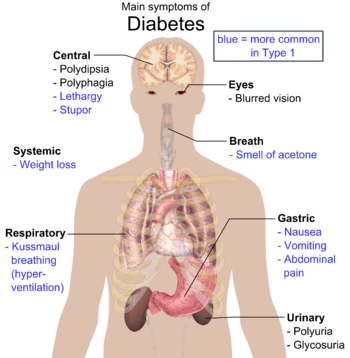
ਡਾਇਬਟੀਜ਼ ਦੇ ਵਿਸ਼ੇਸ਼ ਲੱਛਣ ਪੋਲੀਯੂਰੀਆ (ਵਾਰ-ਵਾਰ ਪਿਸ਼ਾਬ ਆਉਣਾ), ਪੋਲੀਡਿਪਸੀਆ (ਪਿਆਸ ਵਧਣੀ),ਪੋਲੀਫੇਗੀਆ (ਭੁੱਖ ਵਧਣੀ), ਅਤੇ ਭਾਰ ਘਟਣਾ ਸ਼ਾਮਲ ਹਨ।[5] ਆਮ ਤੌਰ 'ਤੇ ਨਿਦਾਨ ਸਮੇਂ ਮੌਜੂਦ ਹੋਰ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਧੁੰਦਲੀ ਨਜ਼ਰ, ਖਾਰਸ਼, ਘੇਰੇਦਾਰ ਤੰਤੂਰੋਗ, ਵਾਰ-ਵਾਰਯੋਨੀ ਸੰਕਰਮਣ ਹੋਣਾ, ਅਤੇ ਥਕਾਵਟ ਦਾ ਇਤਿਹਾਸ ਸ਼ਾਮਿਲ ਹੈ। ਹਾਲਾਂਕਿ ਕਈ ਲੋਕਾਂ ਵਿੱਚ ਜਾਂਚ ਦੇ ਪਹਿਲੇ ਕੁਝ ਸਾਲਾਂ ਵਿੱਚ ਅਤੇ ਰੁਟੀਨ ਟੈਸਟਾਂ ਵਿੱਚ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ। ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਲੋਕਾਂ ਵਿੱਚ ਕਦੇ-ਕਦੇ ਨਾਨਕੈਟੋਟਿਕ ਹਾਈਪਰੋਸਮੋਲਰ ਕੋਮਾ (ਚੇਤਨਾ ਦੇ ਘਟੇ ਹੋਏ ਪੱਧਰ ਅਤੇ ਘੱਟ ਬਲੱਡ ਪ੍ਰਸ਼ੈਰ ਨਾਲ ਸਬੰਧਿਤ ਬਹੁਤ ਜ਼ਿਆਦਾ ਬਲੱਡ ਸ਼ੂਗਰ ਦੀ ਸਥਿਤੀ)।[3]
ਉਲਝਣਾਂ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਆਮ ਤੌਰ ਤੇ ਦਸ ਸਾਲ ਘੱਟ ਦੀ ਜੀਵਨ ਸੰਭਾਵਨਾ ਨਾਲ ਜੁੜਿਆ ਚਿਰਕਾਲੀਨ ਰੋਗ ਹੁੰਦਾ ਹੈ।[6] ਇਹ ਆਂਸ਼ਿਕ ਤੌਰ ਤੇ ਅਨੇਕਾਂ ਜਟਿਲਤਾਵਾਂ ਕਾਰਨ ਹੁੰਦਾ ਹੈ ਜਿਹਨਾਂ ਨਾਲ ਇਹ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ, ਇਹਨਾਂ ਜਟਿਲਤਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਿਲ ਹਨ: ਦਿਲ ਦੀਆਂ ਨਾੜੀਆਂ ਦੇ ਰੋਗ ਦਾ ਦੋ ਤੋਂ ਚਾਰ ਗੁਣਾ ਖ਼ਤਰਾ, ਜਿਸ ਵਿੱਛ ਸ਼ਾਮਲ ਹਨ ਆਈਸੀਮਿਕ ਦਿਲ ਦਾ ਰੋਗ ਅਤੇ ਸਟ੍ਰੋਕ, ਲੱਤਾਂ ਵਿੱਚ 20 ਗੁਣਾ ਵੱਧਣਾ amputations, ਅਤੇ ਹਸਪਤਾਲ ਵਿੱਚ ਦਾਖਿਲ ਹੋਣ ਦੀਆਂ ਦਰਾਂ ਦਾ ਵਧਣਾ।[6] ਵਿਕਸਿਤ ਦੇਸ਼ਾਂ ਵਿੱਚ, ਅਤੇ ਬਾਕੀ ਸਾਰੀਆਂ ਥਾਂਵਾਂ 'ਤੇ ਵਧਦੇ ਰੂਪ ਵਿੱਚ, ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼, ਅੰਨ੍ਹੇਪਣ ਅਤੇਗੁਰਦੇ ਦੇ ਫੇਲ੍ਹ ਹੋਣ ਦਾ ਕਾਰਨ ਹੈ।[7] ਇਸ ਨੂੰ ਅਲਜੇਹੀਮਰ ਰੋਗ ਅਤੇ ਨਾੜੀ ਸਬੰਧੀ ਮਨੋਰੋਗ ਵਰਗੀਆਂ ਰੋਗ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੁਆਰਾ ਗਿਆਨਾਤਮਕ ਕਾਰਜਹੀਣਤਾ ਅਤੇ ਮਨੋਰੋਗ ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ ਦੇ ਨਾਲ ਵੀ ਜੋੜਿਆ ਗਿਆ ਹੈ।[8] ਹੋਰ ਜਟਿਲਤਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਅਕੈਨਥੋਸਿਸ ਨਿਜਰੀਕੈਨਸ, ਨਪੁੰਸਕਤਾ, ਅਤੇ ਵਾਰ-ਵਾਰ ਲਾਗ ਲੱਗਣੀ।[5]
ਕਾਰਨ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼, ਜੀਵਨਸ਼ੈਲੀ ਅਤੇ ਜੀਨ ਸਬੰਧੀ ਕਾਰਕਾਂ ਦੇ ਸੁਮੇਲ ਕਾਰਨ ਹੁੰਦੀ ਹੈ।[7][9] ਜਦ ਕਿ ਕੁਝ ਨਿੱਜੀ ਨਿਯੰਤਰਣ ਹੇਠ ਹੁੰਦੇ ਹਨ ਜਿਵੇਂ ਕਿ ਆਹਾਰ ਅਤੇ ਮੋਟਾਪਾ, ਵਧਦੀ ਹੋਈ ਉਮਰ, ਇਸਤਰੀ ਲਿੰਗ, ਅਤੇ ਅਨੁਵੰਸ਼ਕਤਾ ਵਰਗੇ ਕਾਰਨ ਨਿਯੰਤ੍ਰਣ ਹੇਠ ਨਹੀਂ ਹੁੰਦੇ ਹਨ।[6] ਘੱਟ ਨੀਂਦ ਨੂੰ ਵੀ ਟਾਈਪ 2 ਡਾਇਬਿਟੀਜ਼ ਨਾਲ ਜੋੜਿਆ ਗਿਆ ਹੈ।[10] ਇਹ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਇਹ ਭੋਜਨ ਨੂੰ ਊਰਜਾ ਵਿੱਚ ਬਦਲਣ 'ਤੇ ਇਸਦੇ ਪ੍ਰਭਾਵ ਦੇ ਰਾਹੀਂ ਕੰਮ ਕਰਦੀ ਹੈ।[10] ਭਰੂਣ ਵਿਕਾਸ ਦੌਰਾਨ ਮਾਂ ਦੀ ਪੋਸ਼ਣ ਸਥਿਤੀ ਵੀ ਪ੍ਰਸਤਾਵਿਤ ਵਿਧੀ ਨਾਲ ਵੀ ਭੂਮਿਕਾ ਅਦਾ ਕਰ ਸਕਦੀ ਹੈ ਜੋ ਬਦਲਿਆ ਹੋਇਆ DNA ਮੈਥਲੀਕਰਨ ਹੁੰਦਾ ਹੈ।[11]
ਜੀਵਨ ਸ਼ੈਲੀ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਅਨੇਕਾਂ ਜੀਵਨਸ਼ੈਲੀ ਕਾਰਕਾਂ ਨੂੰ ਅਹਿਮ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਜਿਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:ਮੋਟਾਪਾ (ਤੀਹ ਤੋਂ ਜ਼ਿਆਦਾ ਸਰੀਰ ਦੇ ਪੁੰਜ ਸੂਚਕਾਂਕ ਦੁਆਰਾ ਪਰਿਭਾਸ਼ਿਤ), ਸਰੀਰਿਕ ਗਤੀਵਿਧੀ ਦੀ ਕਮੀ, ਮਾੜੀ ਖੁਰਾਕ, ਤਣਾਓ, ਅਤੇ ਸ਼ਹਿਰੀਕਰਨ।[6] ਸਰੀਰ ਦੀ ਜ਼ਿਆਦਾ ਚਰਬੀ ਚੀਨੀ ਜਾਂ ਜਾਪਾਨੀ ਵੰਸ਼ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ 30% ਮਾਮਲਿਆਂ ਨਾਲ, ਯੂਰਪੀ ਅਤੇ ਅਫ਼ਰੀਕੀ ਵੰਸ਼ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ 60-80% ਮਾਮਲਿਆਂ ਨਾਲ ਅਤੇ ਪੀਮਾ ਭਾਰਤੀ ਅਤੇ ਪ੍ਰਸ਼ਾਤ ਟਾਪੂਵਾਸੀਆਂ ਵਿੱਚ 100% ਮਾਮਲਿਆਂ ਨਾਲ ਜੁੜੀ ਹੋਈ ਹੈ।[3] ਜਿਹੜੇ ਲੋਕ ਮੋਟੇ ਨਹੀਂ ਹੁੰਦੇ ਅਕਸਰ ਉਹਨਾਂ ਦਾ ਕਮਰ–ਕੁਲ੍ਹ ਅਨੁਪਾਤ ਜ਼ਿਆਦਾ ਹੁੰਦਾ ਹੈ।[3]
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੇ ਵਿਕਾਸ ਵਿੱਚ ਆਹਾਰ ਸਬੰਧੀ ਕਾਰਕਾਂ ਦਾ ਪ੍ਰਭਾਵ ਵੀ ਹੁੰਦਾ ਹੈ। ਚੀਨੀ ਨਾਲ ਮਿੱਠੇ ਬਣਾਏ ਗਏ ਡ੍ਰਿੰਕਸ ਪੀਣ ਨਾਲ ਵੀ ਵਧਿਆ ਜੋਖਮ ਜੁੜਿਆ ਹੋਇਆ ਹੈ।[12][13] ਆਹਾਰ ਵਿੱਚ ਚਰਬੀ ਦੀ ਕਿਸਮ ਸੰਤ੍ਰਿਪਤ ਚਰਬੀ ਤੇ ਟ੍ਰਾਂਸ ਫੈਟੀ ਐਸਿਡ ਜ਼ੋਖਿਮ ਵਧਾਉਂਦੇ ਹਨ ਅਤੇ ਬਹੁਅਸੰਤ੍ਰਿਪਤ ਅਤੇ ਏਕਲਸੰਤ੍ਰਿਪਤ ਚਰਬੀ ਜ਼ੋਖਿਮ ਘਟਾਉਂਦੀ ਹੈ।[9] ਜ਼ਿਆਦਾ ਮਾਤਰਾ ਵਿੱਚ ਸਫੈਦ ਚਾਵਲ ਖਾਣ ਨਾਲ ਵੀ ਜ਼ੋਖਿਮ ਵਧ ਸਕਦਾ ਹੈ।[14] 7% ਮਾਮਲਿਆਂ ਵਿੱਚ ਕਸਰਤ ਦੀ ਕਮੀ ਵੀ ਇੱਕ ਕਾਰਨ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।[15]
ਅਨੁਵੰਸ਼ਕਤਾ
ਡਾਇਬਟੀਜ਼ ਦੇ ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਕਈ ਜੀਨਸ ਸ਼ਾਮਿਲ ਹੁੰਦੇ ਹਨ ਜਿਹਨਾਂ ਵਿੱਚੋਂ ਹਰੇਕ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੀ ਸੰਭਾਵਨਾ ਨੂੰ ਵਧਾਉਣ ਵਿੱਚ ਯੋਗਦਾਨ ਦਿੰਦਾ ਹੈ।[6] ਜੇਕਰ ਇੱਕੋ ਜਿਹੇ ਦਿਖਾਈ ਦੇਣ ਵਾਲੇ ਜੁੜਵਾ ਬੱਚਿਆਂ ਵਿੱਚੋਂ ਇੱਕ ਨੂੰ ਸ਼ੂਗਰ ਹੈ ਤਾਂ ਦੂਜੇ ਬੱਚੇ ਨੂੰ ਉਸਦੇ ਪੂਰੇ ਜੀਵਨ ਕਾਲ ਵਿੱਚ ਡਾਇਬਟੀਜ਼ ਹੋਣ ਦਾ 90% ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ ਜਦਕਿ ਗੈਰ-ਸਮਾਨ ਬੱਚਿਆਂ ਵਿੱਚ ਇਹ 25-50% ਤੱਕ ਹੁੰਦਾ ਹੈ।[3] ਸਾਲ 2011 ਵਿੱਚ, 36 ਤੋਂ ਜ਼ਿਆਦਾ ਅਜਿਹੇ ਜੀਨਾਂ ਦਾ ਪਤਾ ਲੱਗਿਆ ਜੋ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦਾ ਖ਼ਤਰਾ ਵਧਾਉਣ ਵਿੱਚ ਯੋਗਦਾਨ ਦਿੰਦੇ ਹਨ।[16] ਇਹ ਸਾਰੇ ਜੀਨਸ ਇੱਕਠੇ ਮਿਲ ਕੇ ਰੋਗ ਦੇ ਕੁੱਲ ਅਨੁਵਾਂਸ਼ਿਕ ਤੱਤ ਦੇ ਰੋਗ 10% ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੁੰਦੇ ਹਨ। ਉਦਾਹਰਨ ਲਈ TCF7L2 ਅਲੈਲੇ ਡਾਇਬਟੀਜ਼ ਦਾ 1.5 ਗੁਣਾ ਤੱਕ ਖ਼ਤਰਾ ਵਧਾਉਂਦਾ ਹੈ ਅਤੇ ਸਧਾਰਨ ਜੈਨੇਟਿਕ ਪ੍ਰਕਾਰਾਂ ਦਾ ਜ਼ਿਆਦਾ ਖ਼ਤਰਾ ਪੈਦਾ ਕਰਦਾ ਹੈ। ਡਾਇਬਟੀਜ਼ ਨਾਲ ਜੁੜੇ ਜ਼ਿਆਦਾਤਰ ਜੀਨਾਂ ਵਿੱਚ ਬੇਟਾ ਸੈਲ ਕਾਰਜ ਸ਼ਾਮਿਲ ਹੁੰਦਾ ਹੈ।[3]
ਡਾਇਬਟੀਜ਼ ਦੇ ਅਜਿਹੇ ਅਨੇਕਾਂ ਦੁਰਲੱਭ ਮਾਮਲੇ ਹਨ ਜੋ ਇਕੱਲੇ ਜੀਨ ਦੀ ਅਨਿਯਮਿਤਤਾ ਕਾਰਨ ਪੈਦਾ ਹੋਏ ਹਨ (ਇਹਨਾਂ ਨੂੰ ਡਾਇਬਟੀਜ਼ ਦੇ ਮੋਨੋਜੈਨਿਕ ਰੂਪ ਜਾਂ "ਡਾਇਬਟੀਜ਼ ਦੇ ਹੋਰ ਵਿਸ਼ੇਸ਼ ਪ੍ਰਕਾਰ") ਕਿਹਾ ਜਾਂਦਾ ਹੈ।[3][6] ਇਹਨਾਂ ਵਿੱਚ ਨੋਜਵਾਨਾਂ ਦੀ ਪਰਿਪੱਕਤਾ ਦੀ ਸ਼ੁਰੂਆਤ ਦੀ ਡਾਇਬਟੀਜ਼ (ਮੋਡੀ), ਡੋਨਹਿਊ ਸਿੰਡ੍ਰੋਮ, ਅਤੇ ਰੇਬਸਨ-ਮੈਂਡੇਨਹਾੱਲ ਸਿੰਡ੍ਰੋਮ, ਅਤੇ ਹੋਰ ਸ਼ਾਮਿਲ ਹਨ।[6] ਨੌਜਵਾਨਾਂ ਦੀ ਪਰਿਪੱਕਤਾ ਦੀ ਸ਼ੁਰੂਆਤ ਦੀ ਡਾਇਬਟੀਜ਼ ਨਾਲ ਜਵਾਨ ਲੋਕਾਂ ਵਿੱਚ ਕੁੱਲ 1–5 % ਤੱਕ ਮਾਮਲਿਆਂ ਲਈ ਜ਼ੁੰਮੇਵਾਰ ਹੁੰਦੀ ਹੈ।[17]
ਡਾਕਟਰੀ ਸਮੱਸਿਆਵਾਂ
ਕਈ ਦਵਾਈਆਂ ਹਨ ਅਤੇ ਸਿਹਤ ਸਬੰਧੀ ਹੋਰ ਸਮੱਸਿਆਵਾਂ ਜਿਹਨਾਂ ਕਾਰਨ ਡਾਇਬਟੀਜ਼ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ ਹੋ ਸਕਦੀ ਹੈ।[18] ਕੁਝ ਦਵਾਈਆਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਗਲੂਕੋਰਟੀਕੋਇਡਸ, ਥਿਆਜ਼ਾਈਡਸ, ਬੀਟਾ ਬਲੌਕਰਸ, ਐਟਾਇਪੀਕਲ ਐਂਟੀਸਾਈਕੋਟਿਕ,[19] ਅਤੇ ਸਟੇਟਿਨਸ।[20] ਉਹ ਲੋਕ ਜਿਹਨਾਂ ਨੂੰ ਪਹਿਲਾਂ ਗਰਭਅਵਸਥਾ ਵਾਲੀ ਡਾਇਬਿਟੀਜ਼ ਹੋਈ ਸੀ, ਉਹ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੇ ਜ਼ਿਆਦਾ ਖ਼ਤਰੇ ਤੇ ਹੁੰਦੇ ਹਨ।[5] ਇਸ ਨਾਲ ਜੁੜੀਆਂ ਸਿਹਤ ਸਬੰਧੀ ਹੋਰ ਸਮੱਸਿਆਵਾਂ ਵਿੱਛ ਸ਼ਾਮਲ ਹਨ: ਐਕਰੋਮਿਗੇਲੀ, ਕਸ਼ਿੰਗ ਸਿੰਡ੍ਰੋਮ, ਹਾਈਪਰਥਾਇਰੋਡਿਜ਼ਮ,ਫਿਓਕ੍ਰੋਮੋਸਾਇਟੋਮ, ਅਤੇ ਕੁਝ ਕੈਂਸਰ ਜਿਵੇਂ ਕਿ ਗਲੂਕਾਗੋਨੋਮਾ।[18] ਟੈਸਟੋਸਟੇਰੋਨ ਦੀ ਕਮੀ ਵੀ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨਾਲ ਜੁੜੀ ਹੋਈ ਹੈ।[21][22]
ਸਰੀਰ ਕਿਰਿਆ ਵਿਗਿਆਨ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਦੀ ਸੈਟਿੰਗ ਵਿੱਚ ਬੀਟਾ ਸੈਲਾਂ ਤੋਂ ਨਾਕਾਫੀ ਇਨਸੁਲਿਨ ਪੈਦਾ ਹੋਣ ਕਾਰਨ ਹੁੰਦੀ ਹੈ।[3] ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ, ਜਿਸ ਵਿੱਚ ਮੁੱਖ ਤੌਰ ਤੇ ਮਾਸਪੇਸ਼ੀਆਂ, ਜਿਗਰ ਅਤੇ ਚਰਬੀ ਦੇ ਊਤਕਾਂ ਵਿੱਚ ਹੋਣ ਵਾਲੇ ਇਨਸੁਲਿਨ ਦੇ ਸਧਾਰਨ ਸਤਰਾਂ ਲਈ ਉਚਿਤ ਤੌਰ ਤੇ ਪ੍ਰਤਿਕਿਰਿਆ ਦੇਣ ਵਿੱਚ ਅਯੋਗਤਾ ਹੁੰਦੀ ਹੈ।[23] ਆਮ ਤੌਰ ਤੇ, ਜਿਗਰ ਵਿੱਚ ਇਨਸੁਲਿਨ ਗੁਲੂਕੋਜ਼ ਦੇ ਰਿਸਾਵ ਤੇ ਦਬਾਅ ਪਾਉਂਦਾ ਹੈ। ਫਿਰ ਵੀ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਦੀ ਸੈਟਿੰਗ ਵਿੱਚ ਜਿਗਰ ਖੂਨ ਵਿੱਚ ਅਣਉਚਿਤ ਢੰਗ ਨਾਲ ਗੁਲੂਕੋਜ਼ ਛੱਡਦਾ ਹੈ।[6] ਇਨਸੁਲਿਨ ਦੀ ਪ੍ਰਤੀਰੋਧਤਾ ਦਾ ਅਨੁਪਾਤ ਬਨਾਮ ਬੇਟਾ ਸੈਲ ਦੀ ਕਾਰਜਹੀਣਤਾ ਵਿਅਕਤੀਆਂ ਵਿੱਚ ਵੱਖ-ਵੱਖ ਹੁੰਦੀ ਹੈ ਜਿਹਨਾਂ ਵਿੱਚ ਕੁਝ ਕੁ ਲੋਕਾਂ ਨੂੰ ਮੁੱਖ ਤੌਰ ਤੇ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਹੁੰਦੀ ਹੈ ਅਤੇ ਇਨਸੁਲਿਨ ਦੇ ਰਿਸਾਵ ਵਿੱਚ ਥੋੜ੍ਹੀ ਜਿਹੀ ਖ਼ਰਾਬੀ ਹੁੰਦੀ ਹੈ ਅਤੇ ਹੋਰ ਵਿਅਕਤੀਆਂ ਵਿੱਚ ਹਲਕੀ ਜਿਹੀ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਹੁੰਦੀ ਹੈ ਅਤੇ ਮੁੱਖ ਤੌਰ ਤੇ ਇਨਸੁਲਿਨ ਦੇ ਰਿਸਾਵ ਦੀ ਕਮੀ ਹੁੰਦੀ ਹੈ।[3]
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਅਤੇ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਨਾਲ ਜੁੜੀਆਂ ਹੋਰ ਸੰਭਾਵਿਤ ਮਹੱਤਵਪੂਰਨ ਵਿਧੀਆਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਚਰਬੀ ਦੀਆਂ ਕੋਸ਼ਕਾਵਾਂ ਵਿੱਚ ਚਰਬੀ ਦਾ ਟੁੱਟਣਾ, ਇਨਕ੍ਰੇਟਿਨ ਦੀ ਕਮੀ, ਖੂਨ ਵਿੱਚ ਗਲੂਕਾਗੋਨ ਦਾ ਉੱਚ ਪੱਧਰ, ਗੁਰਦਿਆਂ ਦੁਆਰਾ ਨਮਕ ਅਤੇ ਪਾਣੀ ਦੀ ਪ੍ਰਾਪਤੀ ਵਧਣਾ ਅਤੇ, ਕੇਂਦਰੀ ਤੰਤਰਿਕਾ ਤੰਤਰ ਦੁਆਰਾ ਪਾਚਨ ਕਿਰਿਆ ਦਾ ਅਣਉਚਿਤ ਨਿਯੰਤਰਣ।[6] ਹਾਲਾਂਕਿ ਇਨਸੁਲਿਨ ਪ੍ਰਤੀਰੋਧਤਾ ਵਾਲੇ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਡਾਇਬਟੀਜ਼ ਨਹੀਂ ਹੁੰਦੀ, ਕਿਉਂਕਿ ਇਸ ਲਈ ਪਾਚਨ ਗ੍ਰੰਥੀ ਦੇ ਬੇਟਾ ਸੈਲਾਂ ਦੁਆਰਾ ਇਨਸੁਲਿਨ ਦੇ ਰਿਸਾਵ ਦੀ ਕਮੀ ਵੀ ਜਰੂਰੀ ਹੁੰਦੀ ਹੈ।[3]
ਸਮੱਸਿਆ ਦੀ ਪਛਾਣ
| ਹਾਲਤ | 2 ਘੰਟੇ ਦੀ ਗੁਲੂਕੋਜ਼ | ਖਾਲੀ ਪੇਟ ਗੁਲੂਕੋਜ਼ | HbA1c |
|---|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | % | |
| ਸਧਾਰਨ | <7.8 (<140) | <6.1 (<110) | <6.0 |
| ਕਮਜ਼ੋਰ ਹੋਈ ਖਾਲੀਪੇਟ ਗਲਾਈਸੀਮੀਆ | <7.8 (<140) | ≥ 6.1(≥110) & <7.0(<126) | 6.0–6.4 |
| ਕਮਜ਼ੋਰ ਕੋਈ ਗੁਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ | ≥7.8 (≥140) | <7.0 (<126) | 6.0–6.4 |
| ਡਾਇਬਿਟੀਜ ਮੈਲੀਟਸ | ≥11.1 (≥200) | ≥7.0 (≥126) | ≥6.5 |
ਵਿਸ਼ਵ ਸਿਹਤ ਸੰਗਠਨ ਅਨੁਸਾਰ ਡਾਇਬਟੀਜ਼ (ਟਾਈਪ 1 ਅਤੇ ਟਾਈਪ 2 ਦੋਵੇਂ) ਦੀ ਪਰਿਭਾਸ਼ਾ ਲੱਛਣਾਂ ਸਹਿਤ ਸਿੰਗਲ ਵਧੀ ਹੋਈ ਗੁਲੂਕੋਜ਼ ਰੀਡਿੰਗ ਦੇ ਵਧਣ, ਨਹੀਂ ਤਾਂ ਦੋ ਮੌਕਿਆਂ ਤੇ ਵਧੇ ਮੁੱਲਾਂ ਤੋਂ ਹੈ, ਇਹ ਜਾਂ ਤਾਂ:[26]
- ਤੇਜ਼ ਪਲਾਜ਼ਮਾ ਗੁਲੂਕੋਜ਼ ≥ 7.0 mmol/l (126 mg/dl)
- ਜਾਂ
- ਗੁਲੂਕੋਜ਼ ਸਹਿਣਸ਼ਕਤੀ ਟੈਸਟ ਦੇ ਨਾਲ, ਪਲਾਜ਼ਮਾ ਗੁਲੂਕੋਜ਼ ਦੀ ਮੌਖਿਕ ਖੁਰਾਕ ਤੋਂ ਦੋ ਘੰਟੇ ਬਾਅਦ ≥ 11.1 mmol/l (200 mg/dl)
ਵਿਸ਼ੇਸ਼ ਲੱਛਣਾਂ ਸਹਿਤ 11.1 mmol/l (200 mg/dL) ਤੋਂ ਵੱਧ ਦੀ ਬਲੱਡ ਬੇਤਰਤੀਬੀ ਬਲੱਡ ਸ਼ੂਗਰ[5] ਜਾਂ 6.5% ਤੋਂ ਵੱਧ ਗਲਾਈਕੇਟਿਡ ਹੀਮੋਗਲੋਬਿਨ (HbA1c) ਡਾਇਬਟੀਜ਼ ਦੀ ਜਾਂਚ ਦੀ ਇੱਕ ਹੋਰ ਵਿਧੀ ਹੈ।[6] ਸਾਲ 2009 ਵਿੱਚ ਅਮੇਰੀਕਨ ਡਾਇਬਟੀਜ਼ ਐਸੋਸਿਏਸ਼ਨ (ADA), ਇੰਟਰਨੈਸ਼ਨਲ ਡਾਇਬਟੀਜ਼ ਫੈਡਰੇਸ਼ਨ (IDF), ਅਤੇ ਯੂਰਪੀਅਨ ਡਾਇਬਟੀਜ਼ ਐਸੋਸਿਏਸ਼ਨ ਫਾੱਰ ਸਟੱਡੀ ਆੱਫ਼ ਡਾਇਬਟੀਜ਼(EASD) ਦੇ ਪ੍ਰਤੀਨਿਧੀਆਂ ਸਹਿਤ ਇੱਕ ਅੰਤਰਰਾਸ਼ਟਰੀ ਮਾਹਿਰ ਕਮੇਟੀ ਨੇ ਸਿਫਾਰਿਸ ਕੀਤੀ ਕਿ ਡਾਇਬਟੀਜ਼ ਦਾ ਪਤਾ ਲਗਾਉਣ ਲਈ HbA1c ਦੀ ਸੀਮਾ ≥6.5% ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ। ਇਸ ਸਿਫਾਰਿਸ ਨੂੰ ਅਮਰੀਕਨ ਡਾਇਬਟੀਜ਼ ਐਸੋਸਿਏਸ਼ਨ ਨੇ ਸਾਲ 2010 ਵਿੱਚ ਅਪਣਾ ਲਿਆ।[27] ਵਿਸ਼ੇਸ਼ ਲੱਛਣਾਂ ਅਤੇ ਬਲੱਡ ਸ਼ੂਗਰ >11.1 mmol/l (>200 mg/dl) ਦੇ ਮੌਜੂਦ ਰਹਿਣ ਤੱਕ ਪੀੜਿਤ ਵਿਅਕਤੀ ਦੇ ਸਕਾਰਾਤਮਕ ਟੈਸਟਾਂ ਨੂੰ ਦੁਹਰਾਉਣਾ ਚਾਹੀਦਾ ਹੈ।[28]
ਡਾਇਬਟੀਜ਼ ਦੀ ਜਾਂਚ ਦੀ ਸੀਮਾ ਗੁਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ, ਫਾਸਟਿੰਗ ਗੁਲੂਕੋਜ਼ ਜਾਂ HbA1c ਅਤੇ ਜਟਿਲਤਾਵਾਂ ਜਿਵੇਂ ਰੇਟੀਨਾ ਨਾਲ ਸੰਬੰਧਿਤ ਸਮੱਸਿਆਵਾਂ ਦੇ ਨਤੀਜਿਆਂ ਵਿਚਕਾਰ ਸੰਬੰਧ ਤੇ ਆਧਾਰਿਤ ਹੈ।[6] ਤੇਜ਼ ਜਾਂ ਬੇਤਰਤੀਬੀ ਬਲੱਡ ਸ਼ੂਗਰ ਨੂੰ ਗੁਲੂਕੋਜ਼ ਸਹਿਣਸ਼ੀਲਤਾ ਟੈਸਟ ਤੇ ਤਰਜ਼ੀਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ਕਿਉਂਕਿ ਇਹ ਲੋਕਾਂ ਲਈ ਜ਼ਿਆਦਾ ਸੁਵਿਧਾਜਨਕ ਹੁੰਦਾ ਹੈ।[6] HbA1c ਦੇ ਲਾਭ ਇਹ ਹਨ ਕਿ ਫਾਸਟਿੰਗ ਦੀ ਲੋੜ ਨਹੀਂ ਪੈਂਦੀ ਅਤੇ ਨਤੀਜੇ ਜ਼ਿਆਦਾ ਸਥਾਈ ਹੁੰਦੇ ਹਨ, ਪਰੰਤੂ ਇੱਕ ਹਾਨੀ ਇਹ ਹੁੰਦੀ ਹੈ ਕਿ ਇਹ ਟੈਸਟ ਬਲੱਡ ਗੁਲੂਕੋਜ਼ ਦੀ ਵਿਧੀ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਮਹਿੰਗਾ ਹੁੰਦਾ ਹੈ।[29] ਇਹ ਅਨੁਮਾਨ ਲਗਾਇਆ ਗਿਆ ਹੈ ਕਿ ਸੰਯੁਕਤ ਰਾਜ ਵਿੱਚ ਡਾਇਬਟੀਜ਼ ਨਾਲ ਪ੍ਰਭਾਵਿਤ 20% ਲੋਕਾਂ ਨੂੰ ਇਹ ਪਤਾ ਨਹੀਂ ਹੁੰਦਾ ਕਿ ਉਹਨਾਂ ਨੂੰ ਡਾਇਬਟੀਜ਼ (ਸ਼ੂਗਰ) ਹੈ।[6]
ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਟਾਈਪ 2 ਇਨਸੁਲਿਨ ਦੀ ਪ੍ਰਤੀਰੋਧਤਾ ਅਤੇ ਸੰਬੰਧਿਤ ਇਨਸੁਲਿਨ ਦੀ ਕਮੀ ਨਾਲ ਸੰਬੰਧਿਤ ਹਾਈ ਬਲੱਡ ਗੁਲੂਕੋਜ਼ ਨਾਲ ਹੁੰਦੀ ਹੈ।[2] ਇਹ ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਟਾਈਪ 1 ਦੇ ਵਿਰੋਧ ਵਿੱਚ ਹੈ ਜਿਸ ਵਿੱਚ ਪਾਚਕ ਗ੍ਰੰਥੀ ਵਿੱਚ ਆਈਲੈਟ ਕੋਸ਼ਿਕਾਵਾਂ ਦੇ ਨਸ਼ਟ ਹੋਣ ਕਾਰਨ ਇਨਸੁਲਿਨ ਦੀ ਬਹੁਤ ਜ਼ਿਆਦਾ ਕਮੀ ਹੁੰਦਾ ਹੈ ਅਤੇ ਗਰਭ ਅਵਸਥਾ ਨਾਲ ਸੰਬੰਧਿਤ ਡਾਇਬਟੀਜ਼ ਮੈਲੀਟਸ ਜੋ ਕਿ ਗਰਭ ਅਵਸਥਾ ਨਾਲ ਜੁੜੀ ਹੋਈ ਹਾਈ ਬਲੱਡ ਸ਼ੂਗਰ ਦੀ ਇੱਕ ਨਵੀਂ ਸ਼ੁਰੂਆਤ ਹੈ।[3] ਟਾਈਪ 1 ਅਤੇ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨੂੰ ਆਮ ਤੌਰ ਤੇ ਮੌਜੂਦਾ ਸਥਿਤੀਆਂ ਦੇ ਆਧਾਰ ਤੇ ਵੱਖ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।[28] ਜੇਕਰ ਰੋਗ ਦੀ ਜਾਂਚ ਵਿੱਚ ਸੰਦੇਹ ਹੋਵੇ, ਤਾਂ ਐਂਟੀਬਾਡੀ ਟੈਸਟ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਉਪਯੋਗੀ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ C-ਪੇਪਟਾਈਡ ਸਤਰ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਉਪਯੋਗੀ ਹੋ ਸਕਦੇ ਹਨ।[30]
ਸਕਰੀਨਿੰਗ
ਕੋਈ ਵੀ ਵੱਡਾ ਸੰਗਠਨ ਡਾਇਬਟੀਜ਼ ਦੀ ਸਰਵਭੌਮਿਕ ਸਕਰੀਨਿੰਗ ਦੀ ਸਿਫਾਰਿਸ਼ ਨਹੀਂ ਕਰਦਾ ਕਿਉਂਕਿ ਅਜਿਹਾ ਕੋਈ ਪ੍ਰਮਾਣ ਨਹੀਂ ਹੈ ਕਿ ਅਜਿਹਾ ਪ੍ਰੋਗਰਾਮ ਨਤੀਜਿਆਂ ਵਿੱਚ ਸੁਧਾਰ ਕਰੇਗਾ।[31] ਸੰਯੁਕਤ ਰਾਜ ਰੋਕਥਾਮ ਸੇਵਾ ਕਾਰਜ ਬਲ ਸਕਰੀਨਿੰਗ ਦੀ ਸਿਫਾਰਿਸ਼ ਉਹਨਾਂ ਲੱਛਣ ਰਹਿਤ ਵਿਅਸਕਾਂ ਵਿੱਚ ਕਰਨ ਦੀ ਸਿਫਾਰਿਸ਼ ਕਰਦਾ ਹੈ ਜਿਹਨਾਂ ਦਾ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ 135/80 mmHg ਤੋਂ ਵੱਧ ਹੈ।[32] ਉਹ ਲੋਕ ਜਿਹਨਾਂ ਦਾ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਘੱਟ ਹੈ, ਪ੍ਰਮਾਣ ਸਿਫਾਂਰਿਸ਼ ਲਈ ਨਾਕਾਫੀ ਜਾਂ ਸਕਰੀਨਿੰਗ ਦੇ ਵਿਰੁੱਧ ਹੈ।[32] ਵਿਸ਼ਵ ਸਿਹਤ ਸੰਗਠਨ ਕੇਵਲ ਉਹਨਾਂ ਦੀ ਜਾਂਚ ਕਰਨ ਦੀ ਸਿਫਾਰਿਸ਼ ਕਰਦਾ ਹੈ ਜੋ ਸਮੂਹ ਜ਼ਿਆਦਾ ਖ਼ਤਰੇ ਵਿੱਚ ਹਨ।[31] ਸੰਯੁਕਤ ਰਾਜ ਵਿੱਚ ਜ਼ਿਆਦਾ ਖ਼ਤਰੇ ਵਾਲੇ ਸਮੂਹਾਂ ਵਿੱਚ ਸ਼ਾਮਿਲ ਹਨ: 45 ਸਾਲ ਦੀ ਉਮਰ ਤੋਂ ਉੱਪਰ ਦੇ ਉਹ ਲੋਕ ਜੋ ਪਹਿਲੀ ਡਿਗਰੀ ਸੰਬੰਧ ਵਾਲੀ ਡਾਇਬਟੀਜ਼ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਹਨ, ਕੁਝ ਜਾਤੀ ਸਮੂਹਾਂ ਵਿੱਚ ਰਿਸਪੈਨਿਕ, ਅਫ਼ਰੀਕੀ, ਅਮਰੀਕੀ, ਅਤੇ ਮੂਲ-ਅਮਰੀਕੀ ਸ਼ਾਮਿਲ ਹਨ, ਜਿਹਨਾਂ ਦਾ ਗਰਭ ਅਵਸਥਾ ਸੰਬੰਧੀ ਡਾਇਬਟੀਜ਼,ਪੋਲੀਸਿਸਟਿਕ ਓਵਰੀ ਸਿੰਡ੍ਰੋਮ, ਪਾਚਨ ਸਿੰਡ੍ਰੋਮ ਨਾਲ ਜੁੜੇ ਜ਼ਿਆਦਾ ਭਾਰ, ਅਤੇ ਸਥਿਤੀਆਂ ਦਾ ਇਤਿਹਾਸ ਹੈ।[5]
ਰੋਕਥਾਮ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੀ ਸ਼ੁਰੂਆਤ ਸਹੀ ਪੋਸ਼ਣ ਅਤੇ ਨਿਯਮਿਤ ਕਸਰਤ ਦੁਆਰਾ ਦੇਰੀ ਨਾਲ ਹੋ ਸਕਦੀ ਹੈ ਜਾਂ ਰੋਕੀ ਜਾਂ ਸਕਦੀ ਹੈ।[33][34] ਵਿਸਤ੍ਰਿਤ ਜੀਵਨਸ਼ੈਲੀ ਉਪਾਆਂ ਨਾਲ ਜ਼ੋਖਿਮ ਨੂੰ ਅੱਧਾ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।[7] ਕਸਰਤ ਦੇ ਲਾਭ ਵਿਅਕਤੀ ਦੇ ਸ਼ੁਰੂਆਤੀ ਭਾਰ ਜਾਂ ਬਾਅਦ ਦੇ ਭਾਰ ਘਟਣ ਦੇ ਬਾਵਜੂਦ ਮਿਲਦੇ ਹਨ।[35] ਆਹਾਰ ਸੰਬੰਧੀ ਤਬਦੀਲੀਆਂ ਦਾ ਪ੍ਰਮਾਣ ਇੱਕਲਾ, ਜਾਂ ਫਿਰ ਵੀ ਸੀਮਿਤ ਹੈ,[36] ਹਰੀਆਂ ਪੱਤੇਦਾਰ ਸਬਜ਼ੀਆਂ ਨਾਲ ਜ਼ਿਆਦਾ ਆਹਾਰ ਦੇ ਕੁਝ ਪ੍ਰਮਾਣ ਹਨ[37] ਅਤੇ ਕੁਝ ਕੁ ਨੂੰ ਸ਼ੱਕਰ ਵਾਲੇ ਡ੍ਰਿੰਕਸ ਦੀ ਮਾਤਰਾ ਸੀਮਿਤ ਕਰਕੇ ਘਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ।[12] ਘੱਟ ਗੁਲੂਕੋਜ਼ ਸਹਿਣਸ਼ਕਤੀ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ, ਆਹਾਰ ਅਤੇ ਕਸਰਤ, ਜਾਂ ਦੋਵਾਂ ਵਿੱਚੋਂ ਇੱਕ ਜਾਂ ਮੈਟਫੋਰਮਿਨ ਜਾਂ ਏਕਰਬੋਸ ਡਾਇਬਟੀਜ਼ ਵਧਣ ਦਾ ਖ਼ਤਰਾ ਘੱਟ ਹੋ ਸਕਦਾ ਹੈ।[7][38] ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਵ ਮੈਟਫੋਰਮਿਨ ਨਾਲੋਂ ਜ਼ਿਆਦਾ ਪ੍ਰਭਾਵਕਾਰੀ ਹੁੰਦੇ ਹਨ।[7]
ਨਿਯੰਤ੍ਰਣ
ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਜੀਵਨਸ਼ੈਲੀ ਦੇ ਬਦਲਾਵਾਂ ਤੇ ਕੇਂਦਰਿਤ ਹੈ, ਇਹ ਹੋਰ ਦਿਲ ਦੇ ਰੋਗਾਂ ਦੇ ਜ਼ੋਖਿਮ ਦੇ ਕਾਰਕ ਘੱਟ ਕਰਦਾ ਹੈ ਅਤੇ ਬਲੱਡ ਗੁਲੂਕੋਜ਼ ਦੀ ਰੇਂਜ ਨੂੰ ਸਧਾਰਨ ਬਣਾਏ ਰੱਖਦਾ ਹੈ।[7] ਸਾਲ 2008 ਵਿੱਚ ਬ੍ਰਿਟਿਸ਼ ਨੈਸ਼ਨਲ ਹੈਲਥ ਸਰਵਿਸਿਜ਼ ਦੁਆਰਾ ਸਿਫਾਰਿਸ਼ ਕੀਤੀ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੀ ਨਵੀਂ ਜਾਂਚ ਤਕਨੀਕ ਨਾਲ ਲੋਕ ਆਪਣੇ ਬਲੱਡ ਗੁਲੂਕੋਜ਼ ਦਾ ਸਵੈ-ਨਿਰੀਖਣ ਕਰ ਸਕਦੇ ਹਨ,[39] ਹਾਲਾਂਕਿ ਸਵੈ-ਨਿਰੀਖਣ ਦਾ ਲਾਭ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਸੰਦੇਹਜਨਕ ਹੁੰਦਾ ਹੈ ਜੋ ਇਨਸੁਲਿਨ ਬਹੁ ਮਾਤਰਾ ਦੀ ਵਰਤੋਂ ਨਹੀਂ ਕਰਦੇ।[7][40] ਦਿਲ ਨਾਲ ਸੰਬੰਧਿਤ ਹੋਰ ਜ਼ੋਖਿਮ ਕਾਰਕ, ਜਿਵੇਂ ਹਾਈਪਰਟੈਨਸ਼ਨ, ਹਾਈ ਕੋਲੇਸਟ੍ਰੋਲ, ਅਤੇ ਮਾਈਕ੍ਰੋਐਲਬੂਮਿਨਿਊਰੀਆ, ਦਾ ਉਪਾਅ ਕਰਨ ਨਾਲ ਵਿਅਕਤੀ ਦੀ ਜੀਵਨ ਜਿਉਣ ਦੀ ਸੰਭਾਵਨਾ ਵਿੱਚ ਸੁਧਾਰ ਹੁੰਦਾ ਹੈ।[7] ਵਿਸਤ੍ਰਿਤ ਢੰਗ ਨਾਲ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਉਪਾਅ (130/80 mmHg ਤੋਂ ਘੱਟ) ਨਾਲ ਕਿਉਂਕਿ ਇਹ ਸਟੈਂਡਰਡ ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਦੇ ਉਪਾਅ (140-160/85-100 mmHg ਤੋਂ ਘੱਟ) ਦੇ ਵਿਰੁੱਧ ਹੁੰਦਾ ਹੈ, ਇਸ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਸਟਰੋਕ ਦਾ ਖ਼ਤਰਾ ਥੋੜ੍ਹਾ ਜਿਹਾ ਘੱਟ ਜਾਂਦਾ ਹੈ ਪਰੰਤੂ ਮੌਤ ਦੇ ਸਮੁੱਚੇ ਖ਼ਤਰੇ ਤੇ ਪ੍ਰਭਾਵ ਨਹੀਂ ਪੈਂਦਾ।[41]
ਵਿਸਤ੍ਰਿਤ ਢੰਗ ਨਾਲ ਬਲੱਡ ਸ਼ੂਗਰ (HbA1C<6%) ਘੱਟ ਕਰਨਾ ਜਿਵੇਂ ਕਿ ਮਾਨਕ ਬਲੱਡ ਸ਼ੂਗਰ ਘੱਟ (HbA1C of 7-7.9%) ਕਰਨ ਦੇ ਵਿਰੁੱਧ ਹੁੰਦਾ ਹੈ, ਇਹ ਮੌਤ ਨੂੰ ਨਹੀਂ ਬਦਲਦਾ ਜਾਪਦਾ।[42][43] ਇਲਾਜ ਦਾ ਟੀਚਾ ਆਮ ਤੌਰ ਤੇ HbA1C ਦਾ 7% ਘੱਟ ਕਰਨਾ ਜਾਂ ਗੁਲੂਕੋਜ਼ ਦੀ ਤੇਜੀ ਨੂੰ 6.7 mmol/L (120 mg/dL) ਤੋਂ ਘੱਟ ਕਰਨਾ ਹੁੰਦਾ ਹੈ। ਹਾਲਾਂਕਿ ਇਹਨਾਂ ਟੀਚਿਆਂ ਨੂੰ ਚਿਕਿਤਸਕੀ ਸਲਾਹ ਤੋਂ ਬਾਅਦ ਬਦਲਿਆ ਜਾ ਸਕਦਾ ਹੈ, ਇਹ ਹਾਇਪੋਗਲਾਇਸੀਮਿਆ ਦੇ ਖ਼ਤਰੇ ਅਤੇ ਜੀਵਨ ਸੰਭਾਵਨਾ ਲਈ ਜ਼ਿੰਮੇਵਾਰ ਹੁੰਦੇ ਹਨ।[5] ਇਹ ਸਿਫਾਰਿਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਸਾਰੇ ਲੋਕ ਨਿਯਮਿਤ ਤੌਰ ਤੇਨੇਤਰ ਵਿਗਿਆਨ ਜਾਂਚ ਕਰਵਾਉਣ।[3]
ਜੀਵਨ ਸ਼ੈਲੀ
ਸਹੀ ਆਹਾਰ ਅਤੇ ਕਸਰਤ ਡਾਇਬੈਟਿਕ (ਸ਼ੂਗਰ) ਦੀ ਸੰਭਾਲ ਦੇ[5] ਹਨ ਬਿਹਤਰ ਨਤੀਜੇ ਲੈਣ ਲਈ ਇਸ ਵਿੱਚ ਕਾਫੀ ਕਸਰਤ ਕਰਨਾ ਵੀ ਸ਼ਾਮਿਲ ਹੈ।[44] ਐਰੋਬਿਕ ਕਸਰਤ HbA1C ਘਟਾਉਂਦੀ ਹੈ ਅਤੇ ਇਨਸੁਲਿਨ ਦੀ ਸੰਵੇਦਨਾਸ਼ੀਲਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦੀ ਹੈ।[44] ਪ੍ਰਤੀਰੋਧਤਾ ਸਿਖਲਾਈ ਵੀ ਉਪਯੋਗੀ ਹੈ ਅਤੇ ਦੋਵਾਂ ਤਰ੍ਹਾਂ ਦੀਆਂ ਕਸਰਤਾਂ ਲਈ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੋ ਸਕਦੀ ਹੈ।[44] ਭਾਰ ਘਟਾਉਣ ਵਾਲਾ ਡਾਇਬੈਟਿਕ ਆਹਾਰ ਮਹੱਤਵਪੂਰਨ ਹੁੰਦਾ ਹੈ।[45] ਹਾਲਾਂਕਿ ਇਸ ਦੀ ਬਿਹਤਰੀਨ ਉਪਲਬਧੀ ਵਾਲਾ ਪ੍ਰਕਾਰ ਵਿਵਾਦਪੂਰਨ ਹੈ[45] ਘੱਟ ਗਲਾਈਸੀਮਿਕ ਇੰਡੈਕਸ ਆਹਾਰ ਨੂੰ ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਨਿਯੰਤਰਣ ਨੂੰ ਸੁਧਾਰਨ ਵਾਲਾ ਮੰਨਿਆ ਗਿਆ ਹੈ।[46] ਸੰਸਕ੍ਰਿਤਿਕ ਤੌਰ ਤੇ ਉਚਿਤ ਸਿੱਖਿਆ ਟਾਈਪ 2 ਸ਼ੂਗਰ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਲੋਕਾਂ ਦੇ ਬਲੱਡ ਸ਼ੂਗਰ ਸਤਰ ਨਿਯੰਤਰਿਤ ਕਰਕੇ ਘੱਟ ਤੋਂ ਘੱਟ ਛੇ ਮਹੀਨਿਆਂ ਤੱਕ, ਉਹਨਾਂ ਦੀ ਮਦਦ ਕਰ ਸਕਦੀ ਹੈ।[47] ਜੇਕਰ ਹਲਕੀ ਸ਼ੂਗਰ ਵਾਲੇ ਲੋਕਾਂ ਦੀ ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਬਦਲਾਅ ਕਾਰਨ, ਛੇ ਹਫ਼ਤਿਆਂ ਦੀਆਂ ਦਵਾਈਆਂ ਨਾਲ ਬਲੱਡ ਸ਼ੂਗਰ ਵਿੱਚ ਸੁਧਾਰ ਦਾ ਨਤੀਜਾ ਨਹੀਂ ਨਿਕਲਦਾ ਤਾਂ ਵਿਚਾਰ ਕੀਤਾ ਜਾਵੇਗਾ।[5]
ਦਵਾਈਆਂ

ਐਂਟੀ-ਬਾਇਓਟਿਕ ਦਵਾਈਆਂ ਦੀਆਂ ਕਈ ਸ਼੍ਰੇਣੀਆਂ ਮੌਜੂਦ ਹਨ। ਮੈਟਾਫੋਰਮਿਨ ਪਹਿਲੇ ਉਪਚਾਰ ਦੇ ਤੌਰ ਤੇ ਸਿਫਾਰਿਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿਉਂਕਿ ਅਜਿਹੇ ਕੁਝ ਪ੍ਰਮਾਣ ਹਨ ਜੋ ਇਸ ਨਾਲ ਮੌਤ ਦਾ ਖ਼ਤਰਾ ਘਟਣ ਦਾ ਸਮੱਰਥਨ ਕਰਦੇ ਹਨ।[7] ਜੇਕਰ ਮੈਟਾਫੋਰਮਿਨ ਕਾਫੀ ਨਾ ਹੋਵੇ, ਤਾਂ ਹੋਰ ਸ਼੍ਰੇਣੀ ਦਾ ਕੋਈ ਦੂਜਾ ਮੌਖਿਕ ਏਜੰਟ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ।[48] ਦਵਾਈਆਂ ਦੀਆਂ ਹੋਰ ਸ਼੍ਰੇਣੀਆਂ ਵਿੱਚ ਸ਼ਾਮਿਲ ਹਨ: ਸਲਫੋਨੀਲਿਊਰੀਅਸ, ਨਾਨਸਲਫੋਨੀਲਿਊਰੀਅ ਸੈਕਰੇਟਾਗੋਜਿਅਸ, ਅਲਫਾ ਗਲੂਕੋਸੀਡੇਜ਼ ਇਨਹਿਬਟਰਸ, ਥਿਆਜ਼ੋਲਿਡਾਈਨਡਾਇਓਨੈਸ, ਗਲੂਕਾਗੋਨ-ਜਿਵੇਂ ਪੇਪਟਾਈਡ-1 ਐਨਾਲਾੱਗ, ਅਤੇ ਡਾਈਪਟਾਇਡਿਅਲ ਪੈਪਟੀਡੇਸ-4 ਇਨਹਿਬਟਰ।[7][49] ਗੁਰਦੇ ਜਾਂ ਜਿਗਰ ਦੀਆਂ ਗੰਭੀਰ ਸਮੱਸਿਆਵਾਂ ਹੋਣ ਤੇ ਮੈਟਾਫੋਰਮਿਨ ਦੀ ਵਰਤੋਂ ਨਹੀਂ ਕਰਨੀ ਚਾਹੀਦੀ।[5] ਇਨਸੁਲਿਨ ਦੇ ਇੰਜੈਕਸ਼ਨਾਂ ਦੀ ਵਰਤੋਂ ਮੌਖਿਕ ਦਵਾਈ ਨਾਲ ਜਾਂ ਇਕੱਲੇ ਤੌਰ ਤੇ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ।[7]
ਸ਼ੁਰੂ ਵਿੱਚ ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਨੂੰ ਇਨਸੁਲਿਨ ਦੀ ਲੋੜ ਨਹੀਂ ਪੈਂਦੀ।[3] ਜਦੋਂ ਇਸਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਆਮ ਤੌਰ ਤੇ ਇਸ ਦੀਰਘਕਾਲੀਨ ਘੋਲ ਨੂੰ ਰਾਤ ਦੇ ਸਮੇਂ ਮੌਖਿਕ ਦਵਾਈ ਵਿੱਚ ਮਿਲਾ ਕੇ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ।[5][7] ਫਿਰ ਖੁਰਾਕਾਂ ਪ੍ਰਭਾਵ ਲਈ ਵਧਾਈਆਂ ਜਾਂਦੀਆਂ ਹਨ (ਬਲੱਡ ਸ਼ੂਗਰ ਦੇ ਸਤਰ ਨੂੰ ਵਧੀਆ ਢੰਗ ਨਾਲ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ)।[7] ਜਦੋਂ ਰਾਤ ਵਾਲਾ ਇਨਸੁਲਿਨ ਨਾਕਾਫੀ ਹੋਵੇ, ਤਾਂ ਦਿਨ ਵਿੱਚ ਦੋ ਵਾਰ ਇਨਸੁਲਿਨ ਲੈਣ ਨਾਲ ਬਿਹਤਰ ਨਿਯੰਤਰਣ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।[5] ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਕੰਮ ਕਰਨ ਵਾਲੇ ਇਨਸੁਲਿਨ, ਗਰੈਜਾਈਨ ਅਤੇ ਡੇਟੀਮਿਰ, ਨਿਊਟਰਲ ਪੋਟਾਮਾਈਨ ਹੇਜਡੋਰਨ (NPH) ਇਨਸੁਲਿਨ ਨਾਲੋਂ ਬਿਹਤਰ ਨਹੀਂ ਲੱਗਦੇ ਪਰੰਤੂ ਉਹਨਾਂ ਤੇ ਕਾਫੀ ਜ਼ਿਆਦਾ ਖ਼ਰਚ ਆਉਂਦਾ ਹੈ, 2010 ਨੂੰ, ਇਹ ਲਾਗਤ ਪ੍ਰਭਾਵੀ ਨਹੀਂ ਸਨ।[50] ਗਰਭਵਤੀ ਔਰਤਾਂ ਵਿੱਚ ਆਮ ਤੌਰ ਤੇ ਇਨਸੁਲਿਨ ਚੋਣ ਦਾ ਉਪਚਾਰ ਹੁੰਦਾ ਹੈ।[5]
ਸਰਜਰੀ
ਮੋਟੇ ਲੋਕਾਂ ਵਿੱਚ ਭਾਰ ਘਟਾਉਣ ਦੀ ਸਰਜਰੀ ਡਾਇਬਟੀਜ਼ ਦਾ ਉਪਚਾਰ ਕਰਨ ਦੀ ਪ੍ਰਭਾਵਕਾਰੀ ਵਿਧੀ ਹੈ।[51] ਕਈ ਲੋਕ ਥੋੜ੍ਹੀ ਜਿਹੀ ਦਵਾਈ ਜਾਂ ਬਿਨਾਂ ਕਿਸੇ ਸਰਜਰੀ ਦੇ ਦਵਾਈ ਨਾਲ ਬਲੱਡ ਸ਼ੂਗਰ ਦਾ ਸਤਰ ਸਧਾਰਨ ਰੱਖਣ ਦੇ ਯੋਗ ਹੁੰਦੇ ਹਨ[52] ਅਤੇ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਮੌਤ ਦਾ ਖ਼ਤਰਾ ਘੱਟ ਜਾਂਦਾ ਹੈ।[53] ਫਿਰ ਵੀ ਇਸ ਵਿੱਚ ਸਰਜਰੀ ਤੋਂ ਅਲਪਕਾਲ ਵਿੱਚ ਮੌਤ ਦਾ ਜ਼ੋਖਿਮ 1% ਘੱਟ ਹੁੰਦਾ ਹੈ।[54] ਜਦੋਂ ਸਰਜਰੀ ਉਚਿਤ ਹੈ, ਇਹ ਸਪਸ਼ਟ ਨਹੀਂ ਹੁੰਦਾ ਤਾਂ ਸਰੀਰ ਦਾ ਭਾਰ ਇੰਡੈਕਸ ਘੱਟ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।[53] ਫਿਰ ਵੀ ਇਹ ਸ਼ਿਫਾਰਿਸ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਜੋ ਵਿਅਕਤੀ ਆਪਣਾ ਭਾਰ ਅਤੇ ਬਲੱਡ ਸ਼ੂਗਰ ਨਿਯੰਤਰਿਤ ਕਰਨ ਵਿੱਚ ਅਯੋਗ ਹਨ, ਉਹਨਾਂ ਲਈ ਇਸ ਵਿਕਲਪ ਤੇ ਵਿਚਾਰ ਕੀਤਾ ਜਾਵੇ।[55]
ਵਿਆਪਕਤਾ

no data ≤ 7.5 7.5–15 15–22.5 22.5–30 30–37.5 37.5–45 | 45–52.5 52.5–60 60–67.5 67.5–75 75–82.5 ≥ 82.5 |
ਵਿਸ਼ਵ ਸਤਰ ਤੇ ਸਾਲ 2010 ਵਿੱਚ ਇਹ ਅਨੁਮਾਨ ਲਗਾਇਆ ਗਿਆ ਕਿ ਡਾਇਬਟੀਜ਼ ਦੇ ਲਗਭਗ 90% ਮਾਮਲਿਆਂ ਵਿੱਚੋਂ 285 ਮੀਲੀਅਨ ਲੋਕ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਨਾਲ ਪੀੜਿਤ ਸਨ।[6] ਇਹ ਵਿਸ਼ਵ ਦੀ 6% ਵਿਅਸਕ ਜਨਤਾ ਦੇ ਬਰਾਬਰ ਹੈ।[56] ਡਾਇਬਟੀਜ਼ ਵਿਕਸਤ ਅਤੇ ਵਿਕਾਸਸ਼ੀਲ ਵਿਸ਼ਵ ਦੋਵਾਂ ਵਿੱਚ ਆਮ ਹੈ।[6] ਇਹ ਵਿਕਾਸ ਅਧੀਨ ਵਿਸ਼ਵ ਵਿੱਚ ਅਸਧਾਰਨ ਰਹਿੰਦਾ ਹੈ।[3]
ਕੁਝ ਜਾਤੀ ਸਮੂਹਾਂ ਦੀਆਂ ਔਰਤਾਂ ਜ਼ਿਆਦਾ ਖ਼ਤਰੇ ਵਿੱਚ ਲਗਦੀਆਂ ਹਨ,[6][57] ਜਿਵੇਂ ਕਿ ਦੱਖਣੀ ਏਸ਼ਿਆਈ, ਪ੍ਰਸ਼ਾਂਤ ਦੀਪਵਾਸੀ, ਲਾਤੀਨੀ, ਅਤੇ ਮੂਲ ਅਮਰੀਕੀ ਔਰਤਾਂ।[5] ਇਹ ਕੁਝ ਜਾਤੀ ਸਮੂਹਾਂ ਵਿੱਚ ਪੱਛਮੀ ਜੀਵਨਸ਼ੈਲੀ ਪ੍ਰਤੀ ਵਧੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਕਾਰਨ ਹੋ ਸਕਦਾ ਹੈ।[58] ਪਰੰਪਰਾਗਤ ਤੌਰ ਤੇ ਇਸਨੂੰ ਵਿਅਸਕਾਂ ਲਈ ਇੱਕ ਰੋਗ ਸਮਝਿਆ ਜਾਂਦਾ ਹੈ, ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਵਧ ਰਹੀਆਂ ਮੋਟਾਪਾ ਦਰਾਂ ਨਾਲ ਬੱਚਿਆਂ ਵਿੱਚ ਸਮਾਂਤਰ ਤੌਰ ਤੇ ਪਾਇਆ ਜਾਂਦਾ ਹੈ।[6] ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਹੁਣ ਸੰਯੁਕਤ ਰਾਜ ਅਮਰੀਕਾ ਦੇ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਕਿਸ਼ੋਰਾਂ ਵਿੱਚ ਵੀ ਆਮ ਹੋ ਰਿਹਾ ਹੈ।[3]
1985 ਵਿੱਚ ਡਾਇਬਟੀਜ਼ ਦੀਆਂ ਦਰਾਂ ਅਨੁਮਾਨਿਤ 30 ਮੀਲੀਅਨ ਸਨ ਜੋ ਸਾਲ 1995 ਵਿੱਚ ਵੱਧ ਕੇ 135 ਮੀਲੀਅਨ ਅਤੇ ਸਾਲ 2005 ਵਿੱਚ 217 ਮੀਲੀਅਨ ਹੋ ਗਈਆਂ।[59] ਮੁੱਖ ਤੌਰ ਤੇ ਇਸ ਵਾਧੇ ਦਾ ਕਾਰਨ ਵਿਸ਼ਵ ਦੀ ਬਜੁਰਗ ਆਬਾਦੀ ਦਾ ਵਧਣਾ, ਕਸਰਤ ਦੀ ਕਮੀ ਅਤੇ ਮੋਟਾਪੇ ਦੀਆਂ ਦਰਾਂ ਦਾ ਵਧਣਾ ਮੰਨਿਆ ਜਾ ਰਿਹਾ ਹੈ।[59] ਸਾਲ 2000 ਅਨੁਸਾਰ, ਡਾਇਬਟੀਜ਼ ਦੇ ਰੋਗੀਆਂ ਦੀ ਸਭ ਤੋਂ ਜ਼ਿਆਦਾ ਸੰਖਿਆ ਅਨੁਸਾਰ ਪੰਜ ਦੇਸ਼ ਭਾਰਤ 31.7 ਮੀਲੀਅਨ, ਚੀਨ 20.8 ਮੀਲੀਅਨ, ਸੰਯੁਕਤ ਰਾਜ ਅਮਰੀਕਾ 17.7 ਮੀਲੀਅਨ, ਇੰਡੋਨੇਸ਼ੀਆ 8.4 ਮੀਲੀਅਨ, ਅਤੇ ਜਾਪਾਨ 6.8 ਮੀਲੀਅਨ ਸੀ।[60] ਵਿਸ਼ਵ ਸਿਹਤ ਸੰਗਠਨ ਦੁਆਰਾ ਇਸਨੂੰ ਇੱਕ ਵਿਸ਼ਵ ਵਿਆਪੀ ਮਹਾਂਮਾਰੀ ਸਮਝਿਆ ਜਾਂਦਾ ਹੈ।[61]
ਇਤਿਹਾਸ
ਡਾਇਬਟੀਜ਼[62] 1500 BCE ਵਿੱਚ “ਪਿਸ਼ਾਬ ਦਾ ਬਹੁਤ ਜ਼ਿਆਦਾ ਆਉਣਾ” ਦੱਸਦੀ ਹੋਈ ਮਿਸਰ ਦੇ ਹਸਤਲੇਖ ਵਿੱਚ c. ਦੱਸੇ ਪਹਿਲੇ ਰੋਗਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ।[63] ਪਹਿਲੀ ਵਾਰ ਵਰਣਿਤ ਮਾਮਲਿਆਂ ਨੂੰ ਟਾਈਪ 1 ਡਾਇਬਟੀਜ਼ ਮੰਨਿਆ ਜਾਵੇਗਾ।[63] ਉਸ ਸਮੇਂ ਦੌਰਾਨ ਭਾਰਤੀ ਚਿਕਿਤਸਕਾਂ ਨੇ ਇਸ ਰੋਗ ਨੂੰ ਖੋਜਿਆਂ ਅਤੇ ਇਸਨੂੰ “ਮਧੂਮੇਹ” ਜਾਂ “ਸ਼ਹਿਦ ਵਰਗੇ ਪਿਸ਼ਾਬ” ਦੇ ਰੂਪ ਵਿੱਚ ਵਰਗੀਕ੍ਰਿਤ ਕਰਦੇ ਹੋਏ ਟਿੱਪਣੀ ਕੀਤੀ ਕਿ ਇਹ ਪਿਸ਼ਾਬ ਕੀੜੀਆਂ ਨੂੰ ਆਕਰਸ਼ਿਤ ਕਰੇਗਾ।[63] ਸ਼ਬਦ “ਡਾਇਬਟੀਜ਼: ਜਾਂ ‘ਵਿਚਕਾਰੋਂ ਲੰਘਣਾ” ਦੀ ਪਹਿਲੀ ਵਾਰ ਵਰਤੋਂ ਯੂਨਾਨ ਦੇ ਅਪੋਲੋਨੀਅਸ ਆਫ਼ ਮੈਮਫਿਸ ਦੁਆਰਾ 230 BCE ਵਿੱਚ ਕੀਤੀ ਗਈ।[63] ਗੈਲਨ ਨੇ ਰੋਮਨ ਰਾਜ ਦੌਰਾਨ ਇਸ ਰੋਗ ਦੁਰਲੱਭ ਤੇ ਟਿੱਪਣੀ ਕਰਦਿਆਂ ਕਿਹਾ ਕਿ ਉਸਨੇ ਆਪਣੇ ਜੀਵਨ ਕਾਲ ਵਿੱਚ ਅਜਿਹੇ ਕੇਵਲ ਦੋ ਮਾਮਲੇ ਦੇਖੇ।[63]
400-500 AD AD ਵਿੱਚ ਭਾਰਤੀ ਚਿਕਿਤਸਕ ਅਤੇ ਚਰਕ ਨੇ ਪਹਿਲੀ ਵਾਰ ਟਾਈਪ 1 ਅਤੇ ਟਾਈਪ 2 ਡਾਇਬਟੀਜ਼ ਦੀਆਂ ਸਥਿਤੀਆਂ ਨੂੰ ਵੱਖ-ਵੱਖ ਦੱਸਿਆ, ਟਾਈਪ 1 ਨੂੰ ਜਵਾਨੀ ਅਤੇ ਟਾਈਪ 2 ਨੂੰ ਮੋਟਾਪੇ ਨਾਲ ਜੋੜਿਆ ਗਿਆ।[63] ਸ਼ਬਦ “ਮੈਲੀਟਸ” ਜਾਂ “ਸ਼ਹਿਦ ਤੋਂ” ਬ੍ਰਿਟਨ ਜੋਹਨ ਰੋਲੋ ਦੁਆਰਾ ਡਾਇਬਟੀਜ਼ ਇੰਸਪੀਡਸ ਦੀ ਸਥਿਤੀ ਤੋਂ ਵੱਖ ਕਰਨ ਲਈ 1700s ਦੇ ਅੰਤਿਮ ਸਾਲਾਂ ਵਿੱਚ ਗਿਆਤ ਕੀਤਾ ਗਿਆਂ ਜਿਸਦਾ ਸੰਬੰਧ ਲਗਾਤਾਰ ਪਿਸ਼ਾਬ ਆਉਣ ਨਾਲ ਹੈ।[63] 20 ਵੀਂ ਸਦੀ ਦੀ ਸ਼ੁਰੂਆਤ ਤੱਕ ਕੋਈ ਪ੍ਰਭਾਵਕਾਰੀ ਇਲਾਜ ਵਿਕਸਿਤ ਨਹੀਂ ਹੋਇਆ, ਕੈਨੇਡੀਅਨ ਫਰੈਡ੍ਰਿਕ ਬੈਟਿੰਗਾਂ ਅਤੇ ਚਾਰਲਸ ਬੈਸਟ ਨੇ ਸਾਲ 1921 ਅਤੇ 1922 ਵਿੱਚ ਇਨਸੁਲਿਨ ਦੀ ਖੋਜ ਕੀਤੀ।[63] ਇਸ ਦਾ ਪਾਲਣ ਸਾਲ 1940s ਵਿੱਚ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਕੰਮ ਕਰਨ ਵਾਲੇ NPH ਇਨਸੁਲਿਨ ਦੇ ਵਿਕਾਸ ਲਈ ਕੀਤਾ ਗਿਆ।[63]
ਹਵਾਲੇ
ਬਾਹਰੀ ਕੜੀਆਂ
- ਸ਼ੱਕਰ ਰੋਗ ਟਾਈਪ 2 ਕਰਲੀ ਉੱਤੇ
- National Diabetes Information Clearinghouse Archived 2010-02-21 at the Wayback Machine.
- Centers for Disease Control (Endocrine pathology)