不眠症
不眠症(ふみんしょう、英語: Insomnia, Hyposomnia)とは、必要に応じて入眠や眠り続けることができない睡眠障害である[1][2]。それが持続し、臨床的に著しい苦痛、または社会的、職業的、または他の重要な領域における機能の障害を引き起こしている場合に精神障害と診断される[3]。不眠の背後に他の病気が隠れていることもある。近年では、高血圧や糖尿病などの生活習慣病と不眠症の間に、強い相互関係があることが判明している[4]。
| 不眠症 | |
|---|---|
| 概要 | |
| 診療科 | 神経学, 精神医学 |
| 分類および外部参照情報 | |
| ICD-10 | F51.0, G47.0 |
| ICD-9-CM | 307.42, 307.41, 327.0, 780.51, 780.52 |
| DiseasesDB | 26877 |
| MedlinePlus | 000805 |
| eMedicine | med/2698 |
| Patient UK | 不眠症 |
| MeSH | D007319 |
不眠症は、入眠や睡眠持続が難しかったり、睡眠の質が悪いといったことが続いているという特徴を持つ、いくつかの医学的な兆候と症状を伴う[2][5]医学的また精神医学的な障害であると考えられている。不眠症では一般的に起床中の機能障害が続いている。不眠症はどの年齢でも起きるが、女性と高齢者ではより一般的であり[6]、特に顕著なのは高齢者である[7]。日本では60歳以上では約3人に一人が睡眠問題で悩んでいる[8]。
不眠症は、原発性と二次性、あるいは併存の不眠症に分類される[9][10][11][12]。原発性不眠症とは、医学的、精神医学的また環境的な原因がない睡眠障害である[13]。医学的、心理学的な原因を特定したり除外することが重要であり[14]、二次性不眠症とは、身体疾患、精神障害、薬物の使用等によるものである[15]。薬物誘発性不眠症の原因として最も多いのはカフェインであり、娯楽薬や処方薬も原因となりうる[16]。
DSM-5とICSD-3では不眠症を原発性と二次性で分類するのをやめた。不眠症状が生じた原因の内容を問わず臨床症状から不眠症を診断する。不眠と精神疾患とが併存する場合、治療はその双方を標的にする必要がある。このため不眠症に並存疾患がある場合、2つの状態の因果関係を明らかにする必要はない[17]。
睡眠の問題を抱える人にしばしば睡眠薬が用いられ、たまに使用されれば役立つが、定期的に長期的に用いた場合、薬物依存症や乱用につながることがある[18]。英国国民保健サービスにおいては睡眠薬の処方は最終手段であり、かつ数日-数週間の限定でなければならないとしている[19][20]。豪州ガイドラインでは最大4週間である[21]。日本ガイドラインでは、睡眠薬は現在の主流であり成人の20人に1人が服用しているが、ベンゾジアゼピン系のリスクベネフィット比の悪さと、エビデンスが乏しいまま抗精神病薬が適応外使用されている現状を危惧している[22]。一部の不眠症患者では睡眠薬の長期服用する治療選択肢も許容されるが、「しかしながら難治性・治療抵抗性であることは無期限、無制限の処⽅を正当化するものではない[23]」とし、可能な限り断薬を目指すべきであるとしている[24]。認知行動療法には、医薬品と同様の有効性があり、また医薬品と異なり持続的な効果が判明している[25]。日本では、不眠症に対する認知行動療法は保険適応外となっている[26]。認知行動療法は自分で行うセルフヘルプも可能である(「不眠症#認知行動療法」を参照)
分類
不眠の性質
不眠の性質からは以下に分類され、不眠症患者の多くはこれらを複数訴えることが多い[10]。
- 入眠障害(Sleep onset insomnia)
- 夜になってベッドに入っても、いつまでも睡眠が訪れてこない状態である[10]。しばしば不安の症状がある。日照時間にまで睡眠時間帯が遅れていることが原因の睡眠相後退症候群は不眠症と誤診される[28]。
- 睡眠維持障害(Sleep maintenance insomnia)
- 中途覚醒。寝付くことができても、真夜中に目が覚めて再び入眠できない状態である。この情態から睡眠に戻るのが難しいという入眠困難であることもよくある。これらの人々の3分の2は夜間の半ばに目覚め、半数以上は睡眠に戻れない[29]。
- 早朝覚醒(Sleep offset insomnia)
- 寝付くことができても、朝早く目が覚めてしまい、再び入眠できない状態である。合計睡眠時間が6.5時間に達する前に、覚醒が(30分以上)早く起こり、睡眠に戻ることができなくなる。しばしばうつ病に特徴的である[30]。
- 熟眠障害(nonrestorative sleep)
- 睡眠時間はとれているはずなのに、十分に眠れたような気がしない状態である[10]。
不眠の種類
種類からは、一過性、短期または慢性として分類することができる[10]。
- 一過性不眠症(transient) - 一日から数日間持続する[10]。
- 短期不眠症(short-term) - 数日から3週間持続する[10]。
- 長期・慢性不眠症(long-term, chronic)- 1カ月よりも長く持続する[10]。
低い睡眠の質
低い睡眠の質は、むずむず脚症候群、睡眠時無呼吸症候群やうつ病によって起こることもある。低い睡眠の質は、回復の性質があるステージ3や、デルタ睡眠に達することができないことが原因である。
うつ病は視床下部-下垂体-副腎系(HPA軸)の機能を変化させ、コルチゾールが過剰に放出されることで低い睡眠の質につながることがある。
夜間の多尿症は、睡眠をかき乱す[31]。
主観的な不眠症
一部の不眠症は、実は不眠症ではない。睡眠状態の誤解は、正常な時間帯で寝ているのに入眠にかかる時間を過剰に見積もる。そのため、実際には8時間ぐっすり寝たのに、「4時間しか眠れていない」などと考えることがある。
診断
DSM-IV(『精神障害の診断と統計マニュアル』第4版)による他に原因がない不眠症である原発性不眠症の診断基準に従えば、診断基準Dの他の疾患が原因でなく、診断基準Eの医薬品や他の乱用薬物が原因でなく、診断基準Aの1か月以上持続しており、そして診断基準Bの臨床的に著しい苦痛、または重要な領域における機能の障害を引き起こしている場合である[32]。正常な短眠者や、正常な範囲の睡眠の乱れは、臨床的に著しい苦痛や機能の障害を起こさないため、頻繁に問題が生じ何か月にもわたり持続し、臨床的に著しい苦痛を伴ったり、少なくない機能の障害を引き起こしているものが不眠症である[16]。因果関係の知識は、診断のために必要ではない[33]。
DSM-5の診断基準に従えば、その睡眠困難は、少なくとも1週間に3夜で起こる。その睡眠困難は、少なくとも3カ月間持続する[34]。
睡眠医学の専門家は、多くの異なる睡眠障害を診断するための資格を有する。睡眠相後退症候群といった様々な障害を持つ患者は、頻繁に原発性不眠症と誤診されている。
鑑別診断
多くの場合、不眠症は他の障害や、医薬品の副作用、心理的な問題との併存である。不眠症と診断された約半数は精神障害に関連している[33]。うつ病では多くの場合、不眠症は二次的なものというより、併存とみなされるべきであり、よく精神障害に先行する[33]。実際に、続く精神障害の表れであることがある[2]。うつ病の残遺症状として不眠症状が残る場合が少なくない[35]。
DSMによる物質誘発性睡眠障害には、薬物依存、薬物乱用、薬物中毒、そして離脱が原因となることが指摘されている[36]。不眠の原因として多いのは、物質の使用あるいは離脱によるもので、原因として最も多いのはカフェインであり、娯楽薬や処方薬も原因となりうる[16]。カフェインでは量に比例して(用量依存的に)睡眠時間が短くなる[36]。バルビツール酸系、ベンゾジアゼピン系の鎮静催眠剤からの離脱中に薬物誘発性不眠症が生じることがあり、薬の中止から1か月後までに発症し、数ヶ月間、強度を減じながら持続する可能性がある[36]。特に、バルビツール酸系や非バルビツール酸系では、慢性使用により作用に耐性を生じ不眠症に陥ることがあるが、薬剤を増量すると今度は日中に物質誘発性過眠症を生じうる[36]。
過眠症は睡眠が十分であっても日中に眠気がある状態である[16]。入眠に問題があるが、正常な睡眠規則がある場合には、概日リズム睡眠障害の可能性がある[16]。
原因と併存疾患
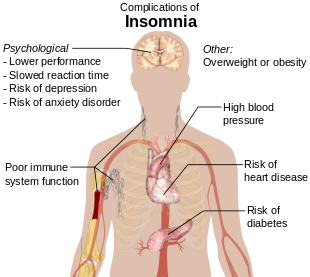
以下は不眠症の症状の原因となり、また併存することもある。
- 痛み[38]の原因となるけがや病気は、それぞれ入眠時に快適な姿勢を見つけることや、覚醒の原因となり睡眠を妨げる。
- 概日リズムの乱れは、このようなシフト勤務や時差ぼけは、ある時間帯に眠れないとか、他の時間帯に過剰に眠いといったことの原因になる。慢性の概日リズム睡眠障害は、同様の特徴がある[39]。
- 睡眠衛生が悪く、たとえば騒音による健康への影響や過剰なカフェインの消費がある[39]。
- 身体活動による、運動誘発性不眠症は入眠潜時が長くなる形で運動選手においてよくある[10][40]。
精神生理性不眠症
持続性の精神生理性不眠症(psycopsyiologic insomnia)は、異常行動のひとつとされる[10]。患者は眠れないことに先入観、恐怖感、不安感をもっており、これが更に覚醒をまねき不眠を悪化させる[10]。睡眠恐怖症(insomnia phobia)とも[10]。
対応は行動療法であり、睡眠衛生の改善、入眠前の睡眠を妨げる行動の矯正を行う[10]。ベッドに入っても20分以上覚醒する場合は、入眠不安解消のため、読書やリラックスなどを行う[10]。入眠前の瞑想、ストレッチも検討する[10]。
適応障害性不眠症
人生の大きな出来事、生活上の重大な変化、前後に発生する[10]。たとえば旅先のベッド、転職、離婚、死別、試験前夜、恐怖、ストレス、不安、感情や精神の緊張、仕事の問題、金銭的なストレス、子供の誕生、死別といったもの[41][10]。
この不眠症からの回復は急速であり、数週間を要しない[10]。また高地は酸素不足のため高地不眠症(altitude insomnia)がよく見られる[10]。
精神疾患による不眠
精神障害患者の約80%に不眠関連の訴えが見られる[10]。双極性障害、うつ病、全般性不安障害、心的外傷後ストレス障害、統合失調症[42]、躁病[10]、強迫性障害、認知症[43]やADHD[44]などがある。
神経疾患による不眠
- てんかん[10]
- むずむず脚症候群(RLS)は、不快な感じとその感じを軽減させるために脚や身体を動かす必要から、入眠を妨げる原因となる[10][41]。
- 周期性四肢運動障害(PLMD)は、睡眠中に起こりいつの間にか覚醒する[10]。
- 特定の神経疾患、脳損傷、外傷性脳損傷の病歴[45]。
その他の内科的疾患による不眠
- 甲状腺機能亢進症 [10][16]。
- 関節リウマチ[10][46]。
- ホルモンは、月経の前や更年期では変化する[41]。
- 逆流性胃腸炎、肝不全[10]
- 高血圧、糖尿病、心疾患、慢性肺疾患、泌尿器科的疾患、皮膚疾患、整形外科的疾患などの身体疾患[47]
- 短期不眠が、通常の風邪の一般的症状として現れるという横断的研究がある[48]。
物質誘発性不眠症
- フルオロキノロン系抗生物質の使用は、深刻で慢性的な不眠症に関連している[49]。
- 抗パーキンソン病薬、降圧薬、ステロイド製剤、気管支拡張薬[50]
- 向精神薬のうち、覚醒剤のような覚醒作用のあるものは、特定の医薬品、ハーブ、カフェイン、ニコチン、コカイン、アンフェタミン、メチルフェニデート、アリピプラゾール(エビリファイ)、MDMA、モダフィニル、また過度のアルコール[39]。
- 離脱は、ベンゾジアゼピンのような抗不安薬/睡眠薬やオピオイド系鎮痛剤からの離脱の影響で起こる[10][39]。
- 薬局あるいは処方の睡眠補助薬の乱用(鎮静剤や抑制剤)は反跳性不眠を生じる[10][39]。
アルコール誘発性不眠症
アルコールは、不眠症の自己治療(セルフメディケーション)の形で入眠のために広く用いられている。しかし入眠のためのアルコールの使用は、不眠症の原因となる[51]。アルコールの長期的な使用は、ノンレム睡眠のステージ3と4の睡眠の減少と、レム睡眠を抑制し断片化させる。睡眠の段階の間を頻繁な移動が生じ、頭痛や尿意、脱水、発汗のために覚醒することになる。飲酒によってグルタミン反跳(リバウンド)も起こる。アルコールは身体の作る天然の覚醒剤であるグルタミンを阻害する。飲酒を中止すると、必要以上にグルタミンを生成する。グルタミン濃度の上昇は脳を覚醒するため、飲酒者は入眠や最も深い睡眠に達するために飲酒を続けるようになる[52]。慢性的な飲酒を中止すると明晰夢を伴う深刻な不眠症状を引き起こすことがある。離脱の期間中のレム睡眠は、典型的な反跳作用の亢進の一部である[53]。
ベンゾジアゼピン誘発性不眠症
アルコールと同様にベンゾジアゼピン[注 1]は、短期間の入眠治療(処方またはOTC)にて一般的に用いられているが、長期的には睡眠を悪化させる。ベンゾジアゼピンは、ヒトを入眠(ノンレム睡眠ステージ1-2)に導入させるが、一方では睡眠構造を混乱させ、睡眠時間を減少させ、レム睡眠時間を遅らせ、深い徐波睡眠(最も理想的な睡眠である)を減少させる[54][55][56]。
オピオイド誘発性不眠症
オピオイド薬(ヒドロコドン、オキシコドン、モルヒネなど)は、疼痛の鎮痛効果と催眠効果を持っているため、不眠症に用いられることがある。オピオイドは睡眠を断片化させ、かつレム睡眠とステージ2睡眠を減少させる。鎮痛・鎮静効果があるため、オピオイドは注意深く選択された、疼痛原因の不眠に対して処方することが適切である[38]。しかしオピオイド依存は、長期的には睡眠のバランスを崩しえる[57]。
治療
不眠症の治療を決定する前に、医学的、心理学的な原因を特定したり除外することが重要である[10][58][14]。不眠症への初回の治療アプローチには、不眠症に対する認知行動療法(CBT-I)が推奨され、それが利用できない場合はその他の非薬物療法が第一に推奨される[58]。認知行動療法(CBT)は、慢性の不眠症の短期治療として医薬品と同様の有効性があり、薬とは異なり、治療を終えても有益な効果があることが分かっている[25]。
薬理学的な治療は急性の不眠症における症状を減少させるために主に用いられてきた;慢性の不眠症の管理における役割は不明である[9]。いくつかの異なる種類の医薬品は不眠症の治療に効果的であるが、多くの医師は処方睡眠薬の長期的な使用を推奨しない。うつ病、呼吸の問題、慢性的な痛みのような不眠症の原因となることがある他の医学的な状態を特定し治療することが重要である(「うつ病#治療」なども参照)[59]。不眠と精神疾患とが併存する場合、治療はその双方を標的にする必要がある(「精神疾患#治療」も参照)[60]。
睡眠薬の処方は、第一に非薬物療法を行い、それが効果を示さない場合の最終手段である[10][58][19][21]。また睡眠薬を処方されていても、非薬物療法は6-8週間は続けなければならない[58]。これらの治療セットが効果を示した場合には、非薬物療法を続けながら、睡眠薬は徐々に減薬することができるであろう[58]。非薬物療法を平行して行わず、単独の薬物療法を長期間行うことは最適な治療戦略ではない[58]。
小児・青年期では、自閉症スペクトラム障害に対するメラトニンの使用を除いて、ほかの障害また、ほかの薬物の有効性と忍容性についての証拠はほとんどなく、このため非薬物療法が優先される[61]。
非薬物療法


非薬理学的な手法は、睡眠薬に比較しても同様の効果があり、また継続的な効果がある。睡眠薬は、短期的な使用にだけ推奨されており、中止時の反跳性離脱作用を伴う依存症や耐性の形成となるためである[62]。
非薬理学的な手法は、一次選択として、また不眠症の管理における長期的な方法として推奨されており長期的な改善をもたらす。そのような手法には、睡眠衛生への注意、刺激制御、行動的な介入、睡眠制限療法、患者教育とリラクゼーション法がある[63]。脳に流れる血液の温度を下げると、脳の代謝速度を下げることで不眠症を軽減する[64]。いくつかの例では、睡眠日誌をつけたり、ベッドで起きたまま費やす時間を制限したり、リラクゼーション法の実施や、規則的な睡眠習慣と起床時間の維持である[10][59]。行動療法は睡眠の質と統合を改善するために新しい睡眠行動を促すよう患者を支援することができ、それには睡眠時のリラックスのための健康的な睡眠習慣の学習や、光療法によって体内時計を規則化させたり心配軽減法を併用するといったものがある[59]。システマティックレビューはアロマテラピーが睡眠の質を改善することを見出している[65]。
脳波フィードバックは、不眠症の睡眠時間の改善と、睡眠の質にも有効性を実証している[66]。
刺激制御法はベッドや睡眠一般に関連した患者の否定的な反応に対する治療である。刺激制御法はよく睡眠衛生の考えと交互に用いられ、睡眠環境の管理の手順を含んでいる。このような環境改善には以下のようなものがあり、ベッドを睡眠とセックスにのみ用い、読書やテレビを見るといった活動には用いない。また、週末においても毎朝同じ時間に起きる。また眠気が生じてきて眠れそうな時にのみベッドに行く。またベッドに入ってから合理的な時間(-20分)で睡眠にならないなら、ベッドを離れて他の場所で活動する。そして、眠りに落ちるための主観的な試みと労力を減少させる。また夜間の明るい光への暴露を避け、そして昼寝をなくす[67][58]。
昼間に運動[注 2]をすると夜に寝つきが良くなることがある。もしもそれで問題が解決するのであれば、そのようにすることがもっとも自然で害がないであろう。
睡眠衛生



睡眠衛生が悪いというのは、入眠を妨げるような入眠前行動パターンや就寝環境のことを指す[10]。
以下の行動は睡眠衛生の改善につながる。薬物治療を行う前に睡眠衛生指導を行うよう、日本睡眠学会は勧告している[68]。
- 体が休まる時間だけ睡眠をとる(成人では一般的に7-8時間)[58]
- 定期正しい入眠時間、起床時間(週末であろうと)[10]
- 無理に寝ようとしない[10]
- 眠たくなってから寝床に行く[69]。寝付けなかったときは、一旦寝床を出て自分に合った方法でリラックスして、眠気を感じたら再度寝床に行く[69]
- 朝起きる時間を一定にし朝日を浴びることで、体内時計が調整され入眠時刻が安定化することから、起床時刻はできるだけ一定にする[69]
- 昼食以降はカフェインを取らない[58][70]
- 就寝直近にアルコールを取らない[58][70]
- たばこ、ニコチンを取らない(とりわけ夕方以降は)[58][70]
- ベッド周りの環境を整える(たとえば光や音)[10][58][70]
- 就寝直近には、ディスプレイ機器[注 3]を使わない[10][58]
- 寝る前に心配ごとを片づけておく[58][70]
- 一日最低20分運動する。これは就寝前4-5時間前に行うべきである[58]
- 日中は20-30分以上の居眠りはしない[58]
認知症患者の睡眠障害に対して、薬物を用いない方法では、光療法が有効だとするランダム化比較試験が複数存在する[71]。
認知行動療法
認知行動療法(CBT)の不眠症に対するものはCBT-I(Cognitive Behavioral Therapy for Insomnia)と呼ばれ、典型的には最初の8セッションで患者教育を、後の2セッションで認知療法を行う[58]。CBT-Iは中-高品質レベルのランダム化試験によって効果が確認されている[58][72]。
NHSではいくつかのケースでCBT-Iが推奨されるとしている[19]。米国内科医学会ガイドラインでは、慢性不眠への初期治療にCBT-Iを推奨している(推奨度:強)[6]。王立豪州総合医学会ガイドラインでは、慢性不眠への第一選択肢はCBTでなければならないとしている[21]。しかし日本では、不眠症に対する認知行動療法は保険適応外となっている[26]。
服薬中止に至った者は33%である。75%に臨床的な改善が認められる[73]。
日本では不眠症に対する認知行動療法は健康保険の適応外であり、認知行動療法が実施可能な医療機関はごく限られている[26]。日本睡眠学会ガイドラインではそのような現状を鑑み、睡眠薬による薬物療法に先だって認知行動療法を第一選択に置くことは実効性に乏しいとして、常用量で治らない不眠症患者に対して認知行動療法の適応を考慮するとしている[26][74]。
2015年のOECD報告は、日本は軽中程度の精神疾患患者に対しては心理療法(認知行動療法など)を中心とした治療を提供できるよう根拠に基づいた治療プログラムの整備を進めるよう勧告し、日本は心理療法を提供できる心理士が人口10万あたり5人しかいない点を挙げている(OECD平均では26人)[75]。さらに他国に比べ向精神薬の処方量が高いこと(不適切な使用)が懸念され、より少量へと規制する方向での制度改定が進んでいる[75]。
セルフヘルプも可能で『4週間でぐっすり眠れる本』や、短期睡眠行動療法と呼ばれる『自分でできる「不眠」克服ワークブック』などを使うこともできる。
認知行動療法は、心理教育、睡眠衛生、良好な睡眠環境の創出、睡眠時間制限療法、認知再構成法、睡眠日誌の活用、問題解決法、リラクセーション、マインドフルネスなどから構成される[76][77]。
- 心理教育:生物学的な眠りの仕組み・眠りにつくための方法・人によって必要な睡眠時間が異なること、などについての説明が行われる[78]。
- 睡眠衛生:より良質な睡眠を促進するための一般的助言[注 4]を行い、質の良い睡眠に向けてサポートする[79]。
- 良好な睡眠環境の創出:暗くて静かな睡眠環境を整えるため、部屋を暗くするための厚手のブラインドやカーテンの使用・騒音が聞こえる場合はそれを防ぐための耳栓の使用・寝心地の良い寝具の使用、などがアドバイスされる[79]。
- 睡眠時間制限療法:就床から起床までの寝床にいる時間(床上時間)が、身体が要求している睡眠時間より長い場合に用いる技法で、床上時間を制限し身体が要求する睡眠時間とのギャップを少なくすることで睡眠効率を高め、熟睡感を取り戻すことを目的とする[80][81]。臨床場面では、本人に2週間ほど睡眠日誌を記録してもらい、実際に寝ている時間の平均(平均睡眠時間:身体が要求している睡眠時間)を算出し、寝床に行く時間を遅らせて床上時間を平均睡眠時間と同じにすることができるようサポートする[80][81]。
- 認知再構成法:入眠を妨げる不安感に対処したり[注 5]、不眠に関する否定的思考・自己否定感を和らげたりすること[注 6]をサポートする[82][83]。リフレーミングの技法が用いられることもある[84]。
- 睡眠日誌の活用:睡眠日誌(日々の睡眠時間・睡眠の質・感情や感覚などの記録)をつけることで睡眠パターンを同定し、睡眠の改善につなげていく[85]。
- 問題解決法:本人が抱えている問題の解決策を治療者も共に考え、問題を解決できるよう支援することを通じて、不眠の一因となりうるストレスを解消・緩和できるようにする[86]。
- リラクゼーション法:リラックスすること[注 7]を通じて、心身を落ち着かせ、睡眠の改善をしていく[86]。また、就寝前に漸進的筋弛緩法や呼吸法を行うことを通して、身体的な覚醒を抑え、入眠をサポートする[87]。
- マインドフルネス:マインドフルネスの技術を活用して、心を落ち着かせ、睡眠の改善をサポートする[86]。
瞑想
瞑想は不眠症の治療に推奨されている。瞑想の師であるゴータマ・シッダールタ、またの名であるブッダは、慈悲の瞑想の実践をリラックスと安眠をもたらす方法として推奨していることが記録されている―瞑想の功徳の一覧に最初に書かれているものである[88]。最近の研究が結論している。マインドフルネスな実践は、心と体の落ち着きのなさと不眠症の自覚症状を減少させる[89]。またマインドフルネス認知療法は、落ち着きのなさや、心配を含む[90]機能不全な睡眠関連の思考と減少させることで睡眠を促す[91]。
薬物療法
多くの不眠症者は休息を得るのに睡眠薬や鎮静剤に頼っている。多くの場所において不眠のケースの95%以上に処方されている[92]。成人において睡眠補助薬が処方されている比率は、年齢に伴って上昇する。2005年から2010年の間では、アメリカの20歳以上の成人の約4%が過去30日の間に、処方の睡眠補助薬を服用していた[93]。2009年の日本の一般成人における睡眠薬3ヶ月処方率(少なくとも3ヶ月に一回処方を受ける成人の割合)は4.8%に到っている[26]。
睡眠薬の使用率は20-39歳で約2%で、50-59歳で6%に増加し、80歳以上は7%に達する[94]。
ベンゾジアゼピン系と、新しい非ベンゾジアゼピン系のような鎮静剤は、身体依存の原因となり、慎重に減量させていかないと離脱症状が現れることがある。ベンゾジアゼピン系と非ベンゾジアゼピンの睡眠薬には、日中の倦怠感や、自動車事故、認知機能の低下と転倒と骨折など、数々の副作用がある。特に高齢者はこれらの副作用に敏感である。[95]非ベンゾジアゼピン系のゾルピデム(マイスリー)とザレプロン(日本未発売)は、睡眠維持の有効性を十分に実証していない。いくつかのベンゾジアゼピン系は、短期間において睡眠維持の有効性を実証しているが、長期的には耐性と依存症につながる。不眠症のための既存の治療薬よりも、さらに有効で安全であることが証明された薬が開発中である[96]。体系的に比較すると、ベンゾジアゼピン系と非ベンゾジアゼピン系は、抗うつ薬より有意というわけではなく、同様の有効性である[97]。ベンゾジアゼピン系はより多くの薬物有害反応の傾向があり有意ではなかった[97]。不眠症のための睡眠薬の慢性的な使用者は、薬を服用しない慢性的な不眠症患者よりも睡眠がよくない。実際に、慢性的な服薬者のほうが、服用しない不眠症患者よりも定期的な夜間覚醒が多い[98]。さらなる文献のレビューは、ベンゾジアゼピン系の睡眠薬と非ベンゾジアゼピン系は、個人と公衆衛生に対して不当なリスクの原因となり、長期的な有効性の証拠がないと結論している。そのリスクには、依存症や事故、その他の副作用が含まれる。睡眠薬の長期的な使用者が徐々に中止することで、睡眠を悪化させることなく健康を改善することにつながる。睡眠薬は最小有効量で数日に限って処方され、高齢者においては可能な限り避けるのが望ましい[99]。
アルコールや睡眠薬は、長期的に服用してから突然やめると、著しい反跳性不眠のために当初の効果がなくなっても服用を続けることがあり、効果を補うため服用量を増やせば、反対に、日中への持ち越し効果により過度の眠気や集中力低下、発語の不明瞭、夕方の落ち着きのなさが生じることがある[100]。
- 英国国立医療技術評価機構(NICE)の不眠症の診療ガイドラインでは、睡眠導入剤の利用は通常生活において重度の不眠のみに限り、かつ短期間に留めなければならないとしている[20]。ゾルピデム、ゾピクロン、ザレプロン、短期時間作用型ベンゾジアゼピンの比較評価については有効なデータがなく、最も安価な薬物を選択すべきとしている[20]。投与中の睡眠導入剤を切り替えるケースは、患者がその薬剤を直接原因とする副作用が発生した場合のみに限るべきだとしている[20]。これらの睡眠導入剤について効果を示さなかった患者については、いかなる他の薬剤も処方すべきではないとしている[20]。
- 米国内科医学会(ACP)ガイドラインでは、一般人口に対しての薬物療法の安全性・効果性について決定する根拠は不十分であるとしている[101]。また薬物長期利用の利益と有害性についての根拠も不十分としている[101]。そのため、成人の不眠症にCBT-Iが功を示さない場合において、短期間の薬物療法を追加するかどうかは、患者とその利点・有害作用・コストを話し合ったうえで行うよう勧告している[6]。
- 王立豪州総合医学会(RACGP)のガイドラインでは、薬物治療は慢性的な不眠への適応であり、第一選択肢はCBTでなければならず、薬物治療を行う際には4週間を超えてはならず、具体的な患者教育と定期的なチェックアップが行わなければならないとしている[21]。
- 日本の睡眠薬の適正な使用と休薬のための診療ガイドラインでは、一部の不眠症患者では睡眠薬を安全に長期服用する治療選択肢も許容されるが、可能な限り断薬を目指すべきであるとしている[102]。
- 日本睡眠学会ガイドラインでは、うつ病の不眠に対して睡眠薬は効果的である。睡眠薬で不眠に対処することが抗うつ薬の治療効果を高めると述べている[103]。
21世紀における国民健康づくり運動(健康日本21)において、睡眠の確保のために睡眠補助品やアルコールを用いることがある人の減少を目標としていたが全国平均が増加したという最終結果が報告されている[104]。2013年には、厚生労働省と日本睡眠学会によって、睡眠薬の適正な使用と休薬を見据えたガイドラインが公開されている[26]。
睡眠薬とアルコールの併用は原則禁忌である[105]。
ベンゾジアゼピン
不眠症のために最も一般的に処方される睡眠薬の種類はベンゾジアゼピン系である。すべてのベンゾジアゼピンはGABAA受容体に対し非選択的に結合する[97]。しかし、特定のベンゾジアゼピンは、他のベンゾジアゼピンよりもGABAA受容体におけるα1サブユニットに対する作用が強い[注 8]。α1サブユニットは、鎮静、運動障害、呼吸抑制、健忘、運動失調、また行動の強化(薬物探索行動)と関連している。α2サブユニットは、抗不安作用や脱抑制に関連している。このため特定のベンゾジアゼピンは、他のものよりも不眠症の治療に適している。ベンゾジアゼピン系の睡眠薬には、テマゼパム、フルニトラゼパム(ロヒプノール、サイレース)、トリアゾラム(ハルシオン)、フルラゼパム(ダルメート)、ミダゾラム(ドルミカム)、ニトラゼパム(ベンザリン)、クアゼパム(ドラール)などがある。これらの薬は耐性と身体依存を形成し、中止時にベンゾジアゼピン離脱症候群につながり、とりわけ長期間の定常的な使用後には顕著である。ベンゾジアゼピンは、薬物乱用、アルコール乱用の経歴を持つ患者には、使用を避けるか極めて慎重に処方すべきである[10]。
ベンゾジアゼピンは無意識に誘導し、浅い睡眠を促し、深い睡眠に費やす時間を減少させるため、実際には睡眠を悪化させる[106]。他の問題としては、短時間作用型の睡眠補助薬を不眠症に定常的に使用していると、日中の反跳性不安を生じさせる[107]。ベンゾジアゼピンは睡眠の開始を助け、睡眠時間を増やすが、深い睡眠を減らし浅い睡眠を増やす。不眠症におけるベンゾジアゼピンの利益に関する証拠は少なく、重大な害についての証拠がありながら、処方は増加し続けてきた。[108]多くの人にとって、不眠症に対するベンゾジアゼピンの長期的な使用は不適切であると認識されており、ベンゾジアゼピンの長期的影響について有害な副作用の懸念があるため、徐々に減薬し断薬することが推奨される[109][110]。
日本睡眠学会および厚労省科学斑のガイドラインは、常用量の睡眠薬で効果が不十分な場合に、睡眠薬の多剤併用がより有効であるという証拠がなく、副作用の危険性を低減するためにも、多剤併用はできるだけ避け、特に、3種類以上のベンゾジアゼピン系ないし非ベンゾジアゼピン系の併用は避けなければならないとし、そして臨床常用量の使用でも増量は危険性と利益を慎重に考慮し、長期連用による二次性不眠症の可能性も検討し、睡眠衛生や認知行動療法といった代替の治療法も検討すべきであるとしている[105]。
高齢者においてビアーズ基準など控えるべき薬剤一覧に掲載されている。日本医師会・日本老年医学会の手引きでは、長時間作用型とトリアゾラムは使用すべきではなく、ほかのベンゾジアゼピンは可能な限り使用を控え、使用するにしても短期間、最低量であるとしている[111]。しかし実態は多くの日本の医師は無関心であり漫然と投与し続ける傾向にある[112]。
非ベンゾジアゼピン系
非ベンゾジアゼピン系の鎮静催眠薬には、ザレプロン、ゾルピデム(マイスリー)、ゾピクロン(アモバン)、エスゾピクロン(ルネスタ)などがあり、これらは軽度から中等度の不眠症に適用される睡眠薬の新しい種類である。睡眠までの時間を改善する効果は非常に小さい。[113]
これらはGABAA受容体複合体のベンゾジアゼピン結合部位に対して、ベンゾジアゼピンと同様の作用を示す。非ベンゾジアゼピンは選択的に作用し、睡眠の導入に用いられ古いベンゾジアゼピンよりも副作用の特徴が低い。ゾピクロンとエスゾピクロンは、ベンゾジアゼピンに似て非選択的に α1、α2、α3、α5 GABAAのベンゾジアゼピン受容体に作用する。[114]ゾルピデムはより選択的であり、ザレプロンはα1サブユニットに選択的である。それは睡眠の仕組みに対して選択的であり、副作用が少ないなどの点に対して、ベンゾジアゼピンより優位である。
非ベンゾジアゼピン鎮静催眠薬は、ベンゾジアゼピンに比べてGABAA受容体のα1サブユニットに対して緩やかに作用し、作用は中程度のため中度から重度の不眠に対しては効果が期待できない。[115][116]しかし、これらの非ベンゾジアゼピン系の薬がベンゾジアゼピン系に優れているかどうかについては議論がある。これらの薬も精神的依存、身体的依存を起こすと考えられており、従来のベンゾジアゼピンよりは小さいながらも、記憶と認知の障害や起床時の沈静を起こす。
日本睡眠学会ガイドラインでは、高齢者の原発性不眠症に対しては非ベンゾジゼピン系睡眠薬が推奨される。ベンゾジゼピン系睡眠薬は転倒・骨折リスクを高めるため推奨されない。[26]。日本医師会・日本老年医学会の手引き、高齢者では漫然と処方せず、減量・中止の検討が必要である[111]。
オレキシン受容体拮抗薬
スボレキサントは睡眠を促すのではなく、覚醒状態を抑制するため、GABAに影響を及ぼし習慣性と依存性があり短期的な使用が推奨されるベンゾジアゼピン系や非ベンゾジアゼピン系とは異なった副作用により、長期的に使用できるとされている[117]。FDAの説明資料では慢性的に使用した後の急な中止によって、反跳性不眠や離脱作用が生じないとされ、臨床試験では3か月から12か月の使用の後にもそういった現象は観察されていない[117]。
抗ヒスタミン薬
ドリエル(国外ではBenadryl)のような、抗ヒスタミン薬のジフェンヒドラミンは、処方箋の不要な睡眠補助薬が広く用いられている。アメリカやカナダにおけるUnisomのような、抗ヒスタミン剤のドキシラミンも同様である。これはアメリカで入手可能な一般医薬品の中では効果的な鎮静剤であり、いくつかの処方薬よりも鎮静作用がある[118]。
日本にはジフェンヒドラミンの医薬品が存在し、添付文書には、連用せず2、3回までの使用にとどめる注意が書かれている[119]。ジフェンヒドラミンの鎮静作用に対する耐性は、非常に早く形成され、3日後にはもはや偽薬と同等の効果である[120]。不適切に用いられた場合、小さな精神依存につながることがある[121]。日本睡眠学会および厚労省科学斑は市販の睡眠薬を不眠症の治療の目的で長期に使用すべきではないと勧告している[122]。
2015年のシステマティックレビューでは、ジフェンヒドラミンの使用を支持するための強い証拠はない[123]。
抗うつ薬
抗うつ薬のうち、アミトリプチリン(トリプタノール)、ドキセピン、ミルタザピン(レメロン、リフレックス)、トラゾドン(レスリン、デジレル)などは鎮静作用を持ち、それらは不眠症の治療に処方される[124]。アミトリプチリンとドキセピンには、抗ヒスタミン作用、抗コリン作用作用、また抗アドレナリン作用があり副作用の特徴の原因になっており、ミルタザピンの副作用は主に抗ヒスタミン作用であり、トラドゾンの副作用は主に抗アドレナリン作用である。一部は睡眠を変化させる。ベンゾジアゼピンと同様、抗うつ薬を不眠症の治療に用いた場合、離脱の影響につながる;反跳性不眠を引き起こす。
ミルタザピンは、睡眠潜時を減少させ睡眠の効率を高め、うつ病と不眠症の両方を持つ患者において、睡眠時間の総量を増加させることが知られている[125][126]。
しかしまた、SSRIや三環系の抗うつ薬は睡眠障害の原因となる周期性四肢運動障害を誘発したり悪化させることがある[127]。
メラトニン
メラトニンは松果体で合成されるホルモンであり、睡眠サイクルを制御している暗所や、通常は夜間に血中に分泌され、睡眠のサイクルを制御している[128]。日本睡眠学会ガイドラインでは、メラトニンは睡眠リズムの異常には効果があるが、一般的な不眠症には効果が乏しいとしている[129]。
ラメルテオン(ロゼレム)は、メラトニンと同様にメラトニン受容体に作用し、その研究結果は良好である[130]。ラメルテオンとタシメルテオンは、メラトニンのリズムを変えて、明らかな否定的な影響なく睡眠時間を増やす[128][131]。乱用の証拠はほとんどなく、しかし、メラトニン系のたいていの薬剤は、長期的な副作用については、まだ充分には明らかではない。ラメルテオンを服用する場合は、寝る直前に服用するのが良い[132][133]。
ラメルテオンは、日本、米国FDAで認可されているが、一方で欧州EMAは不眠への効果の根拠が不十分であるとして2008年に不認可としている[58]。ラメルテオンは、他の不眠症治療薬による治療歴や、精神障害の既往がある場合には効果が確認されていない[134]。
研究によれば、自閉症スペクトラム障害、学習障害、注意欠陥・多動性障害(ADHD)、また他の関連した神経疾患の子どもたちに、メラトニンの使用が有益である場合がある。こうした子どもたちは、病気のために睡眠の問題をしばしば持っている。例えば、ADHDの子どもには、多動性による入眠障害があるため、日中の大半の時間は疲れた状態にある。ADHDや、前述の他の障害を持っている子供たちは、眠るのを助けるために就寝前にメラトニンを服用すれば、睡眠のサイクルが制御できる。[135]
メラトニンは、アメリカやイギリスでは医薬品ではなくサプリメントとして市販されている。他の国では医薬品として販売されている場合がある。日本では個人輸入によって入手できる。メラトニンは、忍容性が高く依存性がない[136]。ベンゾジアゼピン系の使用に抵抗のある小児科でも用いられてきた[137]。
2015年のシステマティックレビューでは、薬局などで購入できるメラトニン[注 9]、ジフェンヒドラミン、バレリアンについて、メラトニンの特に除放剤は、不眠症の高齢者において特に入眠、睡眠の質に効果があり、忍容性も良好であったが、ほかの薬剤や通常のメラトニンでは限られた効果を示していた[123]。
抗精神病薬
不眠症に対する抗精神病薬の低用量の使用は、一般に推奨されておらず、利益に関する証拠はほとんどないが、有害な副作用の懸念がある[138][139][58]。精神病(psychosis)ではない不眠症患者に抗精神病薬を日常的に投与することは推奨されない[140]。
副作用に関する懸念は、高齢者でのほうが大きい[141]。アメリカ精神医学会(APA)は、成人の不眠症に対し抗精神病薬を継続的に最初の治療としてはならないと勧告している[142]。日本でもエビデンスが乏しいまま抗精神病薬が適応外使用されている現状が危惧されている[22]。
抗精神病薬は、遅発性ジスキネジアやアカシジア(静座不能)といった睡眠関連運動障害の原因となることがあり、またむずむず脚症候群や、周期性四肢運動障害を誘発させたり悪化させることがある[143]。
統合失調症患者における抗精神病薬は、しばしば、寝つきの悪さ、中途覚醒、睡眠の質の悪化、過眠など睡眠障害の原因になる一方、ヒスタミン受容体やセロトニン受容体に拮抗作用のある定型、非定型抗精神病薬は鎮静作用があり、中でもリスペリドンやオランザピンなど5-HT2受容体(5-HT2 receptor)により選択的に拮抗する非定型抗精神病薬は、統合失調症患者の睡眠の質、量、寝つきを共に改善させ得る。[144][145]
セロトニン5-HT2受容体に選択的に拮抗する抗精神病薬のヴォリナンセリンなどが不眠症の治療の目的でも調査されている[146]。
漢方薬
漢方薬においては、いわゆる睡眠導入剤は存在しない[147]。不眠症への漢方処方では、全身状態への改善により自然な眠りが訪れるよう調整する[147](日本睡眠学会および厚労科学斑は不眠症に対して漢方薬の有効性エビデンスは確認されていないとしている[129])。
- 神経過敏による入眠障害
- 抑うつ傾向を伴う不眠
神経症性不眠や神経質性不眠の患者で睡眠導入剤の依存傾向を作りやすい場合、漢方薬が第一選択肢[148]。睡眠導入剤から漢方薬への切り替えは困難なことが多いが、2-4週間以上の時間をおいて行うべきである[148]。経過の判定には4週間以上を見る必要がある[148]。
代替薬
いくらかの不眠症患者は、バレリアン、カモミール、ラベンダー、医療大麻、ホップ、アシュワガンダ、パッションフラワーのようなハーブを使用している。バレリアンについては複数の研究があり効き目が穏やかなように見える。[149][150][151]L-アルギニン、L-アスパラギン酸、S-アデノシル-L-ホモシステイン、デルタ睡眠誘発ペプチド(Delta sleep-inducing peptide、DSIP)も、不眠症の緩和に役立つかもしれない[152]。『精神薬理学』(Psychopharmacologia)に掲載された1973年の研究では、経口投与されたTHCが9人の健康な被験者で睡眠潜時と睡眠の中断の頻度を有意に減少させた。[153]『麻酔と鎮痛』(Anesthesia and Analgesia)に2010年に掲載された研究では、線維筋痛症の患者の睡眠の質の改善において、合成THCは抗うつ薬のアミトリプチリンよりも有効であった。[154]
2017年のシステマティックレビューでは、大麻の成分テトラヒドロカンナビノール (THC) では、入眠しやすくするが睡眠の質を損なう可能性を示し、全般的に研究の初期段階にある[155]。アメリカなどで医療大麻の使用が認められており4276人の回答からは、約7割が不安、不眠、痛みに用いており、不眠症では60%が他の薬から大麻に置き換えたり、薬の量を減らすことができたという[156]。
2015年のシステマティックレビューでは、バレリアンの使用を支持するための強い証拠はない[123]。
そのほか
特定の集団
児童
アメリカ睡眠学会は、児童の不眠に対して睡眠薬を処方してはならないとしている(Choosing Wisely)[157]。児童に対し米国FDAが認可している睡眠薬は存在しない[157]。代わりに行動療法を勧告している[157]。
高齢者
80歳以上の女性は20%以上が睡眠薬を服用している[158]。
アメリカ老年医学会およびカナダ老年医学会は、高齢者の不眠に対して睡眠薬を第一選択肢としてはならないとしている(Choosing Wisely)[159][160]。米国内科医学会ガイドラインでは高齢者の不眠に対し、CBT-Iには中程度のエビデンスが存在するとしているが、薬物療法についての利益を決定する根拠は不十分(insufficient)であるとしている[6]。
日本老年医学会ガイドラインでは、高齢者の不眠症に対しては第一に非薬物療法を実施すべきとしている(推奨度:強)[161]。日本睡眠学会も、非薬物療法は有用であるとし、薬物療法の前に睡眠衛生指導を行うよう推奨している[162]。
日本においては、日本老年医学会は睡眠薬の有用性は認めるが(エビデンス:高)、推奨度は低い立場である[161]。反対に日本睡眠学会は、睡眠衛生指導の効果は認知行動療法に比較して限定的であり睡眠衛生指導では薬物療法を十分には代替できないという立場である[162]。日本睡眠学会は、日本では不眠症に対する認知行動療法は健康保険の適応外であり、認知行動療法が実施可能な医療機関はごく限られており、日本睡眠学会は、睡眠薬による薬物療法に先だって認知行動療法を最初に考慮することは実効性に乏しく、常用量で治らない不眠症患者に対して認知行動療法の適応を考慮するとしている[162]。
予防
不眠症は、短期的あるいは長期的である。睡眠障害の予防には、同じような時刻での起床と入眠を保つといような一定した睡眠予定の維持が含まれる。また睡眠時刻の8時間前からカフェインを含む飲料を避けるべきである[58]。運動は不可欠で睡眠への過程の助力となるが、就寝時間の前には、運動しないことは重要でそれゆえ静かな環境を整えるようにする。自分の寝床は、睡眠とセックスのためにのみ用いることにすべきである。これは睡眠衛生を含むいくつかの要点である。[1]
疫学

有病率
米国における調査では、成人人口の6-10%が診断基準を満たしており、その経済的コストは300-1,070億ドルと推定されている[6]。
豪州における調査では、成人人口の11-33%が入眠困難または睡眠持続困難を訴えていた[21]。日本人を対象にした調査によれば、5人に1人が「睡眠で休養が取れていない」、「何らかの不眠がある」と回答している[163]。日本では、成人の30%以上が入眠困難、中途覚醒、早朝覚醒、熟眠困難などいずれかの不眠症状を有し、6〜10%が不眠症に罹患しているとされる[22]。
日本では不眠症状の有病率は入眠困難が9.8%、中途覚醒が7.1%、早朝覚醒が6.7%である[164]。
不眠は女性のほうが男性よりも40%以上も一般的である[165]。
疾患リスク
危険因子
- 60歳を超える高齢者
- うつ病を含む精神障害病歴など
- 感情的ストレス
- 深夜のシフト勤務
- 異なるタイムゾーンをまたがる旅行
米国における医師110万人に対しての調査によれば、一日に7時間前後眠っている人が最も死亡率が低い。6時間未満や8時間以上の睡眠のほうが、死亡率が高かった。また一日に8.5時間以上の睡眠をとると、死亡率は15%増加していた。また深刻な不眠(女性では3.5時間未満、男性では4.5時間未満)をもつ人も、死亡率は15%増加していた。
最も死亡率の低いグループは、一日あたり6.5〜7.5時間の睡眠であった。しかし一日4.5時間のみ眠るグループにおいても、死亡率はほんの少ししか上昇していない。つまり多くの人々にとって中程度の不眠であれば寿命は延長され、重篤な不眠でも死亡率への影響はほんの僅かである。
また患者が睡眠薬を服用しない期間が長いほど、不眠に起因する死亡率上昇はほとんど見られなくなるが、寿命延長につながるかは分からない。患者は不眠のことを心配し、また不眠は不快なこともあるが、しかし不眠自体は寿命延長と関連性があるとされている。なぜ8.5時間以上の睡眠が死亡率増加につながるかは不明である。
慢性的な睡眠不足状態にある人は高血圧、糖尿病、脂質異常症、心筋梗塞、狭心症などの冠動脈疾患や脳血管障害といった生活習慣病に罹りやすい[166]。また免疫力を低下させ、インフルエンザなどの感染症や癌の誘因や増悪因子になる[167]。
不眠を題材にした作品
映画・ドラマ
- 『眠れない夜はあなたと』 - 1994年公開のアメリカ映画。
- 『インソムニア』 - 2002年公開のアメリカ映画。
- 『マシニスト』 - 2004年公開のアメリカ・スペイン合作映画。
- 『Cradle[クレイドル] -眠れぬ夜の子守唄-』 - 2007年の日本のネットドラマ。
書籍・漫画
音楽
- INSOMNIA - YMOの楽曲で、 1979年発売のアルバム『ソリッド・ステイト・サヴァイヴァー』に収録。当時不眠症だった細野晴臣が作曲。
脚注
注釈
出典
参考文献
- アメリカ精神医学会『DSM-IV-TR 精神疾患の診断・統計マニュアル(新訂版)』医学書院、2004年。ISBN 978-0890420256。
- アレン・フランセス『精神疾患診断のエッセンス―DSM-5の上手な使い方』金剛出版、2014年3月。ISBN 978-4772413527。
- 政府機関
- アメリカ国立衛生研究所 (2005年). National Institutes of Health State of the Science Conference statement on Manifestations and Management of Chronic Insomnia in Adults, June 13-15, 2005 (PDF). Sleep (Report). Vol. 28. pp. 1049–57. PMID 16268373。
- 厚生労働省健康局『健康づくりのための睡眠指針2014 (pdf)』(レポート)、厚生労働省健康局、2014年3月31日。2014年5月22日閲覧。
- 診療ガイドライン
- Qaseem, Amir; Kansagara, Devan; Forciea, Mary Ann; Cooke, Molly; Denberg, Thomas D. (2016-03). “Management of Chronic Insomnia Disorder in Adults: A Clinical Practice Guideline From the American College of Physicians.”. Annals of Internal Medicine (American College of Physicians). doi:10.7326/M15-2175. PMID 27136449.
- 厚生労働科学研究班および日本睡眠学会ワーキンググループ編、気分障害のガイドライン作成委員会『睡眠薬の適正な使用と休薬のための診療ガイドラインー出口を見据えた不眠医療マニュアル (pdf)』(レポート)(2013年10月22日改訂版(医療従事者向けの記述が削除された版)版)、日本うつ病学会、気分障害のガイドライン作成委員会、2013年6月25日。2014年3月20日閲覧。
外部リンク
- 不眠症 / 健康づくりのための睡眠指針2014 - 厚生労働省
- 不眠症(睡眠障害) - 国立精神・神経医療研究センター
- 『不眠症』ってどんな病気? - 日本臨床内科医会
- ダン・クワトラー: 不眠症の原因は何か?の講演映像。寝付けない仕組みの解説。 - TEDカンファレンス、2018年6月、4分52秒。
- 不眠症と日中の過度の眠気 - MSDマニュアル
- 致死性不眠症 - MSDマニュアル
- 『不眠症』 - コトバンク
- National Sleep Foundation (英語)
- Sleep (BBC)(英語)
- Insomnia (英語) - スカラーペディア百科事典「不眠症」の項目。
- Insomnia - ウェイバックマシン(2012年10月12日アーカイブ分) (英語) Medpedia「不眠症」の項目。