硬膜外麻酔
硬膜外麻酔(こうまくがいますい、英: epidural anesthesia、epidural)とは、脊髄の硬膜の外側に麻酔薬を投与することによる区域麻酔の一種である。硬膜外ブロック(英: epidural block)とも表記され、同義語ではあるが、ペインクリニックでは硬膜外ブロックと表記されることが多い。 医療従事者からはepiduralを略して「エピ」と呼ばれる事もある。
| 硬膜外麻酔 | |
|---|---|
| 治療法 | |
 | |
| ICD-9-CM | 03.90 |
| MeSH | D000767 |
| OPS-301 code | 8-910 |
脊髄硬膜外腔に局所麻酔薬やオピオイドを投与することにより、周術期の鎮痛を得るものである。脊髄くも膜下麻酔、全身麻酔、鎮静と併用されることが多い。カテーテルを留置して手術中と術後の鎮痛に使用される[1]。無痛分娩の際にも行われる。ペインクリニックでは局所麻酔薬以外にステロイドが用いられることもある[2]。カテーテル留置にはツーイ針と呼ばれる鈍針が用いられる。1987年、昭和天皇が腹部手術を受けた際、硬膜外麻酔が行われ、日本における硬膜外麻酔普及の端緒となった[3]。
解説

硬膜外麻酔は、脊髄またはその近傍の神経線維を介した信号の伝達を遮断することにより、痛みを含む感覚を喪失させる。そのために必要な薬剤の投与経路が硬膜外投与(英: epidural administration)であり、脊髄周囲の硬膜外腔に薬剤を注入する。英語の硬膜外、epiduralは古代ギリシャ語のἐπί「上」 + 硬膜dura materに由来する[4]。この投与経路は、局所麻酔薬、鎮痛剤だけでなく、造影剤などの診断薬、グルココルチコイドなどの薬剤を投与するためにも用いられる。硬膜外投与では、硬膜外腔にカテーテルを留置し、治療期間中はその場所に留置され続ける。意図的な硬膜外投与の技術は、1921年にスペインの軍医フィデル・パジェスによって初めて報告された。
硬膜外麻酔は出産や手術の際の痛みのコントロールによく用いられる。米国では、出産の50%以上に硬膜外麻酔が用いられている。この技術は、出産や手術中の痛みを緩和するために、口や静脈路から鎮痛剤を投与するよりも効果的で安全であると考えられている。硬膜外注射は、脊髄の炎症性疾患等の治療のためにステロイドを投与するために用いられることもある。重度の出血性疾患、血小板の少ない人、注射予定部位の近くに感染がある場合には推奨されない。硬膜外投与による重篤な合併症はまれだが、不適切な投与による問題や、投与された薬の副作用は起こり得る。硬膜外注射の最も一般的な合併症は、出血、頭痛、不十分な疼痛コントロールなどである。出産時の硬膜外鎮痛は、分娩時の母親の運動能力にも影響を与える可能性がある。非常に大量の麻酔薬や鎮痛剤を投与した場合、呼吸抑制が起こることがある。
硬膜外注射は脊椎のどの部位でも可能だが、一般的なのは、胸椎または腰椎である。投与部位によって、影響を受ける神経が異なるため、痛みが遮断される部位が決まる。硬膜外カテーテルは、骨と靭帯の間に針を通し、硬膜に穴を開けないように硬膜外腔に送り込む。硬膜外腔への留置を確認するために、生理食塩水や空気を用いることがある。また、X線透視で注入部位を直接撮影し、正しい位置にあることを確認することもある。一旦留置されたカテーテルからは、薬剤が1回または複数回に分けて投与されることもあれば、一定期間にわたって持続的に注入されることもある。硬膜外カテーテルは、適切に留置された場合、数日間挿入されたままになることがあるが、通常、より侵襲性の低い投与方法(経口投与など)を用いることが可能となれば抜去される。
適応

出産時の疼痛緩和(無痛分娩)
無痛分娩では硬膜外麻酔が、よく用いられる[5]。 これは通常、局所麻酔薬とオピオイドを硬膜外注射するもので日本の医療従事者からはepiduralを略して「エピ」と呼ばれる事もある。英語圏ではepidural analgesiaのうち、単にepiduralと呼ばれることも多い。硬膜外麻酔は、経口または静脈内からのオピオイドや出産における他の一般的な鎮痛方法よりも効果的である[6]。 硬膜外麻酔投与後、妊婦は痛みを感じないかもしれない(日本語の「無痛」という言葉が示すように必ずしも無痛ではない)が、圧迫感はあるかもしれない[7]。
硬膜外鎮痛は、静脈内鎮痛や経口鎮痛と比較して、より安全で効果的な陣痛の緩和方法と考えられている。硬膜外鎮痛と経口麻薬を比較した研究の2018年のコクランレビューでは、硬膜外鎮痛の利点として、より良い鎮痛効果、新生児にオピオイド拮抗薬であるナロキソンを用いる例が少ないこと(硬膜外麻酔が行われなかった場合、オピオイドが使われることがあり、母体から胎児に移行して呼吸抑制を惹起する)、母親の過呼吸のリスクが減少することなどが挙げられた[6]。硬膜外麻酔の欠点としては、胎児仮死による帝王切開件数の増加、陣痛の遷延、子宮収縮を促すためのオキシトシンの必要性の増加、低血圧や筋力低下のリスク増加、発熱などがあった[6]。しかし、同レビューでは、帝王切開分娩率全体には差がなく、出生直後に新生児への悪影響があるというエビデンスもなかった。さらに、硬膜外麻酔を用いても、長期的な腰痛の発生は変わらなかった[6]。硬膜外麻酔の合併症はまれだが、母体には頭痛、めまい、呼吸困難、痙攣などが生じる可能性はある。胎児には徐脈、体温調節能力低下、母体に投与された薬物への暴露の可能性がある[8]。
硬膜外麻酔が母体に投与される時間による転帰の全体的な差はなく[9]、特に帝王切開率、器具による補助が必要な出産、陣痛の持続時間には変化がない。また、新生児のアプガースコアも硬膜外投与開始時期が分娩初期と後期で変化はない[9]。低用量の外来での硬膜外ブロック以外の硬膜外麻酔は、分娩中の母親の運動能力にも影響を与える。歩行や体位変換などの動作は、陣痛の快適性を向上させ、合併症のリスクを減少させるのに役立つことがある[10]。
周術期の鎮痛
硬膜外鎮痛は、経口ないし全身投与のオピオイドを用いる必要性を減少させ[11]、術後の呼吸器合併症、胸部感染症[12]、輸血の必要性[13]、心筋梗塞のリスクを低減するなど、手術後にいくつかの利益をもたらすことが証明されている[14]。手術後に全身性鎮痛薬の代わりに硬膜外鎮痛薬を用いると、交感神経系の遮断により、全身性オピオイド療法で起こる腸の運動低下が起こりにくい[13][15]。脊髄くも膜下麻酔が用いられる手術には、下腹部手術、下肢手術、心臓手術[注釈 1]、会陰手術などがある[13][16][17] 。
その他の適応
硬膜外腔へのステロイド注射は、椎間板ヘルニア、椎間板変性症、脊柱管狭窄症などの疾患による神経根症や炎症の治療に用いられることもある[18]。ステロイド投与による合併症のリスクは低く、合併症は通常軽微である。特定の薬物、投与量、および投与頻度は、合併症のリスクおよび重症度に影響を及ぼす。硬膜外ステロイド投与の合併症は、他の方法で投与されたステロイドの副作用と同様であり、特に2型糖尿病の患者では、通常より血糖が上昇することがある[18]。硬膜外血液パッチは、少量の自己血を硬膜外腔に注入するものである。これは硬膜の穴や漏れを塞ぐ方法として行われる[19]。注入された血液は穿刺部位で凝固し、漏れを塞いで髄液圧を制御する[20]。この手技は硬膜外麻酔の約1.5%に生じる硬膜穿刺後頭痛すなわち硬膜穿刺による脳脊髄液の漏れを治療するために用いられることがある[21]。α2作動薬の一種であり、鎮痛・鎮静作用も持つクロニジンは硬膜外投与にはほとんど用いられていないが、産痛緩和については多くの研究がある[22]。
禁忌
硬膜外麻酔は、ほとんどの状況で安全かつ効果的であると考えられている。硬膜外鎮痛は、注射部位付近の蜂巣炎や重度の凝固障害などの合併症がある人には禁忌である[21]。場合によっては、血小板が少ない人、頭蓋内圧の上昇、または心拍出量の低下がある人にも禁忌である[21]。疾患が進行するリスクがあるため、既存の進行性の神経学的疾患がある人にも禁忌とされる可能性がある[21]。大動脈弁や僧帽弁の狭窄などの一部の心臓疾患も、低血圧や循環血液量減少と同様に硬膜外麻酔の相対禁忌である[21]。抗凝固薬を投与されている人には、合併症のリスクが高まるため、一般に硬膜外麻酔は行われない[18]。下表の通り、薬剤毎に異なる指定期間休薬して、カテーテル留置を行い、カテーテル抜去時も脊髄硬膜外血腫回避のために抜去後指定期間経過してから、抗血栓療法を再開することが推奨されている(ドイツの基準)。
。
| 薬剤名 | 穿刺またはカテーテル抜去前の休薬期間 | 穿刺またはカテーテル抜去後の再開時間 |
|---|---|---|
| 未分画ヘパリン | 4–6時間 | 1時間 |
| 低分子量ヘパリン予防的投与量 | 12時間 | 4時間 |
| 低分子量ヘパリン治療的投与量 | 24時間 | 4時間 |
| フォンダパリヌクス | 36–42時間 | 6–12時間 |
| ワーファリン | PT-INR < 1.4 | カテーテル抜去直後より |
| クロピドグレル | 7日 | カテーテル抜去直後より |
| プラスグレル | 7–10日 | 6時間 |
| チクロピジン | 10日 | カテーテル抜去直後より |
| アブシキシマブ | 48時間 | 4時間 |
| チロフィバン | 8時間 | 4時間 |
| プロスタサイクリン | 0,5時間 | sofort |
| ダビガトラン | > 34時間 | 4–6時間 |
| リバーロキサバン | 22–26時間 | 4–6時間 |
| アピキサバン | 26–30時間 | 4–6時間 |
| チカグレロル | 5日 | 6時間 |
| シロスタゾール | 42時間 | 5時間 |
| ジピリダモール | 48時間 | カテーテル抜去直後より |
| アセチルサリチル酸 | 休薬不要 | 休薬不要 |
リスクと合併症
局所麻酔薬は、痛みの信号を伝える神経を遮断するだけでなく、他の信号を伝える神経も遮断することがあるが、感覚神経線維は運動神経線維よりも局所麻酔薬の作用に敏感である。このため、通常は運動神経を遮断して運動麻痺を生じることなく、十分な疼痛制御が可能である。投与される薬物および用量によって、効果は数分しか続かないこともあれば、数時間続くこともある[25]。このように、硬膜外麻酔は、筋力にさほど影響を与えずに疼痛制御を行うことが可能である。例えば、硬膜外麻酔により持続的な鎮痛が行われている陣痛中の女性は、運動能力に障害がない場合がある。薬物の大量投与は、副作用を引き起こしやすい[26]。一部の薬物を非常に大量に投与すると、呼吸を司る肋間筋と胸部横隔膜が麻痺し、呼吸抑制または停止に至る可能性がある。また、心臓への交感神経入力が失われ、心拍数と血圧が著しく低下することもある[26]。 肥満の人、妊娠出産歴のある人、オピオイドの使用歴のある人、または頸管拡張が7 cm以上の人は、疼痛管理が不十分となるリスクがより高い[27]。
投与中に誤って硬膜を穿刺すると、脳脊髄液が硬膜外腔に漏れ、硬膜穿刺後頭痛を引き起こすことがある[28]。 これは硬膜外注射を受ける約100人に1人の割合で発生する。このような頭痛は、重篤で数日、まれに数週間から数ヵ月続くことがあり、髄液圧の低下によって起こる。軽度の硬膜穿刺後頭痛はカフェインとガバペンチンで治療でき[29]、重度の頭痛は硬膜外血液パッチで治療できるが、ほとんどの場合、時間とともに自然に消失する。頻度は低いが、より重篤な合併症として硬膜下血腫と脳静脈洞血栓症がある。また、硬膜外カテーテルが誤ってくも膜下腔に入ることがまれにあるが、これは1000件に1件以下の割合で発生する。この場合、カテーテルから脳脊髄液が吸引できるため、誤留置の検出に用いる。この場合、カテーテルは抜去され、別の場所に再留置されるが、硬膜穿刺にもかかわらず液体が吸引されないことはある[30]。硬膜穿刺が見落とされた場合、大量の麻酔薬が脳脊髄液に直接投与されることがある。この結果、高位ブロック、またはよりまれには、麻酔薬が脳幹に直接送達される全脊椎麻酔(全脊麻)が生じ、意識障害、ときには痙攣を引き起こすことがある[30]。
硬膜外穿刺はまた、約30~50人に1人に発生する血性穿刺(英: bloody tap)などの出血関連の問題を引き起こすことがある[31]。これは、硬膜外静脈が挿入中に針で偶発的に刺されたときに起こる。これはよくあることで、血液凝固が正常な人では通常問題視されない。血性穿刺による永続的な神経障害は極めて稀で、発生率は0.07%未満と推定されている[32]。ただし、凝固異常のある人は硬膜外血腫のリスクがあり、血小板減少症の人は予想以上に出血する可能性がある。2018年のコクランレビューでは、血小板減少症のある参加者に対する腰椎穿刺または硬膜外麻酔前の血小板輸血の効果に関するエビデンスはなかった[33]。24時間以内の大手術関連の出血と、術後7日までの手術関連合併症が硬膜外麻酔の影響を受けるかどうかは不明である[33]。
硬膜外投与のまれな合併症として、硬膜外膿瘍の形成(145,000人に1人)[34]、穿刺部の硬膜外血腫(168,000人に1人)[34]、1年以上症状が続く神経損傷(24万人に1人)[34]、対麻痺(25万人に1人)[35]、くも膜炎[36]、そして死亡(10万人に1人)がある[35]。
薬剤特有の合併症
硬膜外投与でよく使われる薬であるブピバカインが偶発的に静脈に投与されると、興奮、神経過敏、口の周りのしびれ、耳鳴り、震え、めまい、かすみ目、痙攣のほか、中枢神経抑制、意識喪失、呼吸抑制、呼吸停止を起こすことがある。心停止からの死に至ることすらある[37][38]。硬膜外腔に大量のオピオイドを投与すると、かゆみと呼吸抑制が起こることがある[39][40]。硬膜外への局所麻酔薬またはオピオイドの投与後、尿意を催す感覚はしばしば著しく低下するか完全に消失する[41]。このため、硬膜外注入の期間中は尿道カテーテルがしばしば留置される[41]。
陣痛中に硬膜外鎮痛が行われる多くの女性では、子宮収縮を増強させるためにオキシトシンも用いられる。出産時の硬膜外麻酔から2日後の授乳率を調べたある研究では、オキシトシンと併用した硬膜外鎮痛により、出産後2日目の授乳に対する母親のオキシトシンおよびプロラクチンの血中濃度が低下した。その結果、母乳の分泌量が減少した[42]。
手技
解剖学
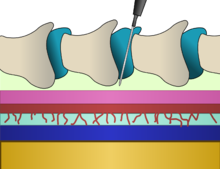
硬膜外麻酔は、骨でできた脊柱管の内側で硬膜のすぐ外側にある硬膜外腔に注入される。硬膜の内面にはくも膜という膜があり、その中には脳脊髄液が含まれている。成人の場合、脊髄はL1とL2の間の椎間板の高さで終止するが、新生児ではL3まで伸び、L4まで達することもある[18]。脊髄の下部には、馬尾と呼ばれる神経の束がある。したがって、腰部硬膜外注射は脊髄を損傷する危険性が低い。硬膜外注射針の挿入は、骨の間から靭帯を通り、硬膜外腔に針を通し、直下の髄液が圧入されている層に穴を開けずに行う[18]。
刺入

硬膜外麻酔は、合併症を避けるために、技術的熟練を要する。そのためにバナナや他の果物を練習台として訓練するのがよいとする報告がある[43][44]。
患者の体位は坐位、側臥位、腹臥位でもよい[18]。カテーテルを挿入する脊椎のレベルは、主に予定の手術部位によって、つまり痛みのある場所に基づいて決まる。腸骨稜は腰部硬膜外麻酔によく用いられる解剖学的な目印であり、このレベルは第4腰椎にほぼ対応し、通常は脊髄の下端よりかなり下にある[18]。 カテーテル留置に用いられる専用の針、ツーイ針は、先端が90度に曲がった横穴開口となっており、挿入したカテーテルを脊椎の軸に沿って垂直に方向転換させるように設計されている。主として、棘突起の正中間から挿入されるが、正中から数センチ以内の側方から挿入されることもある(傍正中アプローチ)。傍正中アプローチを用いる場合、針の先端は椎弓板と呼ばれる椎骨の棚状部分に沿って、黄色靱帯と硬膜外腔に到達する直前まで進められる[45]。
注射器の押し子への圧力に対する抵抗が突然なくなるとともに、針の先端が黄色靭帯を破って硬膜外腔に入るときに、わずかなクリック感が術者に感じられることがある(図参照、抵抗消失法)。硬膜外腔への到達を確認するために生理食塩水や空気を用いることがある。2014年のシステマティックレビューでは、この目的のために生理食塩水と空気を使用しても、安全性や有効性の点で差がないことが示されている[46]。他の硬膜外腔の確認法としては下記の懸滴法と触感法がある[47](p280)。
- 懸滴法: ツーイ針内筒を抜き針の接続部に水滴(生理食塩水または局所麻酔薬)をつけ、針を進めると、硬膜外腔に達した時に陰圧により水滴が引き込まれる。
- 触感法: 針先が黄色靭帯を抜けて硬膜外腔に入った時の、貫通感を手に感じることで確認する方法。通常、抵抗消失法と併用される。
上記の確認法に加えて、位置確認に画像診断が用いられることがある。これには、携帯用超音波スキャナーまたは透視法(リアルタイムのX線写真)を用いる[48]。針の先端を確認した後、カテーテルまたは細いチューブを針を通して硬膜外腔に送り込む。その後、針はカテーテルを残して引き抜かれる。カテーテルは一般に硬膜外腔に4~6 cm挿入され、通常、静脈ラインと同様に粘着テープで皮膚に固定される[49]。
ツーイ針ないしは硬膜外カテーテルからの薬剤投与
ツーイ針から局所麻酔薬を注入する時、あるいはカテーテルを留置した後は、まず少量の局所麻酔薬を試験的に注入する(テストドーズ、英: test dose)。これにより、カテーテルがくも膜下腔、あるいは血管内に迷入していないか確認できる。注入前には吸引して脳脊髄液や血液の逆流がないことを確認する。テストドースには低濃度のアドレナリンが混和された1.5〜2%リドカイン、あるいはメピバカインを用いる。2分以内に心拍数が20bpm以上増加し、血圧が上昇すれば血管内留置が疑われる。通常の硬膜外麻酔よりも迅速・広範囲に感覚および運動麻痺が出現したら、くも膜下腔への注入が疑われる[47](pp281-282)。無痛分娩においては、妊婦の心拍数は子宮の収縮に応じて変化するので、アドレナリン添加局所麻酔薬の試験投与の信頼性が落ちたり、子宮血流に有害な影響を及ぼすリスクがあるとも言われ、試験投与の有効性には賛否両論がある[50]。短時間の使用でよい場合は、ボーラスと呼ばれる1回分の薬剤が投与されることがある。その後、カテーテルがずれない限り、必要に応じてこのボーラスを繰り返すことができる(間欠ボーラス法)。効果を持続させるためには、薬剤の持続的な注入が行われる。間欠ボーラス法を自動化すれば、投与される総量が同じであっても、持続注入法よりも優れた疼痛制御を提供しうるというエビデンスがいくつかある[51][52][53]。一般に、硬膜外ブロックの効果は、注入部位の皮膚分節レベルで決まる。皮膚分節レベルの、より高い位置に注射すると、下位の脊髄神経における神経機能が温存される場合がある。例えば、上腹部の手術のために行われる胸部硬膜外麻酔は、会陰部または骨盤内臓器の周囲に何の影響も与えないかもしれない[54]。これは分節麻酔と呼ばれ、皮膚分節以下全てに麻酔効果が及ぶ脊髄くも膜下麻酔との大きな違いである。
脊髄くも膜下硬膜外併用麻酔 (CSEA)
脊髄くも膜下麻酔の短時間だが速やかな麻酔効果発現と、硬膜外麻酔の長時間の術中・術後鎮痛効果の両方が望まれる一部の手術では、両方の麻酔が併用されることがある。これは、脊髄くも膜下硬膜外併用麻酔(略 脊硬麻(CSEA))と呼ばれる。脊髄麻酔薬は1カ所で投与し、硬膜外麻酔薬は隣接した部位で投与しされる。または、ツーイ針で硬膜外腔を確認した後、ツーイ針を通して脊髄針をくも膜下腔に挿入することもある[18]。その後、くも膜下腔への注射を行い、脊髄針を抜き、通常通り硬膜外カテーテルを挿入する。この方法は「ニードルスルーニードル」法として知られているが、くも膜下腔にカテーテルを誤挿入するリスクが若干高くなる可能性がある[55]。
薬剤
リドカイン、メピバカイン、ロピバカイン、ブピバカイン、レボブピバカインなどの局所麻酔薬が用いられる。硬膜外麻酔には局所麻酔薬のほか、オピオイドを投与することもできる。手術後の硬膜外鎮痛に局所麻酔薬と併用される。モルヒネは効果の発現は40分後と遅いが、持続は12〜20時間と長い。フェンタニルは投与後5分で効果が発現するが、持続は約2時間と短い。どちらも副作用として、呼吸抑制、悪心・嘔吐、掻痒感がある[47][要ページ番号]。局所麻酔薬とオピオイドを単独で用いることもできるが、併用することも一般的である。両者の混合投与は相乗的な鎮痛効果を発揮し、また副作用の発現を少なくすることも期待できる。薬物の投与方法には持続注入法と間欠投与法があるが、これら2つを組み合わせて用いられることが多い。特に、患者自身が痛みに応じて自ら注入ポンプのボタンを押し、鎮痛薬を投与できる患者管理鎮痛法 (PCA: patient-controlled analgesia)は、患者自身が積極的に疼痛対策に参加でき、鎮痛に対する満足度も高い。PCAポンプを硬膜外カテーテルに接続して、局所麻酔薬や麻薬の投与を行うPCEA (patient-controlled epidural analgesia)も広く用いられ、術後疼痛管理に有用であり[56]、がん性疼痛管理に有用であるとする報告もある[57]。
カテーテル抜去・回復
硬膜外鎮痛は一般に忍容性が高く、投与が完了し硬膜外カテーテルを抜去した後の回復にも時間がかからない。硬膜外カテーテルは通常、薬剤の経口投与に安全に切り替えることができるようになった時点で抜去されるが、カテーテルは細菌感染のリスクをほとんど伴わずに数日間安全に留置できる[58][59][60](特に皮膚をクロルヘキシジン溶液で消毒した場合[61])。皮下トンネル型硬膜外カテーテルは、感染または他の合併症のリスクが低く、より長期間安全に留置することができる[62][63]。使用期間に関係なく、鎮痛に用いられる場合はしびれを含め、硬膜外に投与された薬の効果は通常硬膜外使用を停止してから数時間以内に消失し、24時間で通常の機能に完全に回復する[64]。
出産時に硬膜外鎮痛を受けても、将来の出産時に帝王切開を行わなければならないかどうかに影響はない。出産時の硬膜外鎮痛は、一般的に母児の長期的な健康に悪影響を及ぼすこともない[6]。硬膜外麻酔と経口鎮痛または無鎮痛との違いは、出産後の通常の入院期間に影響を与えないが、唯一の違いは、硬膜外挿入部位の感染を防ぐためのケアを行う必要があることである[65]。消化器手術に硬膜外麻酔を用いた場合、正常な消化管機能の回復までの時間は、静脈内鎮痛剤を用いた場合の回復時間と有意差はない[66]。心臓手術で硬膜外麻酔を用いると、手術後に人工呼吸器を必要とする時間が短くなる場合があるが、手術後の入院期間全体が短くなるかどうかは不明である[67] 。
歴史

硬膜外注射の最初の記録は、ニュージャージー州モリスタウンのアメリカの神経学者ジェームズ・レナード・コーニングが脊髄幹ブロックを行うためにこの技術を用いた1885年のものである。コーニングは、健康な男性被験者の硬膜外腔に111mgのコカインを誤って注射したが[68]、当時はくも膜下腔に注射したと信じていた[69]。これに続き、1901年にフェルナン・カテラン (Fernand Cathelin)が仙骨裂孔から局所麻酔薬を注射して硬膜外腔から最下部の仙骨と尾骨の神経を意図的に麻酔したことを初めて報告した[21]。抵抗消失法は、1933年にイタリアの外科医アキレ・マリオ・ドリオッティが初めて発表し、その後アルベルト・グティエレス (Alberto Gutiérrez)がハンギングドロップ法(懸滴法)を発表した。両方の技術共に現在、針が硬膜外腔に正しく到達したことを識別するために用いられている[70][21]。
1921年、スペインの軍医フィデル・パジェスが「一回法の」腰部硬膜外麻酔の技術を開発し[71]、後にアキレ・マリオ・ドリオッティによって普及した[72]。その後、1931年にルーマニアの産婦人科医オイゲン・アブレルが出産時の疼痛緩和として持続硬膜外カテーテルを用いることを述べた[73][70]。1941年、アメリカの麻酔科医ロバート・アンドリュー・ヒンソンとワルド・エドワーズ (Waldo Edwards)は注入針を留置して持続硬膜外麻酔を行ったと報告し[74]、その後1942年に陣痛中の女性における持続硬膜外麻酔のための柔軟なカテーテルの使用を発表した[75]。1947年にキューバの麻酔科医マヌエル・クルベロ (Manuel Curbelo)は腰部硬膜外カテーテルの留置を報告し[76]、1979年にベハー (Behar)が麻薬の投与に初めて硬膜外を使用したと報告している [77]。日本においては昭和天皇が、1987年、十二指腸乳頭部腺癌による消化管の通過障害に対してバイパス手術を受けた際、東京大学麻酔科教授の沼田克雄と助教授の諏訪邦夫が硬膜外麻酔併用の全身麻酔を行い、日本における硬膜外麻酔の普及に貢献した[3][78]。
社会と文化
一部の人々は、古い観察研究に基づいて、陣痛中に硬膜外麻酔を受けた女性は帝王切開を必要とする可能性が高いと懸念し続けている[79]。しかし、陣痛中の硬膜外麻酔は、帝王切開の実施の必要性に統計的に何ら有意な影響を持たないことを示すエビデンスが示されている。2018年のコクランレビューでは、硬膜外麻酔を行っても帝王切開の割合に増加は見られなかった[6]。しかし、硬膜外麻酔は分娩第2期を15分から30分長くし、器具による分娩補助が必要なリスクを高める可能性はある[80][81]。
アメリカでは1998年に出産の半分以上で硬膜外麻酔が行われていると報告され[82]、2008年には出産の61%に増加している[83]。イギリスでは1980年から国民保健サービスを通じてすべての女性の出産時に硬膜外鎮痛法が提供されてはいるが、1998年の時点では出産の約25%にとどまる[84]。日本では、多くの出産が硬膜外鎮痛が提供されていない一次病院または二次病院で行われている[85]。
一部の先進国では、出産の70%以上で硬膜外麻酔を伴う[86]。他の研究では、マイノリティの女性や移民は出産時に硬膜外麻酔を受ける確率が低いことが示されている[87]。カナダなどの国民皆保険の国でも、人種、経済的安定、教育などの社会経済的要因が女性が硬膜外鎮痛を受ける率に影響を与える[88]。2014年のある調査では、ナイジェリアの妊婦クリニックで半数以上(79.5%)の妊婦が硬膜外鎮痛が何であるか、何のために用いられるかを知らなかったが、76.5%は説明された後に提供されれば硬膜外鎮痛を利用するだろうという結果が出ている[89]。
脚注
注釈
出典
参考文献
- Boqing Chen, MD, PhD (2022年5月9日). “Epidural Steroid Injections”. Medscape. 2023年3月3日閲覧。
- “The effects of epidural analgesia on labor, maternal, and neonatal outcomes: a systematic review”. Am J Obstet Gynecol 186 (5 Suppl Nature): S69–77. (2002). doi:10.1067/mob.2002.121813. PMID 12011873.
- “Does epidural analgesia prolong labor and increase risk of cesarean delivery? A natural experiment”. Am J Obstet Gynecol 185 (1): 128–34. (2001). doi:10.1067/mob.2001.113874. PMID 11483916.
- Miller, Ronald 著、武田純三 訳『ミラー麻酔科学』メディカルサイエンスインターナショナル、2007年4月1日。ISBN 9784895924658。