มะเร็งตับอ่อน
มะเร็งตับอ่อนคือมะเร็งที่เกิดขึ้นในตับอ่อน โดยเซลล์ในตับอ่อนเพิ่มจำนวนโดยไม่ถูกควบคุมเกิดเป็นก้อนมะเร็ง สามารถรุกรานและแพร่กระจายไปยังส่วนอื่นของร่างกายได้[9] มีอยู่หลายชนิด[10] ชนิดที่พบบ่อยที่สุดคือมะเร็งตับอ่อนชนิดเซลล์ต่อม หรือ อะดีโนคาร์ซิโนมา โดยพบเป็นร้อยละ 90 ของมะเร็งตับอ่อนทั้งหมด[11] ทำให้บ่อยครั้งมีการใช้คำว่า "มะเร็งตับอ่อน" ในความหมายเดียวกันกับ "มะเร็งตับอ่อนชนิดเซลล์ต่อม"[10] โดยมะเร็งชนิดเซลล์ต่อมนี้เจริญมาจากส่วนของตับอ่อนที่สร้างเอนไซม์ย่อยอาหาร[10] ผู้ป่วยมะเร็งตับอ่อนราวร้อยละ 1-2 จะเป็นมะเร็งชนิดนิวโรเอนโดคริน ซึ่งเจริญมาจากเซลล์ตับอ่อนส่วนที่ทำหน้าที่สร้างฮอร์โมน[10] มะเร็งตับอ่อนชนิดนิวโรเอนโดครินมักมีความรุนแรงน้อยกว่าชนิดเซลล์ต่อม[10] ทั้งนี้ มะเร็งชนิดนิวโรเอนโดครินอาจเจริญมาจากตับอ่อนส่วนที่เป็นต่อมก็ได้[10]
| มะเร็งตับอ่อน (Pancreatic cancer) | |
|---|---|
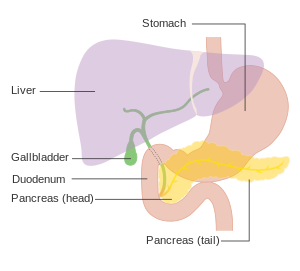 | |
| แผนภาพแสดงตำแหน่งของตับอ่อน คืออยู่ด้านหลังของกระเพาะอาหาร | |
| สาขาวิชา | วิทยาทางเดินอาหาร, วิทยาตับ, วิทยามะเร็ง |
| อาการ | ดีซ่าน, ปวดท้อง, ปวดหลัง, น้ำหนักลด, อุจจาระสีซีด, ปัสสาวะสีเข้ม, เบื่ออาหาร[1] |
| การตั้งต้น | After 40 years old[2] |
| ปัจจัยเสี่ยง | การสูบบุหรี่, การดื่มเครื่องดื่มแอลกอฮอล์มากๆ, โรคอ้วน, เบาหวาน, โรคพันธุกรรมหายากบางชนิด[2] |
| วิธีวินิจฉัย | การสร้างภาพทางการแพทย์, การตรวจเลือด, การตัดชิ้นเนื้อตรวจ[3][4] |
| การป้องกัน | เลิกบุหรี่, ลดปริมาณการดื่มแอลกอฮอล์, ลดความอ้วน, ลดการบริโภคเนื้อแดง[5] |
| การรักษา | การผ่าตัด, การฉายรังสี, ยาเคมีบำบัด, การรักษาประคับประคอง[1] |
| พยากรณ์โรค | Five year survival rate 6%[6] |
| ความชุก | 393,800 (2015)[7] |
| การเสียชีวิต | 411,600 (2015)[8] |
ผู้ป่วยอาจมีอาการดีซ่าน (ตัวตาเหลือง) ปวดท้อง ปวดหลัง น้ำหนักลด อุจจาระสีซีด ปัสสาวะสีเข้ม และเบื่ออาหาร[1] อย่างไรก็ดีในระยะแรกของโรคผู้ป่วยมักไม่มีอาการ หรือมีอาการแบบไม่จำเพาะเจาะจง กว่าจะแสดงอาการที่ทำให้นำไปสู่การวินิจฉัยมะเร็งตับอ่อนได้ก็มักเข้าสู่ระยะท้ายของโรคแล้ว[1][2] ทำให้ผู้ป่วยส่วนใหญ่มีมะเร็งลุกลามไปยังส่วนอื่นๆ ของร่างกายแล้ว ณ วันที่วินิจฉัยได้[10][12]
โรคนี้พบได้น้อยมากในคนอายุไม่เกิน 40 ปี และในบรรดาผู้ป่วยมะเร็งตับอ่อนด้วยกัน กว่าครึ่งเป็นคนอายุมากกว่า 70 ปี[2] ปัจจัยเสี่ยงที่ทำให้เกิดมะเร็งตับอ่อนมีหลายอย่าง เช่น การสูบบุหรี่ โรคอ้วน เบาหวาน การกินเนื้อแดง และโรคทางพันธุกรรมบางชนิดซึ่งพบได้น้อย[2][5] ผู้ป่วยร้อยละ 25 สัมพันธ์กับการสูบบุหรี่[3] และร้อยละ 5-10 สัมพันธ์กับพันธุกรรมที่ได้รับการถ่ายทอดมา[2] เมื่อหยุดสูบบุหรี่แล้วโอกาสเกิดมะเร็งตับอ่อนจะค่อยๆ ลดลงจนเท่ากับคนที่ไม่สูบบุหรี่เมื่อเลิกมาแล้ว 20 ปี[10] การวินิจฉัยทำได้โดยการตรวจด้วยการสร้างภาพทางการแพทย์ เช่น อัลตราซาวด์ หรือซีทีสแกน ร่วมกับการตรวจเลือด และการตัดชิ้นเนื้อตรวจ[3][4] ระยะของโรคมีตั้งแต่ระยะ 1 ไปจนถึงระยะ 4[12] การตรวจคัดกรองในคนทั่วไปที่ไม่มีอาการพบว่าไม่มีประสิทธิภาพ[13]
การรักษาทำได้โดยการผ่าตัด การฉายรังสี การรับยาเคมีบำบัด การรักษาประคับประคอง รวมไปถึงการรักษาแบบผสมผสาน[1] ทางเลือกในการรักษาจะขึ้นอยู่กับระยะของโรค[1] การผ่าตัดเป็นทางเลือกเดียวที่สามารถรักษาให้หายขาดได้ในผู้ป่วยบางราย[12] และอาจเป็นการรักษาที่ช่วยบรรเทาอาการในผู้ป่วยบางรายที่ไม่สามารถรักษาให้หายขาด[1][12] บางครั้งอาจต้องใช้ยาแก้ปวดและยาช่วยย่อย[12] โดยทั่วไปแล้วแนะนำให้เริ่มการรักษาแบบประคับประคองไปเลยตั้งแต่ช่วงแรกของการรักษา แม้จะเป็นรายที่มีแนวโน้มจะรักษาหายได้ก็ตาม[14]
ข้อมูล ค.ศ. 2015 พบว่ามีผู้เสียชีวิตจากมะเร็งตับอ่อนรวมกันทุกชนิดทั่วโลก 411,600 คน[8] เป็นสาเหตุการเสียชีวิตจากมะเร็งที่พบบ่อยที่สุดเป็นอันดับ 5 ในประเทศอังกฤษ[15] และอันดับ 3 ในสหรัฐ[16] ผู้ป่วยส่วนใหญ่อยู่ในกลุ่มประเทศพัฒนาแล้ว โดยคิดเป็นร้อยละ 70 ของผู้ป่วยใหม่ทั้งหมดจากข้อมูลปี ค.ศ. 2012[10] มะเร็งตับอ่อนชนิดเซลล์ต่อมโดยทั่วไปแล้วมีพยากรณ์โรคที่ไม่ดี โดยจะมีผู้ป่วยรอดชีวิตร้อยละ 25 ที่เวลาหนึ่งปีหลังวินิจฉัย และลดเหลือร้อยละ 5 ที่เวลาห้าปีหลังวินิจฉัย[6][10] หากสามารถวินิจฉัยได้ในระยะเริ่มแรกอัตรารอดชีวิตที่ห้าปีจะเพิ่มเป็นร้อยละ 20[17] มะเร็งตับอ่อนชนิดนิวโรเอนโดครินมีพยากรณ์โรคที่ดีกว่า โดยมีอัตรารอดชีวิตที่ห้าปีอยู่ที่ร้อยละ 65 อย่างไรก็ดีอัตรารอดชีวิตยังมีความแตกต่างกันขึ้นอยู่กับชนิดย่อย[10]
ชนิด

มะเร็งตับอ่อนมีอยู่หลายชนิดด้วยกัน ส่วนแบ่งออกได้เป็นกลุ่มใหญ่ๆ 2 กลุ่ม กลุ่มใหญ่ซึ่งคิดเป็นผู้ป่วยส่วนใหญ่ (ประมาณร้อยละ 95) เป็นมะเร็งที่เจริญมาจากส่วนของตับอ่อนที่ทำหน้าที่สร้างเอนไซม์ย่อยอาหาร คือตับอ่อนส่วนที่เป็นต่อมมีท่อ (exocrine) ซึ่งยังสามารถแบ่งออกเป็นชนิดย่อยได้อีก แต่มีแนวทางการวินิจฉัยและการรักษาคล้ายคลึงกัน อีกกลุ่มหนึ่งที่ถือเป็นส่วนน้อยคือมะเร็งที่เจริญมาจากส่วนของตับอ่อนที่ทำหน้าที่สร้างฮอร์โมน (ส่วนที่เป็นต่อมไร้ท่อ) กลุ่มนี้มีลักษณะเฉพาะที่แตกต่างจากกลุ่มใหญ่ มีชื่อเรียกว่ามะเร็งตับอ่อนชนิดนิวโอเอนโดคริน หรือ PanNET ทั้งสองกลุ่มมักพบในคนอายุมากกว่า 40 ปี เป็นส่วนใหญ่ และพบในผู้ชายมากกว่าเล็กน้อย แต่มีชนิดย่อยที่หายากบางประเภทที่พบในผู้หญิงและเด็กเป็นส่วนใหญ่[18][19]
อาการและอาการแสดง

ผู้ป่วยมะเร็งตับอ่อนในระยะแรกมักไม่มีอาการที่ชัดเจน ทำให้กว่าจะวินิจฉัยได้ก็มักพบว่ามะเร็งได้แพร่กระจายไปยังตำแหน่งต่างๆ นอกตับอ่อนเรียบร้อยแล้ว[4] ถือเป็นหนึ่งในสาเหตุสำคัญที่ทำให้ผู้ป่วยมะเร็งตับอ่อนมีอัตรารอดชีวิตต่ำ ข้อยกเว้นจะมีก็กรณีที่มะเร็งเป็นชนิด PanNET แบบต่อมทำงาน (functioning PanNET) ซึ่งผู้ป่วยจะมีอาการต่างๆ จากฮอร์โมนที่ถูกสร้างจากเนื้องอกชนิดนี้ ขึ้นอยู่กับชนิดของฮอร์โมน[20]
อาการแรกเริ่ม
มะเร็งตับอ่อนเป็นมะเร็งที่มักไม่ปรากฏอาการในระยะแรกๆ บางครั้งจึงถูกเรียกว่าเพชฌฆาตเงียบ (silent killer) และแม้ปรากฏอาการก็มักเป็นอาการที่ไม่มีความจำเพาะเจาะจง ดังนั้นบ่อยครั้งจึงวินิจฉัยไม่ได้จนกว่าโรคจะลุกลามไปมาก อาการที่พบบ่อยได้แก่
- ปวดท้องบริเวณลิ้นปี่ ซึ่งอาจร้าวทะลุหลัง (พบในกรณีมะเร็งอยู่ที่ส่วนตัวหรือส่วนหางของตับอ่อน)
- เบื่ออาหาร คลื่นไส้ อาเจียน
- น้ำหนักลด
- ดีซ่าน ตัวตาเหลือง ปัสสาวะสีเข้ม พบในกรณีมะเร็งอยู่ที่หัวของตับอ่อน (60%) และทำให้ท่อน้ำดีร่วม (common bile duct) ช่วงที่ผ่านตับอ่อนเกิดตันขึ้น นอกจากนี้ยังอาจทำให้มีอุจจาระสีซีดหรืออุจจาระเป็นมัน อาจมีอาการคันจากดีซ่านได้
- อาการแสดงทรุสโซ (Trousseau sign)
- เบาหวานหรือระดับน้ำตาลในเลือดสูงเนื่องจากตับอ่อนทำงานผิดปกติ ผู้ป่วยมะเร็งตับอ่อนหลายคนเกิดมีเบาหวานขึ้นหลายเดือนหรือหลายปีก่อนตรวจพบมะเร็ง ผู้สูงอายุที่ตรวจพบว่าเพิ่งมีเบาหวานขึ้นใหม่อาจเป็นอาการแสดงแรกเริ่มของมะเร็งตับอ่อน
- พบโรคซึมเศร้าร่วมกับมะเร็งตับอ่อนได้บ่อยครั้ง บางครั้งมีก่อนตรวจพบมะเร็งตับอ่อน แม้ยังไม่ทราบความสัมพันธ์แน่ชัด
อาการในระยะแพร่กระจาย
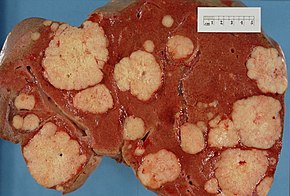
เมื่อมะเร็งตับอ่อนแพร่กระจายไปยังอวัยวะอื่นๆ ก็อาจทำให้เกิดอาการต่างๆ ได้เพิ่มเติม โดยทั่วไปแล้วมะเร็งตับอ่อนชนิดเซลล์ต่อมมักแพร่กระจายไปยังต่อมน้ำเหลืองบริเวณใกล้เคียง หลังจากนั้นจึงแพร่กระจายไปยังตับ เยื่อบุช่องท้อง ลำไส้ใหญ่ หรือปอด[3] บางครั้งอาจพบมะเร็งตับอ่อนแพร่กระจายไปยังกระดูก หรือสมอง ได้ แต่พบได้น้อย[21]
การวินิจฉัย
มิญชพยาธิวิทยา
| ชนิดมะเร็ง | อุบัติการณ์สัมพัทธ์[11] | ลักษณะที่พบเห็นในกล้องจุลทรรศน์[11] | ภาพถ่ายจากกล้องจุลทรรศน์ | ตัวบ่งชี้ทางอิมมูโนฮิสโตเคมี[11] | การเปลี่ยนแปลงทางพันธุกรรม[11] |
|---|---|---|---|---|---|
| Pancreatic ductal adenocarcinoma (PDAC) | 90% | Glands and desmoplasia | 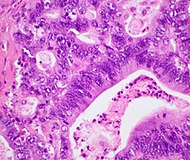 |
|
|
| Pancreatic acinar cell carcinoma (ACC) | 1% to 2% | Granular appearance | 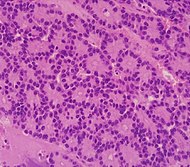 |
|
|
| Adenosquamous carcinoma | 1% to 4%[22] | Combination of gland-like cells and squamous epithelial cells. |  | Positive for:
Negative for:
|
|
| Pancreatic neuroendocrine tumor | 5% | Multiple nests of tumor cells | 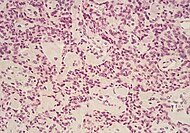 |
|
|
| Pre-cancer below for comparison: | |||||
| Precancer: Intraductal papillary mucinous neoplasm (IPMN) | 3% | Mucinous epithelial cells.[23] Growth within the pancreatic ducts.[24] | 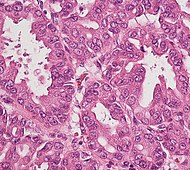 |
|
|
รายการอ้างอิง
แหล่งข้อมูลอื่น
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |

- มะเร็งตับอ่อน ที่เว็บไซต์ Curlie