Selective serotonin re-uptake inhibitors
Selective serotonin re-uptake inhibitors หรือ serotonin-specific reuptake inhibitors[1](ตัวย่อ SSRI, SSRIs)เป็นกลุ่มยา (class of drugs) ที่ปกติใช้เป็นยาแก้ซึมเศร้าเพื่อรักษาโรคซึมเศร้า (MDD) และโรควิตกกังวลกลไกการทำงานของ SSRIs ยังเป็นเรื่องไม่ชัดเจน[2]แต่เชื่อว่า SSRI เพิ่มระดับสารสื่อประสาทเซโรโทนินนอกเซลล์ประสาทโดยจำกัดการนำไปใช้ใหม่ในเซลล์ก่อนไซแนปส์ (presynaptic) เป็นการเพิ่มระดับเซโรโทนินในช่องไซแนปส์ (synaptic cleft) ที่สามารถเข้ายึดกับตัวรับ (receptor) ของเซลล์หลังไซแนปส์ (postsynaptic) ได้ยาแต่ละประเภทมีการเลือกสรร (selectivity) ในระดับต่าง ๆ กันต่อตัวขนส่งโมโนอะมีนประเภทอื่น ๆ แต่ SSRIs แบบบริสุทธิ์จะมีสัมพรรคภาพ (affinity) ที่อ่อนต่อโปรตีนขนส่งนอร์เอพิเนฟรินและโปรตีนขนส่งโดพามีน
| Selective serotonin re-uptake inhibitors | |
|---|---|
| ระดับชั้นของยา | |
 | |
| Class identifiers | |
| ใช้ใน | โรคซึมเศร้า, โรควิตกกังวล |
| ATC code | N06AB |
| Biological target | Serotonin transporter |
| Clinical data | |
| Drugs.com | Drug Classes |
| Consumer Reports | Best Buy Drugs |
| External links | |
| MeSH | D017367 |
| In Wikidata | |
SSRIs เป็นยาแก้ซึมเศร้าที่แพทย์สั่งให้คนไข้มากที่สุดในประเทศหลาย ๆ ประเทศ[3]แต่ประสิทธิผลของ SSRIs ต่อโรคซึมเศร้าในระดับอ่อนหรือปานกลางยังเป็นเรื่องขัดแย้ง[4][5][6]
การใช้ในการแพทย์
ข้อบ่งใช้หลักของ SSRIs ก็คือโรคซึมเศร้า (MDD)แต่ SSRIs บ่อยครั้งใช้สำหรับโรควิตกกังวลด้วย เช่น โรควิตกกังวลทางสังคม (social anxiety disorder) โรคตื่นตระหนก โรคย้ำคิดย้ำทำ (OCD) ความผิดปกติในการรับประทาน (eating disorder) ความเจ็บปวดที่เรื้อรัง และเป็นบางครั้งสำหรับความผิดปกติที่เกิดหลังความเครียดที่สะเทือนใจ (PTSD)และบ่อยครั้งใช้รักษา depersonalization disorder (โรคที่รู้สึกว่าร่างกาย ความคิด หรืออารมณ์ความรู้สึกไม่ใช่ของตน) ด้วย แม้ว่าโดยทั่วไปจะไม่ได้ผลดี[7]
โรคซึมเศร้า
องค์การกระทรวงสาธารณสุขของสหราชอาณาจักร (NICE) แนะนำยาแก้ซึมเศร้าเป็นการรักษาลำดับต้นของโรคซึมเศร้าขั้นรุนแรง และเป็นลำดับต่อไปหลังรักษาด้วยวิธีอื่น ๆ เช่นการบำบัดความคิด (cognitive therapy) ถ้าโรคคงยืนสำหรับโรคขั้นอ่อนถึงปานกลาง[8]และแนะนำไม่ให้ใช้เป็นปกติในบุคคลที่มีปัญหาสุขภาพเรื้อรังหรือมีโรคซึมเศร้าแบบอ่อน[8]มีข้อขัดแย้งกันในเรื่องประสิทธิผลของยาในการรักษาโรคที่ขึ้นอยู่กับความรุนแรงและระยะเวลาที่เป็นโรค
- งานวิเคราะห์อภิมาน 2 งานปี 2551 และ 2553 พบว่า ในโรคขั้นอ่อนและปานกลาง ผลของ SSRIs น้อยหรือไม่มีเทียบกับยาหลอก และในโรคที่รุนแรงมาก ผลอยู่ระหว่าง "ค่อนข้างน้อย" และ "มาก"[4][9] งานปี 2551 ได้รวบรวมงานทดลองทางคลินิก 35 งานที่ยื่นให้กับองค์การอาหารและยาสหรัฐ (FDA) ก่อนอนุมัติให้ใช้ยาแก้ซึมเศร้าใหม่ ๆ 4 อย่าง (รวมทั้งยา SSRIs คือ paroxetine กับฟลูอ๊อกซิติน, ยา non-SSRI คือ nefazodone, และยา SNRI คือ venlafaxine) ผู้เขียนยกประสิทธิผลที่ปรากฏต่อคนไข้ขั้นรุนแรงว่าเป็นเพราะการลดระดับปรากฏการณ์ยาหลอกในคนไข้กลุ่มนี้ และไม่ใช่ผลที่เพิ่มขึ้นของยา[9] แต่นักวิจัยบางพวกตั้งข้อสงสัยถึงวิธีการทางสถิติของงานนี้โดยเสนอว่า งานประเมินผลต่างของยาแก้ซึมเศร้าน้อยเกินไป[10][11]
- งานทบทวนวรรณกรรมที่กว้างขวางปี 2553 ของ NICE สรุปว่า ยาแก้ซึมเศร้าไม่มีประโยชน์กว่ายาหลอกเพื่อรักษาโรคขั้นอ่อนที่มีระยะสั้น แต่หลักฐานที่มีสนับสนุนการใช้ยาเพื่อรักษา dysthymia และรูปแบบอื่น ๆ ของโรคขั้นอ่อนแต่เรื้อรัง[12]
- งานวิเคราะห์อภิมานปี 2555 เกี่ยวกับฟลูอ๊อกซิตินและ venlafaxine สรุปว่า ยาทั้งสองมีผลต่างที่มีนัยสำคัญทั้งทางสถิติและทางคลินิก เทียบกับยาหลอก ไม่ว่าโรคจะรุนแรงแค่ไหน[13]
- ในปี 2557 FDA ตีพิมพ์งานปริทัศน์เป็นระบบของการทดลองใช้ยาแก้ซึมเศร้าเพื่อดำรงรักษาสภาพ (maintenance) ที่ส่งให้องค์การระหว่างปี 2528-2555 ผู้เขียนสรุปว่า การรักษาเพื่อดำรงสภาพลดความเสี่ยงการเกิดโรคอีก 52% เทียบกับยาหลอก และผลต่างที่ว่านี้เป็นเพราะการเกิดโรคซ้ำ ๆ ในกลุ่มยาหลอก ไม่ใช่ผลจากการขาดยา (withdrawal)[14]
งานวิเคราะห์อภิมานปี 2554 แสดงว่า ประสิทธิผลระหว่างยาแก้ซึมเศร้ารุ่นที่สองต่าง ๆ (second generation) ไม่ต่างกันมาก[15]
ในเด็ก มีความเป็นห่วงว่าคุณภาพของหลักฐานที่มีอาจทำให้ประโยชน์ที่ปรากฏไม่มีความหมาย[16]ถ้าใช้ยารักษาเด็ก ฟลูอ๊อกซิตินดูจะเป็นยาลำดับแรก[16]
โรควิตกกังวลทั่วไป
NICE แนะนำให้ใช้ SSRIs รักษาโรควิตกกังวลทั่วไป (GAD) ที่ไม่ตอบสนองต่อการรักษาแบบอนุรักษ์อื่น ๆ เช่นการให้การศึกษาและการช่วยตนเองGAD เป็นโรคสามัญที่อาการหลักก็คือความเป็นห่วงมากเกินไปเกี่ยวกับเหตุการณ์ปัญหาต่าง ๆ และความลำบากในการควบคุมความคิดเป็นห่วงที่คงยืนอย่างน้อยเป็นระยะ 6 เดือน
ยาแก้ซึมเศร้าลดความวิตกกังวลใน GAD ในระดับพอประมาณจนถึงปานกลาง[17]และดีกว่ายาหลอก[18]ประสิทธิผลของยาแก้ซึมเศร้ากกลุ่มต่าง ๆ ล้วนคล้ายคลึงกัน[17][18]
โรคย้ำคิดย้ำทำ (OCD)
SSRIs ใช้เป็นการรักษาลำดับสองสำหรับโรคย้ำคิดย้ำทำ (OCD) ในผู้ใหญ่ที่มีความพิการขั้นอ่อนและลำดับหนึ่งสำหรับผู้มีความพิการปานกลางจนถึงรุนแรงในเด็ก SSRIs พิจารณาว่าเป็นการรักษาลำดับสองสำหรับเด็กพิการปานกลางจนถึงรุนแรง โดยต้องดูแลอย่างใกล้ชิดเพื่อเช็คผลที่ไม่พึงประสงค์ทางจิตเวช[19]SSRIs มีประสิทธิผลในการรักษา OCD เป็นสองเท่าเทียบกับยาหลอก[20][21]ประสิทธิผลปรากฏทั้งในงานทดลองระยะสั้นเป็นเวลา 6-24 สัปดาห์และงานทดลองแบบ discontinuation(ซึ่งแบ่งระยะออกเป็น 2 ช่วงที่เมื่อถึงระยะที่สอง จะหยุดการทดลองกับผู้ป่วยที่ไม่ตอบสนองต่อวิธีรักษาใหม่ที่ให้อย่างเปิดเผยในระยะแรก[22])เป็นระยะ 28-52 สัปดาห์[23][24][25]
ความผิดปกติในการรับประทาน
NICE แนะนำยาแก้ซึมเศร้าเป็นการรักษาทางเลือกหรือการรักษาเพิ่มในขั้นแรก ที่ใช้ในโปรแกรมช่วยตัวเองเพื่อรักษาโรคหิวไม่หายแบบทานแล้วอาเจียน (bulimia nervosa)[26]ยา SSRIs โดยเฉพาะฟลูอ๊อกซิตินจะนิยมมากกว่ายาแก้ซึมเศร้าแบบอื่น ๆ เนื่องจากการยอมรับได้ การอดทนได้ และการลดระดับอาการที่ดีกว่าในการทดลองระยะสั้น ส่วนประสิทธิผลระยะยาวยังไม่ชัดเจน
NICE แนะนำแบบเดียวกันสำหรับ binge eating disorder (โรคหิวไม่หายแบบไม่อาเจียน)[26]โดย SSRIs จะลดพฤติกรรมทานมากเกินไปในระยะสั้น แต่ไม่สัมพันธ์กับการลดน้ำหนักอย่างสำคัญ[27]
งานทดลองทางคลินิกโดยมากให้ผลลบต่อการใช้ SSRIs เพื่อรักษาโรคเบื่ออาหารเหตุจิตใจ (anorexia nervosa)[28]NICE[26]แนะนำไม่ให้ใช้ SSRIs สำหรับโรคนี้ส่วนแนวทางจากสมาคมจิตเวชอเมริกัน (APA) ให้ข้อสังเกตว่า SSRIs ไม่มีผลเพิ่มน้ำหนัก แต่อาจใช้รักษาโรคซึมเศร้า โรควิตกกังวล และโรคย้ำคิดย้ำทำที่เป็นไปด้วยกัน[27]
การฟื้นสภาพจากโรคหลอดเลือดสมอง
มีการใช้ SSRIs รักษาคนไข้โรคหลอดเลือดสมอง ทั้งมีและไม่มีอาการซึมเศร้างานวิเคราะห์อภิมานปี 2555 ที่ตรวจดูการทดลองทางคลินิกแบบสุ่มและมีกลุ่มควบคุมพบผลที่มีนัยสำคัญทางสถิติของ SSRIs ต่อการต้องพึ่งคนอื่น ความบกพร่องทางประสาท อารมณ์ซึมเศร้า และความวิตกกังวลแต่ไม่มีผลที่มีนัยสำคัญทางสถิติต่อความตาย ความบกพร่องในการเคลื่อนไหว หรือการรู้คิด[29]
การหลั่งน้ำอสุจิเร็วเกินไป
SSRIs มีประสิทธิผลในการรักษาการหลั่งน้ำอสุจิเร็วเกินไป การทานยาเป็นประจำมีประสิทธิผลดีกว่าทานยาเมื่อจำเป็น[30]
ผลไม่พึงประสงค์
ยาต่าง ๆ กันในกลุ่มนี้มีผลข้างเคียงต่างกัน แต่ว่า ก็ยังมีผลที่ไม่พึงประสงค์บางอย่างที่พบอย่างกว้าง ๆ ในยาโดยมากถ้าไม่ทั้งหมด ก็คือ
- เพิ่มความเสี่ยงกระดูกหักเป็น 1.7 เท่า[31]
- อาการนั่งไม่ติดที่ (akathisia)[32][33][34][35]
- ความคิดเรื่องฆ่าตัวตาย (suicidal ideation)
- การไวแสง[36]
ความผิดปกติทางเพศ
SSRIs สามารถก่อความผิดปกติทางเพศ (sexual dysfunction) ได้หลายอย่าง เช่น การไม่สามารถบรรลุจุดสุดยอด (anorgasmia) อวัยวะเพศไม่ตอบสนอง (erectile dysfunction) ความต้องการทางเพศที่ลดลง (diminished libido) และภาวะไร้ความยินดีทางเพศ (คือบรรลุจุดสุดยอดโดยไม่ได้ความสุข)[37]ปัญหาทางเพศเป็นเรื่องปกติในการทาน SSRIs[38]ซึ่งเป็นเหตุสามัญที่สุดอย่างหนึ่งที่คนไข้เลิกใช้ยา[39]
บางครั้งบางคราว อาการผิดปกติทางเพศอาจคงยืนแม้เมื่อเลิกยาแล้ว[37][40][41][42]
กลไกที่ SSRIs เป็นเหตุให้เกิดผลข้างเคียงทางเพศยังไม่ชัดเจนโดยปี 2558แต่กลไกที่เป็นไปได้รวมทั้ง[43]
- ผลทางประสาทที่ไม่เฉพาะเจาะจง (เช่น การระงับประสาท [sedation]) ที่มีผลต่อพฤติกรรมทั่วไปรวมทั้งทางเพศ
- ผลโดยเฉพาะต่อระบบประสาทที่อำนวยการทางเพศ
- ผลโดยเฉพาะต่อระบบนอกประสาทกลาง คือต่อเนื้อเยื่อและอวัยวะที่อำนวยการทางเพศ เช่น องคชาต
- ผลโดยตรงหรือโดยอ้อมต่อฮอร์โมนที่อำนวยการทางเพศ
เป็นไปได้ว่า ยาแก้ซึมเศร้ามีผลต่อระบบสรีรภาพหลายอย่างที่มีหน้าที่ทางเพศงานวิจัยในสัตว์และข้อมูลงานศึกษาในมนุษย์แสดงว่า การทำงานของระบบโดพามีนในสมองมากขึ้นจะกระตุ้นพฤติกรรมและหน้าที่ทางเพศ และการทำงานของระบบเซโรโทนินจะยับยั้งสังเกตการณ์เช่นนี้เข้ากับความสัมพันธ์ของยาแก้ซึมเศร้าที่เพิ่มการสื่อประสาทแบบเซโรโทนินกับความผิดปกติทางเพศ[44]
มียา non-SSRI จำนวนหนึ่งที่ไม่สัมพันธ์กับผลข้างเคียงทางเพศ เช่น bupropion, mirtazapine, tianeptine, agomelatine, และ moclobemide[45][46]
ไม่มีการรักษาที่รับอนุมัติจาก FDA สำหรับความผิดปกติทางเพศที่เกิดจากยา SSRI และก็ไม่มีงานศึกษาแบบสุ่ม มีกลุ่มควบคุม แบบอำพรางสองด้าน ในการรักษาที่พอเป็นไปได้[ทำไม?]แต่มีหลักฐานในกลยุทธ์การบริหารเหล่านี้คือสำหรับการไม่ตอบสนองของอวัยวะเพศ ให้เพิ่มยา PDE5 inhibitor เช่น sildenafilสำหรับความต้องการทางเพศที่ลดลง ให้เพิ่มหรือเปลี่ยนไปใช้ bupropionและสำหรับความผิดปกติทางเพศอื่น ๆ ให้เปลี่ยนไปใช้ nefazodone[47]
มีงานศึกษาขนาดเล็กหลายงานที่แสดงว่า ยา SSRIs อาจมีผลลบต่อคุณภาพของน้ำอสุจิ[48]
หัวใจ
SSRIs ไม่ปรากฏว่ามีผลต่อความเสี่ยงของโรคหัวใจขาดเลือด (CHD) ในบุคคลที่ไม่เคยได้วินิจฉัยว่ามี CHD[49]งานศึกษาตามรุ่นขนาดใหญ่ แสดงว่า ไม่มีความเสี่ยงต่อการเกิดหัวใจผิดปกติของทารกในครรภ์เหตุการใช้ SSRI ในไตรมาสแรกของการมีครรภ์[50]งานศึกษาขนาดใหญ่จำนวนหนึ่งในบุคคลที่ไม่รู้ว่ามีโรคหัวใจล่วงหน้ารายงานว่า ไม่มีความเปลี่ยนแปลงทางคลื่นไฟฟ้าหัวใจ (EKG) ที่เกี่ยวกับการใช้ SSRI[51]แต่ว่า ขนาดมากที่สุดต่อวันที่แนะนำสำหรับ citalopram และ escitalopram ได้ลดลงเพราะประเด็นเรื่องระยะ QT ที่ยาวขึ้นของคลื่นหัวใจ[52][53][54]เมื่อใช้ยาเกินขนาด มีรายงานว่าฟลูอ๊อกซิตินเป็นเหตุต่ออัตราหัวใจเต้นเร็วเหตุปุ่มไซนัส (sinus tachycardia), กล้ามเนื้อหัวใจตายเหตุขาดเลือด, Junctional rhythm (จังหวะหัวใจเต้นผิดปกติเหตุคลื่นจากจุดต่อระหว่าง atria กับ ventricle), และ trigeminyผู้เขียนบางท่านเสนอให้ดูแลตรวจสอบด้วยการตรวจคลื่นไฟฟ้าหัวใจสำหรับคนไข้ที่มีปัญหาโรคหัวใจรุนแรงอยู่แล้วถ้าทาน SSRIs[55]
เลือดออก
SSRIs มีปฏิสัมพันธ์กับสารกันเลือดเป็นลิ่ม (anticoagulants) เช่น วาร์ฟารินและแอสไพริน[56][57][58][59]ซึ่งเพิ่มความเสี่ยงต่อการเลือดออกในกระเพาะอาหารและลำไส้ และเลือดออกหลังการผ่าตัด[56]แม้ว่าความเสี่ยงสัมพัทธ์ของเลือดออกในกะโหลกศีรษะจะเพิ่มขึ้น แต่ความเสี่ยงสัมบูรณ์นั้นต่ำมาก[60]
มีหลักฐานว่า SSRIs เป็นเหตุต่อการทำงานผิดปกติของเกล็ดเลือด[61][62]โดยความเสี่ยงจะสูงกว่าในบุคคลที่ทานยากันเลือดเป็นลิ่ม ยาต้านเกล็ดเลือด (antiplatelet agent) และยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAID) และในบุคคลที่มีโรคที่เป็นเหตุผิดปกติอื่น ๆ เช่น โรคตับแข็ง หรือตับวาย[63][64]
อาการหยุดยา (Discontinuation syndrome)
SSRIs ไม่ควรหยุดกะทันหันหลังจากการใช้ระยะยาว และถ้าเป็นไปได้ ควรจะค่อย ๆ ลดยาเป็นระยะเวลาหลายอาทิตย์เพื่อกันอาการเกี่ยวกับการหยุดยา ซึ่งอาจรวมความคลื่นไส้ ปวดหัว เวียนหัว หนาว ปวดทางกาย ความรู้สึกสัมผัสเพี้ยน นอนไม่หลับ และรู้สึกเหมือนถูกไฟช็อตParoxetine อาจก่ออาการหยุดยาในอัตราที่สูงกว่ายา SSRIs อย่างอื่น ๆ แม้ว่าจะมีอาการคล้าย ๆ กันในยา SSRIs ทั้งหมด[65][66]แต่ผลการหยุดยาดูเหมือนจะมีน้อยกว่าสำหรับฟลูอ๊อกซิติน ซึ่งอาจเป็นเพราะระยะครึ่งชีวิตที่ยาวนานของยา และผลการค่อย ๆ ลดยาโดยธรรมชาติที่สัมพันธ์กับการกำจัดยาจากกายได้ช้ากลยุทธ์อย่างหนึ่งเพื่อป้องกันอาการหยุดยา SSRI ก็คือให้เปลี่ยนไปทานฟลูอ๊อกซิตินแล้วลดและเลิกยา[65]
ความเสี่ยงฆ่าตัวตาย
เด็กและวัยรุ่น
งานวิเคราะห์อภิมานในงานทดลองทางคลินิกที่สุ่มคนไข้พบว่า การใช้ SSRI สัมพันธ์กับความเสี่ยงพฤติกรรมฆ่าตัวตายที่สูงกว่าในเด็กและวัยรุ่น[67][68][69]ยกตัวอย่างเช่น งานวิเคราะห์ปี 2547 ของ FDA ในงานทดลองทางคลินิกกับเด็กที่มีโรคซึมเศร้า (MDD) พบการเพิ่มขึ้นที่มีนัยสำคัญทางสถิติของ "ความคิดและพฤติกรรมฆ่าตัวตาย" โดยประมาณ 80% และความกระวนกระวายและความเป็นปรปักษ์ประมาณ 130%[70]ตามข้อมูลของ FDA ความเสี่ยงเกี่ยวกับการฆ่าตัวตายที่สูงขึ้นจะมีภายใน 1-2 เดือนที่เริ่มการรักษา[71][72][73]ส่วน NICE แสดงว่าความเสี่ยงที่สูงขึ้นอยู่ใน "ระยะต้น ๆ ของการรักษา"[74]และสมาคมจิตเวชยุโรป (EPA) แสดงว่าความเสี่ยงที่สูงขึ้นอยู่ในช่วง 2 สัปดาห์แรก และว่า โดยอาศัยข้อมูลวิทยาการระบาด งานศึกษาตามรุ่นตามแผน เคลมประกันสุขภาพ และการทดลองทางคลินิกแบบสุ่ม สามารถสรุปว่า ผลป้องกันจะมีมากกว่าหลังจากระยะต้น ๆแต่ว่างานทบทวนวรรณกรรมแบบคอเครนปี 2555 พบว่า ในระยะระหว่าง 6-9 เดือน ความคิดฆ่าตัวตายในเด็กที่รักษาด้วยยาแก้ซึมเศร้าก็ยังสูงกว่าที่รักษาด้วยการบำบัดทางจิต[75]
งานวิเคราะห์อภิมานปี 2550 ที่เปรียบเทียบความก้าวร้าวและความเป็นปรปักษ์ที่เกิดขึ้นเมื่อรักษาด้วยฟลูอ๊อกซิตินเทียบกับยาหลอกในเด็กและวัยรุ่นพบว่า ไม่มีความแตกต่างกันอย่างสำคัญ[76]มีหลักฐานด้วยว่า อัตราการจ่ายยา SSRI ที่สูงกว่าสัมพันธ์กับอัตราการฆ่าตัวตายในเด็ก แม้ว่าหลักฐานจะเป็นแบบแสดงสหสัมพันธ์ ดังนั้น เหตุจริง ๆ ก็ยังไม่ชัดเจน[77]
ในปี 2547 องค์การควบคุมผลิตภัณฑ์ยาและสุขภาพของสหราชอาณาจักร (Medicines and Healthcare products Regulatory ตัวย่อ MHRA) ชี้ขาดว่า ฟลูอ๊อกซิตินเป็นยาแก้ซึมเศร้าอย่างเดียวที่อัตราความเสี่ยง-ประโยชน์ที่ได้ดีกับเด็กซึมเศร้า แม้ว่า จะสัมพันธ์กับความเสี่ยงที่สูงขึ้นเล็กน้อยในการทำร้ายตัวเองและความคิดฆ่าตัวตาย[78]แต่ว่า มี SSRIs 2 อย่างเท่านั้นที่อนุมัติให้ใช้กับเด็กในสหราชอาณาจักร คือ sertraline กับ fluvoxamine และเพื่อรักษาโรคย้ำคิดย้ำทำ (OCD) เท่านั้นและฟลูอ๊อกซิตินไม่ได้รับอนุมัติให้ใช้กับเด็กโดยประการทั้งปวง[79]
ผู้ใหญ่
ไม่ชัดเจนว่า SSRIs มีผลต่อความเสี่ยงพฤติกรรมฆ่าตัวตายของผู้ใหญ่หรือไม่
- งานวิเคราะห์อภิมานปี 2549 ที่ทำโดยบริษัทยาไม่พบหลักฐานว่า SSRIs เพิ่มความเสี่ยงฆ่าตัวตาย แต่ว่า งานไม่ได้กันผลป้องกันหรือผลอันตรายอื่น ๆ ที่อาจมี[80]
- งานปริทัศน์เป็นระบบปี 2549 ให้ข้อสังเกตว่า การพยายามฆ่าตัวตายเพิ่มขึ้นในคนที่ใช้ยา SSRIs เทียบกับยาหลอก และเทียบกับการแทรกแซงรักษาอื่น ๆ นอกจากยาแก้ซึมเศร้าแบบ tricyclic
ยา SSRIs และยาแก้ซึมเศร้าแบบ tricyclic ไม่มีผลต่างกันต่อความเสี่ยงพยายามฆ่าตัวตาย[81]
- โดยเปรียบเทียบกัน งานทบทวนวรรณกรรมปี 2549 แสดงว่า การใช้ยาแก้ซึมเศร้าอย่างกว้างขวางทั่วไปใน "ยุค SSRI" ใหม่นี้ ดูเหมือนจะลดอัตราการฆ่าตัวตายอย่างสำคัญยิ่งในประเทศโดยมากที่ธรรมดามีอัตราพื้นฐานการฆ่าตัวตายสูง โดยเฉพาะอย่างยิ่งในหญิง ซึ่งเมื่อเทียบกับชาย จะหาความช่วยเหลือมากกว่าเมื่อเกิดความซึมเศร้า ข้อมูลคลินิกปี 2549 ที่มีขนาดตัวอย่างขนาดใหญ่ในสหรัฐอเมริกา ก็แสดงผลป้องกันของยาแก้ซึมเศร้าต่อการฆ่าตัวตายด้วย[82]
- งานวิเคราะห์อภิมานปี 2549 ของงานทดลองแบบสุ่มและมีกลุ่มควบคุมแสดงว่า SSRIs เพิ่มความคิดฆ่าตัวตายเทียบกับยาหลอก แต่ว่า ก็ยังมีงานศึกษาแบบสังเกตที่แสดงว่า SSRIs ไม่ได้เพิ่มความเสี่ยงฆ่าตัวตายมากกว่ายาแก้ซึมเศร้าที่เก่ากว่า นักวิจัยอ้างว่า แม้ SSRIs จะเพิ่มความเสี่ยงฆ่าตัวตายในคนไข้บางพวก แต่จำนวนความตายที่เพิ่มก็น้อยมากโดยการศึกษาทางนิเวศวิทยาทั่วไปได้พบว่า อัตราการตายจากการฆ่าตัวตายได้ลดลง (หรืออย่างน้อยก็ไม่ได้เพิ่ม) ในขณะที่การใช้ SSRIs ได้เพิ่มขึ้น[83]
- งานวิเคราะห์อภิมานอีกงานหนึ่งของ FDA ปี 2549 พบผลของ SSRI ที่เกี่ยวกับอายุ คือ ในบรรดาบุคคลอายุน้อยกว่า 25 ปี มีความเสี่ยงพฤติกรรมฆ่าตัวตายที่สูงขึ้น สำหรับผู้ใหญ่ระหว่าง 25-64 ปี มีผลป้องกันในระดับพอประมาณ และสำหรับผู้ใหญ่อายุเกิน 64 มีผลป้องกันในระดับสูงกว่า[67]: 27
การตั้งครรภ์และการเลี้ยงลูกด้วยนม
การใช้ SSRI ระหว่างมีครรภ์สัมพันธ์กับความเสี่ยงต่าง ๆ โดยมีหลักฐานแบบแสดงเหตุจากยาที่มีน้ำหนักต่าง ๆ กัน เนื่องจากความซึมเศร้าสัมพันธ์อย่างเป็นอิสระกับผลลบที่เกิดจากการตั้งครรภ์ การกำหนดยาแก้ซึมเศร้าที่สัมพันธ์โดยเป็นเหตุกับผลที่ไม่พึงประสงค์โดยเฉพาะ ๆ เป็นเรื่องยากในบางกรณี[84]แต่ในกรณีอื่น การแสดงผลลบว่ามีเหตุจากยาดูค่อนข้างจะชัดเจน
การใช้ SSRI เมื่อมีครรภ์สัมพันธ์กับความเสี่ยงการแท้งบุตรเองที่เพิ่มขึ้นเป็น 1.7 เท่า[85][86]แต่การใช้ SSRI ของมารดาอาจจะสัมพันธ์กับความเสี่ยงที่ต่ำกว่าต่อการคลอดบุตรก่อนกำหนด และต่อการผ่าท้องทำคลอด[87]งานปริทัศน์เป็นระบบปี 2555 ที่ตรวจความผิดปกติแต่กำเนิดที่สำคัญของทารกที่มารดาใช้ยาแก้ซึมเศร้าระหว่างตั้งครรภ์ พบความเสี่ยงที่เพิ่มขึ้นเล็กน้อย (3%-24%) ของสภาพวิรูปสำคัญ (major malformation) แต่ความเสี่ยงความผิดปกติหลอดเลือดหัวใจแต่กำเนิดไม่ต่างจากมารดาที่ไม่ได้ใช้[88]งานศึกษาหญิงมีครรภ์ที่ใช้ฟลูอ๊อกซิตินงานหนึ่ง พบความเสี่ยงของสภาพวิรูปสำคัญเพิ่มขึ้น 12% ที่เกือบถึงขีดนัยสำคัญทางสถิติ[89]งานอื่น ๆ พบความเสี่ยงความผิดปกติหลอดเลือดหัวใจแต่กำเนิดเพิ่มขึ้นในบรรดามารดาที่ซึมเศร้าแต่ไม่ได้รักษาโดย SSRI ซึ่งแสดงว่างานต่าง ๆ อาจมีความเอนเอียงในการสุ่มตัวอย่าง คือ มารดาที่กังวลอาจจะให้ตรวจดูทารกของตนเองมากกว่า[90]ส่วนอีกงานหนึ่งไม่พบความเสี่ยงความผิดปกติหลอดเลือดหัวใจแต่กำเนิดที่เพิ่มขึ้นแต่พบความเสี่ยงสภาพวิรูปสำคัญที่เพิ่มขึ้น 27% ในบรรดาหญิงมีครรภ์ที่ใช้ SSRI[86]
FDA แถลงการณ์เมื่อปี 2549 ว่า มารดาที่ให้นมลูกอยู่และทาน SSRI ต้องปรึกษากับหมอเรื่องการรักษาแต่ว่า วรรณกรรมทางแพทย์เกี่ยวกับความปลอดภัยของ SSRIs กำหนดว่า SSRIs บางอย่างเช่น Sertraline และ Paroxetine พิจารณาว่าปลอดภัยเมื่อให้นมลูก[91][92][93]
อาการขาดยาของทารกเกิดใหม่
งานศึกษาหลายงานได้แสดงหลักฐานอาการขาดยาของทารกเกิดใหม่ (neonatal abstinence syndrome) ซึ่งเป็นอาการทางประสาท ทางกระเพาะและลำไส้ ทางระบบประสาทอัตโนวัติ ทางระบบต่อมไร้ท่อ และทางการหายใจในทารกส่วนน้อยแต่เป็นจำนวนมากที่มารดาใช้ยา SSRI เมื่ออยู่ในครรภ์ อาการเหล่านี้เป็นแค่สั้น ๆ แต่ก็ยังไม่มีข้อมูลเพียงพอที่จะกำหนดว่ามีผลระยะยาวอะไรหรือไม่[94][95]
ความดันโลหิตในปอดสูงยังคงอยู่ในทารกแรกเกิด
ความดันโลหิตในปอดสูงยังคงอยู่ในทารกแรกเกิด (PPHN) เป็นความผิดปกติของปอดที่มีน้อยมากแต่รุนแรงและอาจถึงชีวิตได้ ที่เกิดขึ้นหลังจากทารกเพิ่งคลอดทารก PPHN จะมีความดันสูงในหลอดเลือดในปอดและไม่สามารถได้ออกซิเจนเข้าไปในเลือดพอในสหรัฐอเมริกา มีทารก 1-2 คนต่อ 1,000 คนที่เกิด PPHN ไม่นานหลังจากเกิด และบ่อยครั้งต้องได้การดูแลรักษาอย่างเข้มและสัมพันธ์กับความเสี่ยงต่อความบกพร่องทางประสาทระยะยาวที่เพิ่มขึ้น 25%[96]งานวิเคราะห์อภิมานปี 2557 ไม่พบความเสี่ยงเพิ่มขึ้นของความดันโลหิตในปอดสูงที่สัมพันธ์กับการใช้ยา SSRI ในการมีครรภ์ระยะต้น และความเสี่ยงที่เพิ่มขึ้นเล็กน้อยถ้าใช้ในการตั้งครรภ์ระยะปลาย"ต้องมีหญิงประมาณ 286-351 คนที่รักษาด้วย SSRI ในช่วงตั้งครรภ์ปลาย เพื่อจะได้ผลเป็นความดันโลหิตในปอดสูงยังคงอยู่ในทารกแรกเกิดเพิ่มขึ้นโดยเฉลี่ยอีก 1 ราย"[97]งานปริทัศน์เป็นระบบปี 2555 มีข้อสรุปที่คล้ายกันมาก[98]
ผลทางประสาทจิตเวชต่อลูก
งานทบทวนวรรณกรรมปี 2558 พบว่า "มีสัญญาณที่แสดงว่า การได้ SSRIs ก่อนเกิดอาจเพิ่มความเสี่ยงต่อ ASDs (autism spectrum disorders)"[99]แม้ว่าจะมีงานศึกษาตามรุ่น (cohort) ขนาดใหญ่ที่ตีพิมพ์ในปี 2556[100]และงานศึกษาตามรุ่นปี 2559 ที่ใช้ข้อมูลจากทะเบียนประจำชาติประเทศฟินแลนด์ระหว่างปี 2539-2553 ที่ทั้งสองไม่พบความสัมพันธ์ที่มีนัยสำคัญระหว่างการใช้ SSRI และโรคออทิซึมในลูก[101]งานวิจัยของฟินแลนด์ยังไม่พบความสัมพันธ์กับโรคสมาธิสั้น (ADHD) อีกด้วย แต่พบความสัมพันธ์กับอัตราการวินิจฉัยโรคซึมเศร้าที่เพิ่มขึ้นในวัยรุ่นต้น ๆ[101]
ยาเกินขนาด
SSRIs ดูเหมือนจะปลอดภัยเมื่อใช้เกินขนาดเปรียบเทียบกับยาแก้ซึมเศร้าที่มีมาก่อน เช่น ยาแก้ซึมเศร้าแบบ tricyclic ความปลอดภัยโดยเปรียบเทียบเช่นนี้มีหลักฐานในงานแบบ case series และงานศึกษาอัตราความตายต่อใบสั่งยา[102]แต่ว่า รายงานผู้ป่วยที่เกิดพิษจากยา SSRI แสดงว่า ความเป็นพิษรุนแรงก็เกิดขึ้นได้เหมือนกัน[103]และมีการรายงานความตายหลังจากทานยาทีเดียวเป็นจำนวนมาก[104]แม้ว่านี้จะน้อยมากเทียบกับยาแก้ซึมเศร้าแบบ tricyclic[102]แต่เพราะดัชนีการรักษา (therapeutic index) ที่สูงของ SSRI คนไข้โดยมากจะมีอาการอ่อนหรือไม่มีเลยถ้าใช้ยามากเกินไปแบบกลาง ๆผลรุนแรงที่รายงานมากที่สุดหลังกจากใช้ SSRI เกินขนาดก็คือ เซโรโทนินเป็นพิษ (serotonin syndrome)ซึ่งมักจะมาจากการใช้ยาเกินขนาดมาก ๆ หรือทานยาหลายรอบ[105]ผลสำคัญที่รายงานอื่น ๆ รวมทั้งโคม่า การชัก ความเป็นพิษต่อหัวใจ[102]รายการ SSRIs ตามลำดับความเป็นพิษที่ลดลง มีดังต่อไปนี้[106]
|
|
ข้อห้ามใช้และปฏิสัมพันธ์กับยาอื่น ๆ
ยาต่อไปนี้อาจจะเร่งให้เกิดเซโรโทนินเป็นพิษในคนไข้ที่ทาน SSRIs[107][108]
|
|
ยาแก้ปวดในกลุ่มยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAIDs) อาจขัดขวางและลดประสิทธิภาพของ SSRIs และอาจเพิ่มโอกาสเสี่ยงต่อเลือดออกในกระเพาะอาหารและลำไส้เหตุ SSRI[57][59][109]NSAIDs รวมทั้ง
- แอสไพริน
- ไอบิวพรอเฟน (Advil, Nurofen)
- นาโปรเซน (Aleve)
มีปฏิสัมพันธ์ทางเภสัชจลนศาสตร์ที่เป็นไปได้ระหว่าง SSRIs ชนิดต่าง ๆ กับยาอื่น ๆโดยมากเพราะเหตุว่า SSRI สามารถยับยั้งไซโทโครม P450 ในตับได้[110][111]
| ชื่อยา | CYP1A2 | CYP2C9 | CYP2C19 | CYP2D6 | CYP3A4 | CYP2B6 |
|---|---|---|---|---|---|---|
| Citalopram | + | 0 | 0 | + | 0 | 0 |
| Escitalopram | 0 | 0 | 0 | + | 0 | 0 |
| ฟลูอ๊อกซิติน | + | ++ | +/++ | +++ | + | + |
| Fluvoxamine | +++ | ++ | +++ | + | + | + |
| Paroxetine | + | + | + | +++ | + | +++ |
| Sertraline | + | + | +/++ | + | + | + |
คำอธิบายสัญลักษณ์:
0 — ไม่มีฤทธิ์ยับยั้ง
+ — ฤทธิ์อ่อน
++ — ฤทธิ์กลาง
+++ — ฤทธิ์แรง
รายการยา
ยาในกลุ่มนี้รวมทั้ง
สามัญสุด:
| อื่น ๆ:
|
| Selective serotonin reuptake inhibitors (SSRIs) | |||||
|---|---|---|---|---|---|
 Citalopram |  Dapoxetine |  Escitalopram |  |  Fluvoxamine |  Panuramine |
 Indalpine |  Paroxetine |  Femoxetine |  Sertraline |  Zimelidine | 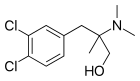 Cericlamine |
ยาที่เกี่ยวข้องกัน
SSRIs เป็นกลุ่มย่อยของยา serotonin uptake inhibitors ซึ่งรวมสารยับยั้งแบบ non-selective (ที่ยึดลิแกนด์อย่างไม่เฉพาะเจาะจง) โดยมียาที่ออกฤทธิ์ต่อระบบเซโรโทนินอื่น ๆ รวมทั้ง serotonin-norepinephrine reuptake inhibitor และ serotonin-norepinephrine-dopamine reuptake inhibitor ซึ่งใช้อย่างสามัญเป็นยาแก้ซึมเศร้าเหมือนกัน
กลไกการออกฤทธิ์

ในสมอง เซลล์ประสาท (หรือนิวรอน) จะส่งข้อมูล/สัญญาณไปยังอีกเซลล์หนึ่งผ่านช่องไซแนปส์โดยกระบวนการเคมีเซลล์ก่อนไซแนปส์ (presynaptic cell) ที่ส่งข้อมูลจะปล่อยสารสื่อประสาท (neurotransmitter) รวมทั้งเซโรโทนิน เข้าไปในช่องนั้นตัวรับ (receptor) บนผิวเซลล์หลังไซแนปส์ (postsynaptic cell) ที่เป็นผู้รับข้อมูล ก็จะยอมรับสารสื่อประสาทนั้น และผ่านการกระตุ้นเช่นนั้น ก็จะส่งข้อมูล/สัญญาณต่อไปสารสื่อประสาทประมาณ 10% จะสูญไปในกระบวนการนี้ตัวรับจะปล่อยสารสื่อประสาท 90% ที่เหลือ โดยมีโปรตีนที่เรียกว่า monoamine transporter (ตัวขนส่งโมโนอะมีน) เป็นผู้นำสารเข้าไปในเซลล์ก่อนไซแนปส์ เป็นกระบวนการที่เรียกว่า "reuptake" (การนำไปใช้ใหม่)
SSRIs ยับยั้งการนำเซโรโทนินไปใช้ใหม่และดังนั้น เซโรโทนินจึงอยู่ในช่องไซแนปส์นานกว่าที่ปกติจะอยู่ และอาจจะกระตุ้นตัวรับของเซลล์หลังไซแนปส์อย่างซ้ำ ๆในระยะสั้น นี่ทำให้เกิดการส่งสัญญาณเพิ่มขึ้นข้ามไซแนปส์ที่เซโรโทนินทำหน้าที่เป็นสารสื่อประสาทหลักแต่ถ้าได้ยานาน ๆ ตัวรับเซโรโทนินในเซลล์หลังไซแนปส์ที่ทำงานเพิ่มขึ้น จะทำให้เกิดการส่งสัญญาณให้เซลล์ก่อนไซแนปส์สังเคราะห์และปล่อยเซโรโทนินน้อยลง
ระดับเซโรโทนินภายในไซแนปส์ก็จะลดลง แล้วเพิ่มขึ้นอีก ซึ่งในที่สุดนำไปสู่การลดจำนวน (downregulation) ของตัวรับเซโรโทนินหลังไซแนปส์[112]ผลโดยอ้อมอื่น ๆ อาจรวมทั้งการเพิ่มนอร์เอพิเนฟริน เพิ่มระดับ cyclic AMP ในนิวรอน และ เพิ่มระดับปัจจัยควบคุม (regulatory factor) เช่น BDNF (Brain-derived neurotrophic factor) และ CREB[113]แต่เพราะไม่มีทฤษฎีทางชีววิทยาที่สมบูรณ์ของความผิดปกติทางอารมณ์ จึงไม่มีสมมติฐานที่ยอมรับกันอย่างกว้างขวางว่า ความเปลี่ยนแปลงเช่นนี้นำไปสู่ผลของ SSRIs ที่ทำให้อารมณ์ดีขึ้นและลดความวิตกกังวลได้อย่างไร
เภสัชพันธุศาสตร์
งานวิจัยจำนวนมากมุ่งหาตัวบ่งชี้ทางพันธุกรรม (genetic marker) เพื่อพยากรณ์ว่า คนไข้จะตอบสนองต่อ SSRIs หรือมีผลข้างเคียงที่จะเป็นเหตุให้เลิกยาหรือไม่ แม้ว่าการทดสอบเหล่านี้ยังไม่พร้อมใช้ในการรักษาทั่วไป[114]Single-nucleotide polymorphism ของยีน 5-HT(2A) มีสหสัมพันธ์กับการเลิกยา paroxetine ของคนไข้สูงอายุเนื่องจากผลข้างเคียง แต่ไม่มีกับการเลิกยา mirtazapine ซึ่งเป็นยาประเภท non-SSRI[115]
SSRIs เทียบกับ TCAs
SSRIs เรียกว่า selective (โดยเฉพาะ) ก็เพราะมีผลต่อกระบวนการนำเซโรโทนินไปใช้ใหม่เท่านั้น ไม่เหมือนกับยาแก้ซึมเศร้าก่อนนั้น ซึ่งมีผลต่อสารสื่อประสาทแบบโมโนอะมีนอื่น ๆ ด้วย และดังนั้น SSRIs จึงมีผลข้างเคียงน้อยกว่า
ดูเหมือนว่าจะไม่มีผลต่างที่สำคัญระหว่างประสิทธิผลของ SSRIs และยาแก้ซึมเศร้าแบบ tricyclic ซึ่งเคยเป็นกลุ่มยาที่ใช้สามัญมากที่สุดก่อน SSRIs[116]แต่ว่า SSRIs มีข้อได้เปรียบที่สำคัญเพราะว่า ขนาดที่ก่อพิษสูง และดังนั้น ยากกว่าที่จะใช้ฆ่าตัวตายนอกจากนั้นแล้ว ยังมีผลข้างเคียงที่น้อยกว่าและเบากว่ายาแก้ซึมเศร้าแบบ Tricyclic ยังมีความเสี่ยงสูงกว่าต่อผลข้างเคียงที่รุนแรงทางหลอดเลือดหัวใจ ซึ่ง SSRIs ไม่มี
SSRIs มีฤทธิ์ต่อวิถีส่งสัญญาณ (signal pathway) เช่น cAMP (Cyclic AMP) ของเซลล์ประสาทหลังไซแนปส์ ซึ่งนำไปสู่การปล่อย Brain-Derived Neurotrophic Factor (BDNF) ซึ่งมีหน้าที่ปรับปรุงการเติบโตและการอยู่รอดทั้งของเซลล์ประสาทในคอร์เทกซ์และของไซแนปส์[113]
สังคมและวัฒนธรรม
ข้อขัดแย้ง
งานศึกษาที่ตรวจสอบการตีพิมพ์ผลของยาแก้ซึมเศร้าที่ FDA ตรวจสอบ สรุปว่า งานที่แสดงผลดีของยาต่อโรคมีโอกาสที่จะตีพิมพ์สูงกว่างานที่แสดงผลลบ (หรือผลว่าง)[117]
ส่วนจิตแพทย์ผู้หนึ่งอ้างว่า มีสัญญาณเตือนมาหลายปีแล้วก่อนที่เจ้าหน้าที่ควบคุมจะเริ่มติดป้ายเตือนว่า ยาแก้ซึมเศร้าอาจเป็นเหตุของความคิดฆ่าตัวตาย[118]แต่ว่า ตอนที่ FDA บังคับให้ติดป้าย ก็ยังมีนักวิชาการอื่น ๆ ที่อ้างว่า หลักฐานในเรื่องอันตรายนี้ไม่น่าเชื่อถือ[119][120]และคนอื่น ๆ ก็ยังกล่าวเช่นนั้นต่อไปหลังจากการบังคับใช้ป้ายเตือน[121][122]
เชิงอรรถและอ้างอิง
แหล่งข้อมูลอื่น
- PROZAC Product/Prescribing Information at Eli Lilly and Company
- Serotonin uptake inhibitors ในหอสมุดแพทยศาสตร์แห่งชาติอเมริกัน สำหรับหัวข้อเนื้อหาทางการแพทย์ (MeSH)