LASIK
Laser-Assisted in situ Keratomileusis (LASIK) – typ refrakcyjnej operacji laserowej oczu przeprowadzanej przez okulistów dla korekcji krótkowzroczności, dalekowzroczności i astygmatyzmu. W odróżnieniu od metody fotokeratektomii refrakcyjnej, PRK (zwaną też ASA, Advanced Surface Ablation) nie jest wymagane usunięcie nabłonka, dzięki czemu oczy szybciej się goją, a pacjent nie czuje bólu. Można też tą metodą leczyć obydwoje oczu jednocześnie. Występują jednak przypadki, w których wskazane jest przeprowadzenie operacji metodą PRK/ASA. Wielu pacjentów wybiera metodę LASIK alternatywnie do noszenia korekcyjnych okularów albo szkieł kontaktowych.

Historia
Wynalezienie metody LASIK przypisuje się kolumbijskiemu okuliście hiszpańskiego pochodzenia Jose Barraquerowi. W latach 50. skonstruował on mikrokeratom używany w celu wycięcia wąskich płatków w rogówce i zmiany jej kształtu (jest to tzw. keratomiloza). Dostarczył również wiedzy o tym, jak duża część rogówki musi pozostać niezmieniona, aby skutek leczniczy był długotrwały.
Rozwój technologii spowodował wynalezienie w Rosji metody keratotomii promienistej (ang. radial keratotomy, RK) przez Swiatosława Fiodorowa w latach 70. XX wieku oraz wynalezienia metody PRK (ang. photorefractive keratectomy) w Niemczech przez Theo Seilera w latach 80.
W 1968 w Northrup Corporation Research and Technology Center uniwersytetu Kalifornijskiego Mani Lal Bhaumik i grupa pozostałych naukowców pracujących nad laserami dwutlenkowęglowymi wynaleźli laser ekscymerowy. Dr Bhaumik ogłosił swoje odkrycie w maju 1973 na spotkaniu Denver Optical Society of America w Denver w stanie Kolorado. Później wynalazek opatentował.
Wprowadzenie lasera umożliwiły osiągnięcia w technice laserowej dokonane przez Rangaswamy Srinivasana. W 1980 Srinivasan pracował w laboratorium badawczym IBM Research i odkrył, że ultrafioletowy laser ekscymerowy może wytrawić żywą tkankę w precyzyjny sposób przy równoczesnym braku uszkodzeń cieplnych okolicy. Nazwał to zjawisko fotodekompozycją ablacyjną (Ablative Photodecomposition, APD). Dr. Stephen Trokel opublikował wyniki badań w American Journal of Ophthalmology w 1983 roku.
Pierwszy patent metody LASIK został przyznany przez US Patent Office Gholamowi A. Peymanowi 20 czerwca 1989 (US Patent #4,840,175, "Method for Modifying Corneal Curvature").
Dzięki postępom w technice laserowej oraz rozwojowi technologicznemu i teoretycznemu operacji refrakcyjnej, LASIK została rozwinięta w 1990 przez Lucio Buratto (Włochy) i Ioannis Pallikaris (Grecja) jako połączenie dwóch wcześniejszych metod, LASEK i fotokeratektomii refrakcyjnej (PRK). Szybko stała się popularna z powodu większej precyzji i zmniejszonego w porównaniu z dwiema wcześniejszymi metodami ryzyka powikłań. Dzisiejsze lasery są jeszcze szybsze i precyzyjniejsze a wprowadzone ulepszenia znacznie poprawiły skuteczność zabiegu. Występujące pomimo to ograniczenia i niepożądane efekty były impulsem do dalszych badań nad takimi metodami, jak: Femtosecond Lenticule EXtraction, FLIVC, Epi-LASIK, sub-Bowman’s Keratomileusis i wiele innych.
Zabieg
Zabieg przeprowadzają okuliści, trwa kilkadziesiąt sekund, a dyskomfort odczuwany przez pacjenta jest minimalny.
Przed
Pacjenci noszący miękkie szkła kontaktowe zwykle otrzymają zalecenie zaprzestania ich noszenia od 5 do 7 dni przed planowanym zabiegiem. Pacjenci noszący twarde szkła kontaktowe powinni przestawać nosić je na co najmniej 6 tygodni przed zabiegiem, a 12 tygodni jeśli noszą je dłużej niż trzy lata. Wykonuje się badanie rogówki pacjenta za pomocą pachymetru, aby określić ich grubość i za pomocą topografu, aby zmierzyć kontury powierzchni. Używając lasera o małej energii, przy użyciu topografu stwarza się topograficzny plan rogówki. Ten proces wykrywa również astygmatyzm i inne nieregularności w kształcie rogówki. Korzystając z tych informacji, chirurg oblicza lokalizację i ilość rogówkowej tkanki, która zostanie usunięta podczas operacji. Pacjentowi zostaje zwykle przepisany profilaktycznie antybiotyk, co minimalizuje ryzyko zakażenia po procedurze.
Podczas
Podczas zabiegu pacjent jest świadomy; podaje się mu krople znieczulające od oczu oraz środek na uspokojenie (np. diazepam). Metoda LASIK składa się z kilku etapów. Pierwszy etap to niepełne nacięcia w rogówce w celu utworzenia płatka rogówki. Płatek jest odchylany i odsłania głębsze warstwy rogówki. Następnie wprowadzany jest laser, który koryguje wadę. Jeśli korygowana jest krótkowzroczność, powierzchnia rogówki jest spłaszczana, a gdy dalekowzroczność, powierzchnia jest uwypuklona. Gdy mamy do czynienia z astygmatyzmem, rogówce zostaje nadany bardziej kulisty kształt. Pole rogówki zostaje dokładnie płukane, a płatek wraca na swoje miejsce. Przez okres kilku dni zakłada się opatrunek (tylko w nocy).
Po
Po zabiegu pacjent jest odsyłany do domu, przez pewien czas trzeba aplikować krople do oczu. Pacjent musi udawać się co jakiś czas na badania kontrolne. Należy unikać mocnego światła i nosić okulary przeciwsłoneczne.
Zakres korygowanych wad:
- krótkowzroczność od -0,75 Dsph do -13,0 Dsph,
- nadwzroczność od +0,75 Dsph do +6,0 Dsph,
- astygmatyzm do 6,0 Dcyl.
Przeciwwskazania
Istnieje wiele przeciwwskazań m.in.:
- jaskra (podwyższone ciśnienie śródgałkowe),
- zaćma (zmętnienie soczewki oka)[1],
- cukrzyca i inne choroby metaboliczne,
- blizny i plamy na rogówce,
- odwarstwienie siatkówki,
- patologiczne zmiany dna oka,
- stożek rogówki i zmiany w rogówce,
- przemieszczenie źrenicy,
- zespół suchego oka,
- stany zapalne oczu,
- ciąża,
- palenie papierosów,
- wiek poniżej 21 lat, oko rośnie, więc wada się zmienia.
Dlatego każdy pacjent, który chce się leczyć, musi poddać się badaniom kwalifikacyjnym.
Powikłania
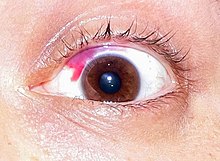
Możliwe skutki uboczne:
- pogorszenie widzenia kontrastu[2],
- nawrót,
- zespół suchego oka,
- ektazja rogówki,
- efekt halo,
- dysfunkcja gruczołów Meiboma,
- neuralgia,
- wzrost narażenia na infekcje i alergie,
- męty ciała szklistego,
- osłabiona ostrość widzenia,
- podwójne widzenie,
- nadwrażliwość na światło,
- zmarszczki w klapce,
- szczątki albo narośl pod klapką,
- astygmatyzm (może wystąpić u osoby który wcześniej nie miała tej wady),
- plamki, blizny,
- zapalenie rogówki,
- uszkodzenie powieki,
- wrastanie komórek nabłonka pod płatek rogówki[3],
- zagłębienia.
Niedokorekcja dotyczy 4%[4] zabiegów metodą LASIK. Po 10 latach od zabiegu około 66,7%[5] pacjentów ma krótkowzroczność powyżej -1 dioptrii, co kwalifikuje do używania okularów. Jednym z powodów powrotu wady jest zgrubienie nabłonka w miejscu wycięcia istoty właściwej rogówki[6]. Zapalenie rogówki przechodzi 2,66% pacjentów[7]. Zabiegi chirurgii refrakcyjnej sprawiają, że rogówka jest cieńsza, przez co bardziej narażona na infekcje i alergie. W skrajnym przypadku (między 0,04 a 0,6% pacjentów[8]) może dojść do jej mechanicznego odkształcenia - ektazji (patrz stożek rogówki), a nawet konieczności przeszczepienia rogówki. Płatek tworzony w trakcie operacji nie goi się, dlatego aby uniknąć jego przemieszczenia, zaleca się ochronę oka w trakcie aktywności fizycznej[9]. U około 1% pacjentów komórki nabłonka wrastają pod płatek[3]. W trakcie zabiegu uszkodzone zostają nerwy. Unerwienie nie wraca do stanu sprzed operacji[10]. U niektórych pacjentów regeneracja nie przebiega prawidłowo, skutkując permanentnym bólem i koniecznością zażywania silnych środków przeciwbólowych lub usunięciem oka (enukleacja)[11]. Chirurgia refrakcyjna zaburza mechanizm odpowiedzialny za komunikację z gruczołami łzowymi[12] oraz częstotliwość mrugania. To z kolei przyczynia się[13] do dysfunkcji gruczołów Meiboma i problemów z warstwą lipidową filmu łzowego. LASIK redukuje ilość komórek kubkowych, odpowiedzialnych za warstwę mucynową filmu łzowego[14]. Dodatkowo zmieniony kształt rogówki wpływa na nierównomierne rozprowadzenie łez. Większość pacjentów (95%[15]) doświadcza objawów zespołu suchego oka bezpośrednio po operacji. W okresie od pół roku do roku po operacji od 20 do 40% pacjentów nadal ma zespół suchego oka[16]. U części z nich utrzymuje się on do końca życia (12,5% do 35%[17]). Zespół suchego oka może być przyczyną depresji[18] i utrudniać pracę przy komputerze, w klimatyzowanym pomieszczeniu, czy na wietrze. Odnotowano przypadki samobójstw z powodu powikłań po chirurgii refrakcyjnej[19]. Krople sterydowe stosowane po zabiegu powodują wzrost ciśnienia w oku u od 7 do 10% osób[20]. Metoda LASIK utrudnia dokładny pomiar ciśnienia w oku i wczesne wykrycie jaskry[21]. Utrudnia także dobór soczewek przy operacji zaćmy, na którą pacjenci po chirurgii refrakcyjnej zapadają częściej i wcześniej[22]. Ciśnienie wywierane na oko w trakcie zabiegu metodą LASIK może doprowadzić do powstania mętów ciała szklistego[23]. Spowodowane operacją zniekształcenia powierzchni rogówki oraz problemy z filmem łzowym mogą powodować podwójne widzenie. U około 40% pacjentów pojawia się efekt halo (polega na pojawianiu się aureoli wokół źródeł światła; może poważnie utrudniać prowadzenie pojazdów po zmroku)[24]. Podobne skutki uboczne występują w przypadku innych rodzajów chirurgii refrakcyjnej (PRK, EBK, SMILE[25], LASEK). Skutki uboczne mogą wystąpić wiele lat po zabiegu.
Zobacz też
- ametropia
- czoło fali
- keratotomia promienista
- keratoplastyka warstwowa
Przypisy
Linki zewnętrzne
- Filmik pokazujący procedurę LASIK. Robert Gordon / youtube.com. [dostęp 2017-12-18]. (ang.).
- Artykuły naukowe dotyczące procedury LASIK. Katalog PubMed. [dostęp 2017-12-19]. (ang.).
