Պրեէկլամպսիա
Պրեէկլամպսիա, (ՊԷ) հղիության ախտաբանություններից է, որը բնութագրվում է զարկերակային գերճնշումով և հաճախ մեզում սպիտակուցի զգալի քանակությամբ (պրոտեինուրիա)[1][2]։ Այս ախտորոշումը դրվում է հղիության 20-րդ շաբաթվանից հետո[3][4]։ Ծանր ձևերի ժամանակ կարող է առաջանալ արյան կարմիր բջիջների քայքայում, թրոմբոցիտների քանակի նվազում, լյարդի ֆունկցիայի ընկճում, երիկամների դիսֆունկցիա, այտուց, հևոց՝ թոքերում հեղուկի կուտակման հետևանքով, տեսողության խանգարումներ[3][4]։ Պրեէկլամպսիան մեծացնում է վատ ելքի հավանականությունը և՛ պտղի, և՛ մոր համար[4]։ Բուժման բացակայության դեպքում առաջանում են ցնցումներ. այս փուլն արդեն կոչվում է էկլամպսիա[3]։
| Պրեէկլամպսիա Preeclampsia | |
|---|---|
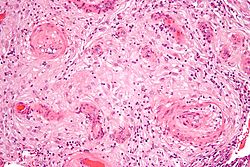 Միկրոգրաֆը ցույց է տալիս հիպերտրոֆիկ դեցիդուալ վասկուլոպաթիա, որը հայտնաբերվում է հղիության գերճնշումային ախտահարումների և պրեէկլամպսիայի դեպքում։ Ներկում՝ ՀԷ | |
| Տեսակ | հազվագյուտ հիվանդություն, հիվանդության կարգ և ախտանիշ կամ նշան |
| Հիվանդության ախտանշաններ | զարկերակային գերճնշում, մեզում սպիտակուցի բարձր քանակ |
| Բժշկական մասնագիտություն | մանկաբարձություն |
| ՀՄԴ-9 | 642.4 |
| Ռիսկի գործոններ | ճարպակալում, նախքան հղիությունը զարկերակային գերճնշում, մեծ տարիք, շաքարային դիաբետ |
| Ախտորոշում | 2 առանձին չափումների ժամանակ սիստոլիկ զարկերակային ճնշումը >140մմսս, դիաստոլիկը՝ >90մմսս |
| Բուժում | ծննդաբերություն, դեղորայք |
| Բարդություններ | արյան կարմիր բջիջների քայքայում, թրոմբոցիտների քանակի նվազում, լյարդի ֆունկցիայի նվազում, երիկամային խնդիրներ, այտուց, շնչառական անբավարարություն՝ թոքերում հեղուկի կուտակման հետևանքով, Էկլամպսիա |
| Կանխարգելում | ասպիրին, կալցիումի պրեպարատներ, նախքան հղիությունը զարկերակային գերճնշման բուժում |
| Հաճախություն | հղիությունների 2-8% |
| Մահացություն | հղիության 46,900 հիպերտենզիվ խանգարումներ (2015թ.) |
| Սկիզբը | հղիության 20-րդ շաբաթից հետո |
Պրեէկլամպսիայի ռիսկի գործոններն են ճարպակալումը, զարկերակային գերճնշումը նախքան հղիությունը, մեծ տարիքը և շաքարային դիաբետը[3][5]։ Այն առավել հաճախ հանդիպում է կանանց առաջին հղիության ժամանակ և երբ կինը սպասում է երկվորյակների[3]։ Հիմքում ընկած մեխանիզմն է ընկերքում անոթների ոչ նորմալ ձևավորումը[3]։ Դեպքերի մեծամասնությունն ախտորոշվում են ծննդաբերությունից առաջ։ Հազվադեպ պրեէկլամպսիան կարող է զարգանալ ծննդաբերությունից հետո ընկած ժամանակահատվածում[4]։ Չնայած պատմականորեն պրեէկլամպսիան ախտորոշելու համար պարտադիր է համարվել զարկերակային գերճնշման և սպիտամիզության առկայությունը, մի շարք սահմանումներում այդ ախտորոշումը ներառում է նաև այն կանանց, ովքեր ունեն զարկերակային գերճնշում և դրա հետ կապված օրգանային անբավարարություն[4][6]։ Զարկերակային ճնշումը համարվում է բարձր, եթե հղիության 20-րդ շաբաթից հետո կնոջ սիստոլիկ ճնշումը գերազանցում է 140մմ/սս-ը, իսկ դիաստոլիկը՝ 90մմ/սս-ը 2 տարբեր չափումների ժամանակ, որոնց միջև պետք է պահպանվի 4 ժամյա միջակայք[4]։ Պրեէկլամպսիան պարտադիր սկրինինգի է ենթարկվում նախածննդյան խնամքի շրջանակներում[7][8]։
Կանխարգելման համար խորհուրդ է տրվում ասպիրին (բարձր ռիսկ ունեցողների դեպքում), կալցումի պրեպարատներ՝ այն շրջաններում, որտեղ այն քիչ է առկա սննդում, և մինչ հղիությունն առկա զարկերակային գերճնշման բուժում դեղամիջոցներով[5][9]։ Պրեէկլամպսիայի զարգացումից հետո պտղի և ընկերքի ծննդալուծումը բուժման ամենաէֆեկտիվ եղանակն է[5]։ Ծննդալուծման խորհրդատվությունը կատարվում է հաշվի առնելով պրեէկլամպսիայի ծանրության աստիճանն ու հղիության ժամկետը[5]։ Ծննդաբերությունից առաջ մոր վիճակը լավացնելու համար կարող են կրառվել հակագերճնշումային դեղեր՝ լաբետալոլ և մեթիլդոպա[10]։ Մագնեզիումի սուլֆատը կիրազվում է էկլամպսիայի կանխարգելման համար[5]։ Անկողնային ռեժիմն ու աղի օգտագործումը ազդեցություն չեն ունենում բուժման կամ կանխարգելման վրա[4][5]։
Պրեէկլամպսիան զարգանում է հղիությունների 2-8% դեպքերում[5]։ Հղիության գերճնշումային հիվանդությունները (որոնց մեջ մտնում է նաև ՊԷ-ն) հղիների մահվան հիմնական պատճառն են[10]։ Դրանք հանգեցրել են 46.900 մահվան 2015 թվականին[11]։ Պրե-էկլամպսիան առավել հաճախ զարգանում է հղիության 32-րդ շաբաթվանից հետո։ Եթե այն զարգանում է ավելի վաղ, ապա ասոցացվում է բացասական ելքի հետ[10]։ Պրեէկլամպսիա ունեցած կանայք սրտային հիվանդությունների և գլխուղեղի կաթվածի առավել մեծ հավանականություն ունեն հետագա կյանքի ընթացքում[7]։ «Էկլամպսիա» տերմինը հունարենից թարգմանաբար նշանակում է լուսավորում[12]։ Ախտաբանության առաջին նկարագրությունը տվել է Հիպոկրատը՝ ՔԱ 5-րդ դարում[12]։
Նշաններ և ախտանիշներ
Այտուցը (հատկապես ձեռքերի և դեմքի) պրեէկլամպսիայի մասին հուշող կարևոր նշաններից է։ Սակայն, քանի որ այտուցները հղիների մոտ տարածված երևույթ են, դրանց սպեցիֆիկությունը բարձր չէ։ Փոս-ընկնող այտուցը (բնութագրվում է ձեռքերի, ոտքերի, դեմքի անսովոր այտուցով, որի վրա սեղմել-թողնելուց հետո փոսիկ է մնում) խիստ կարևոր նշան է և անպայման պետք է հաշվի առնվի հղիությունը վարող բժշկի կողմից։
Ընդհանուր առմամբ պրեէկլամպսիայի նշաններից ոչ մեկն էլ սպեցիֆիկ չէ, և անգամ ցնցումները կարող են այլ պատճառներ ունենալ և ոչ թե կապված լինել էկլամպսիայի հետ։ Ախտորոշումը հիմնված է պրեէկլամպսիայի մի քանի նշանների միաժամանակյա գոյության վրա։ Վերջնական ապացույցն է բոլոր ախտանիշների անհետացումը ծննդաբերությունից հետո։
Այտուցները (հատկապես ձեռքերի և ոտքերի շրջանում) հանդիսանում են պրեէկլամպսիայի կարևոր նշան։ Սակայն այն տարածված երևույթ է հղիների մոտ և որպես պրեէկլամպսիայի ախտորոշիչ կրիտերիա սպեցիֆիկությունը բարձր չէ։
Պատճառներ
Պրեէկլամպսիայի կոնկրետ որևէ պատճառ բացահայտված չէ։ Դրա առաջացման վրա ազդում են մի շարք գործոններ։ Դրանցից են.[3][7]
- Ընկերքի ոչ նորմալ ձևավորում
- Իմունոլոգիական գործոններ
- Նախորդող կամ գոյություն ունեցող հիվանդություն- պրեէկլամպսիան առավել տարածված է այն կանանց մոտ, ովքեր ունեն զարկերակային գերճնշում, ճարպակալում, հակաֆոսֆոլիպիդային համախտանիշ և պրեէկլամպսիայի դեպք հիվանդության պատմության մեջ
- Սննդային գործոններ. կալցիումի հավելյալ ընդունումը այն տարածաշրջաններում, որտեղ սննդում առկա է դրա պակասը, նվազեցնում է պրեէկլամպսիայի առաջացման ռիսկը
- Միջավայրի գործոններ. օրինակ՝ օդի աղտոտվածությունը[13]
Երկար ժամանակ բարձր ճնշում ունեցող կանանց մոտ ՊԷ-ի զարգացման ռիսկը 7-8 անգամ ավելի մեծ է։
Հետազոտությունները ցույց են տվել ՊԷ-ի կապը հետևյալ ֆիզիոլոգիական փոփոխությունների հետ. ընկերքի հանդեպ մոր իմունային համակարգի պատասխանի խաթարում, ընկերքի վնասում, էնդոթելիալ բջիջների վնասում, անոթային ռեակցիաների խաթարում, օքսիդացիոն սթրես, անոթաակտիվ նյութերի դիսբալաս, ներանոթային ծավալի նվազում և տարածուն ներանոթային մակարդում[7][14]։
Երկար ժամանակ զարկերակային գերճնշում ունեցողների մոտ պրեէկլամպսիայի առաջացման հավանականությունը 7-8 անգամ մեծ է[15]։
Չնայած ՊԷ-ի հստակ պատճառը հայտնի չէ, լուրջ ապացույցներ կան, որ ՊԷ-ին նախատրամադրող գլխավոր պատճառը ընկերքի ոչ-նորմալ իմպլանտացիան է[3][7]։ Ոչ-նորմալ իմպլանտացիան հանգեցնում է արգանդից ընկերքի արյունամատակարարման նվազման, որը հանգեցնում է հիպօքսիայի, օքսիդատիվ սթրեսի ուժեղացման և հակաանոթագոյացնող նյութերի ու բորբոքային միջնորդանյութերի անցման մոր արյան պլազմա[7]։ Այս իրադարձությունների գլխավոր հետևանքը էնդոթելիալ դիսֆունկցիան է[1]։ Ոչ նորմալ իմպլանտացիան կարող է մոր իմունային պատասխանի խաթարման հետևանքը լինել, մասնավորապես՝ հղիության հանդեպ իմունային տոլերանտության պակասի։ Էնդոթելիալ դիսֆունկցիան հարուցում է զարկերակային գերճնշում և ՊԷ-ի հետ ասոցացված շատ ախտանիշներ[3]։ ՊԷ ունեցող կանայք հնարավոր է, որ ունեն կրծքագեղձի քաղցկեղի ավելի ցածր ռիսկ[16]։
Քրոմոսոմի 19 միկրոՌՆԹ-ն կոդավորող հատվածի մուտացիայի դեպքում մեծանում է արտաթավիկային բջիջների թափանցումը պարուրաձև զարկերակներ, հանգեցնելով դրանց բարձր դիմադրության, արյան հոսքի նվազման և պտղի անբավարար սնուցման[17][18][19]։
Ռիսկի գործոններ
Պրեէկլամպսիայի ռիսկի հայտնի գործոններն են.[10][20]
- Առաջին հղիություն
- Շաքարային դիաբետ[21]
- Երիկամային հիվանդություն
- Քրոնիկ հիպերտենզիա[21]
- Պրեէկլամպսիայի դեպք հիվանդության պատմության մեջ[21]
- Ընտանիքի անդամների մոտ պրեէկլամպսիայի առկայություն
- Մոր տարիքը 35-ից բարձր
- Ճարպակալում[21]
- Հակաֆոսֆոլիպիդային համախտանիշ[21]
- Բազմապտուղ հղիություն[21]
- Երիկամի դոնոր հանդիսանալը[22]
- Հիպոթիրոիդիզմի կամ հակաթիրոիդ հակամարմինների առկայություն[23][24]
- Ընկերքի ոչ նորմալ կառուցվածք և ընկերքի իշեմիա
Պաթոգենեզ
Չնայած շատ հետազոտություններ են կատարվել ՊԷ-ի մեխանիզմները բացահայտելու համար, սակայն սրանք մինչև հիմա էլ լիովին բացահայտված չեն։ Համարվում է, որ ՊԷ-ն ոչ-նորմալ ընկերքի հետևանք է և դեպքերի մեծամասնությունում բուժվում է ընկերքը հեռացնելուց անմիջապես հետո[3]։ Նորմալ հղիության դեպքում ընկերքն անոթավորվում է, հնարավորություն տալով, որ պտղի և մոր միջև տեղի ունենա ջրի, գազերի և լուծված նյութերի փոխանակություն՝ ներառյալ սննդանյութերը և նյութափոխանակության արգասիքները[14]։ Ընկերքի զարգացման խաթարումը հանգեցնում է ընկերքի անոթավորման խանգարման։ ՊԷ ունեցող կանանց դեպքում ընկերքը նորմալ զարգացած չէ և բնութագրվում է տրոֆոբլաստների նվազ ինվազիայով[14]։ Համարվում է, որ հիպօքսիայի, օքսիդատիվ սթրեսի, էնդոթելի դիսֆունկցիա առաջացնող նյութերի առաջացման հետևանքով առաջանում է բորբոքում և այլ պատասխան ռեակցիաներ[1][14][25]։
Պրեէկլամպսիայի կլինիկական արտահայտությունները կապված են էնդոթելի տարածուն դիսֆունկցիայի հետ, որի հետևանքով առաջանում է արյունատար անոթների նեղացում և օրգանների իշեմիա[14]։ Անոթների նեղացման պատճառը անոթագոյացնող և հակաանոթագոյացնող նյութերի բալանսի խախտումն է[3]։ Համեմատած նորմալ հղիություն տանող կանանց հետ, ՊԷ ունեցող կանանց դեպքում բարձր են և՛ շրջանառվող, և՛ ընկերքային լուծելի fms-անման թիրոզին կինազա-1-ի (sFlt-1) քանակները[14]։ sFlt-1-ը հակաանոթագոյացնող սպիտակուց է, որը հանդիսանում է անոթային էնդոթելիալ աճի գործոնի և ընկերքային աճի գործոնի ներհակորդը, որոնք երկուսն էլ նախաանոթագոյացնող գործոններ են[7]։ Լուծելի էնդոգլինը (sEng) ևս բարձր է ՊԷ ունեցող կանանց մոտ և ունի հակաանոթագոյացնող ազդեցություն[14]։
Ե՛վ sFlt-1-ի, և՛ sEng-ի արտադրությունը հղի կանանց մոտ մեծանում է որոշակի սահմաններում, ինչը նշանակում է, որ հղիության գերճնշումային խանգարումները հղիության նորմալ ադապտացիայի խանգարման հետևանք են։ Քանի որ բնական քիլլեր բջիջները մասնակցում են ընկերքագոյացմանը և ընկերքագոյացումն իր հերթին պահանջում է մայրական իմունիտետի տոլերանտության որոշակի աստիճան, անակնկալ չէ, որ մոր իմունային համակարգը կարող է բացասական արձագանքել ընկերքի որոշակի վիճակների. օրինակ՝ նորմայից ավելի ինվազիվ ընկերք։ Ընկերքային ցիտոտրոֆոբլաստների «մերժումը» մոր իմունային համակարգի կողմից կարող է պատճառ հանդիսանալ պարուրաձև զարկերակների ոչ բավարար վերամոդելավորմանը, որի հետևանքով առաջանում են գնալով խորացող հիպօքսիա և մոր օրգանիզմի պատասխանը՝ գերարտադրված sFlt-1-ին և sEng-ին։
Օքսիադտիվ սթրեսը ևս կարող է կարևոր դեր խաղալ ՊԷ-ի պաթոգենեզում։ Թթվածնի ագրեսիվ ձևերի (ԹԱՁ) հիմնական աղբյուրը քսանտին-օքսիդազ ֆերմենտն է, որը հիմնականում հանդիպում է լյարդում։ Տեսակետերից մեկի համաձայն պուրինի ուժեղացած կատաբոլիզմը հիպօքսիկ ընկերքում հանգեցնում է ԹԱՁ-երի գերարտադրությանը մոր լյարդում և դրանց անցմանը մոր արյան շրջանառություն, որը հանգեցնում է էնդոթելիալ բջիջների վնասմանը[26]։
Մոր իմունային համակարգի խանգարումներն ու գեստացիոն իմունային տոլերանտության անբավարարությունը խաղում են որոշիչ դեր ՊԷ-ի զարգացման գործում։ ՊԷ-ի ժամանակ հայտնաբերվող տարբերություններից է T-հելպեր-1 բջիջների պատասխանի և ինտերֆերոն-γ-ի արտադրության փոփոխությունները։ Ինտերֆերոն-γ-ի առաջացման պատճառը դեռ հայտնի չէ։ Այն կարող է առաջանալ արգանի բնական քիլլեր բջիջներում, T-հելպեր բջիջների պատասխանը կարգավորող ընկերքային դենդրիտային բջիջներում, կարգավորիչ մոլեկուլների հանդեպ խաթարված պատասխանի կամ դրանց սինթեզի խանգարման պատճառով, կամ T-ռեգուլյատոր բջիջների ֆունկցիայի փոփոխության հետևանքով[27]։ Ապացուցված է, որ այն կանանց արյան շրջանառությունում, ում մոտ զարգացել է ՊԷ, բարձրացած է եղել պտղային էրիթրոբլաստների, ինչպես նաև սաղմնային բջիջներից ձերբազատված ԴՆԹ-ի քանակը։ Այս հայտնագործությունը հաստատում է այն հիպոթեզը, որ ՊԷ-ն հետևանք է այն բանի, որ ընկերքի ոչ-նորմալ ձևավորման հետևանքով ավելի շատ պտղային «նյութ» է անցնում մոր օրգանիզմ, որը հանգեցնում է իմունային պատասխանի և էնդոթելի վնասման, որն ի վերջու պատճառ է դառնում ՊԷ-ի և էկլամպսիայի զարգացման։
Պրեէկլամպսիային նախատրամադրվածության հիպոթեզերից մեկն էլ մոր օրգանիզմի և պտղի միջև առկա կոնֆլիկտն է[28]։ Առաջին եռամսյակից հետո տրոֆոբլաստները թափանցում են մոր արգանդի պարուրաձև զարկերակներ, վնասում դրանք, այդպիսով իրենց համար հասանելի դարձնելով մոր օրգանիզմի սննդանյութերը[28]։ Երբեմն տրոֆոբլաստների թափանցումը պարուրաձև զարկերակներ խանգարվում է, հանգեցնելով դրանց ոչ-բավարար վնասման[28]։ Ենթադրվում է, որ պտուղն արտադրում է ազդանշանային մոլեկուլներ, որոնք ունենում են զարկերակային ճնշումը բարձրացնող ազդեցություն, որպեսզի արյան հոսքն ուժեղանա և պտուղը բավարար արյուն ստանա ոչ-նորմալ ընկերքով[28]։ Այսպիսով առաջանում է կոնֆլիկտ մոր և պտղի միջև, քանի որ պտուղը պահանջում է միայն իր գոյության համար անհրաժեշտ բոլոր սննդանյութերը, իսկ մայրը պետք է մտածի և՛ տվյալ, և՛ հետագա հղիությունների մասին[28]։
Շատ հետազոտություններ ցույց են տվել, որ այն կանայք, ովքեր նախքան հղիանալը հաճախակի են «շփվել» զուգընկերոջ սպերմայի հետ, ունեն պրեէկլամպսիայի նվազած ռիսկ[29]։ Նույն զուգընկերոջից հաջորդ հղիությունն ունի պրեէկլամպսիայի նվազած ռիսկ, այն դեպքում, երբ տարբեր զուգընկերներից առաջացած հղիություններն ունեն պրեէկլամպսիայի առաջացման ավելի մեծ հավանականություն[29]։
Նորմալ հղիության դեպքում սաղմի զարգացման վաղ փուլերում դրա արտաքին էպիթելային շերտը կազմված է լինում ցիտոտրոֆոբլաստներից, որոնք ցողունային բջիջների տեսակ են, որոնցից հետագայում առաջանում է ընկերքը։ Այս բջիջները տարբերակվում են ընկերքային զանազան բջիջների, որոնցից են արտաթավիկային տրոֆոբլաստները։ Արտաթավիկային տրոֆոբլաստները ինվազիվ բջիջների տեսակ են, որոնք վերամոդելավորում են պարուրաձև զարկերակները՝ փոփոխելով դրանց շուրջ գտնվող էպիթելային և մկանային հյուսվածքները, ինչը հնարավորություն է տալիս պարուրաձև զարկերակներին լայնանալ։ Սա կանխարգելում է մոր պարուրաձև զարկերակների նեղացումը և ապահովում արյան և սննդանյութերի շարունակական մատակարարում պտղին՝ արյան ուժեղացած հոսքի և ցածր դիմադրության միջոցով[17]։
Պրեէկլամպսիայի դեպքում, C19MC գենի խանգարված էքսպրեսիան ընկերքային բջիջներում նվազեցնում է արտաթավիկային տրոֆոբլաստների միգրացիոն հատկությունը[18][19]։ Արտաթավիկային տրոֆոբլաստների միգրացիոն հատկության նվազումը հանգեցնում է պարուրաձև զարկերակներում բարձր դիմադրության և պտղին մատակարարվող արյան նվազման[17]։ Կան ուսումնասիրության փուլում գտնվող տվյալներ, որ վիտամինների ընդունումը կարող է նվազեցնել պրեէկլամպսիայի ռիսկը[30]։ Իմունային գործոնները ևս կարող են դեր խաղալ[27][31]։
Ախտորոշում
Խորհուրդ է տրվում հղիության ընթացքում զարկերակային ճնշումը չափելու միջոցով ստուգել ՊԷ-ի առկայությունը[8]։
Ախտորոշման չափորոշիչներ
ՊԷ ախտորոշվում է, երբ հղի կնոջ մոտ զարգանում են[32].
- Հղիության 20-րդ շաբաթից հետո, նախկինում նորմալ զարկերակային ճնշում ունեցող կնոջ մոտ սիստոլիկ զարկերակային ճնշումը ≥140 մմսս, դիաստոլիկ զարկերակային ճնշումը՝ ≥90 մմսս՝ 2 չափումների ժամանակ, որոնց միջև նվազագույն ընդմիջումը պետք է լինի 4-6 ժամ
- Հղիության 20-րդ շաբաթից առաջ առաջնային զարկերակային հիպերտենզիա ունեցող կանանց դեպքում ՊԷ-ի ախտորոշման չափորոշիչներն են սիտոլիկ զարկերակային ճնշման բարձրացումը ≥30մմսս-ով և դիաստոլիկ զարկերակային ճնշման բարձրացումը ≥15մմսս-ով,
- Սպիտամիզություն (պրոտեինուրիա) ≥0.3գ (300 մգ)՝ 24 ժամվա մեզի նմուշում կամ արագ թեստով 1+ և ավելի սպիտակուցի առկայությունը[4]
ՊԷ-ի առաջացման կասկած պետք է առաջանա ցանկացած դեպքում, եթե հղիության ժամանակ առաջանում է զարկերակային գերճնշում, եթե անգամ չկա սպիտամիզություն։ Ախտորոշված ՊԷ ունեցողների 10%-ի և էկլամպսիա ունեցողների 20%-ի մոտ չի հայտնաբերում սպիտամիզություն[14]։ Սպիտամիզության բացակայության պայմաններում նոր առաջացած զարկերակային գերճնշման և հետևյալներից որև՝ մեկի առկայությունը հաստատում է ՊԷ ախտորոշումը[4][10]։
- Երիկամային դիսֆունկցիայի ապացույց (սակավամիզություն, կրեատինինի բարձր մակարդակ)
- Լյարդի ֆունկցիայի թուլացում (հայտնաբերված լյարդի ֆունկցիան ուսումնասիրող հետազոտություններով)
- Թրոմբոցիտոպենիա (թրոմբոցիտների քանակի նվազում<100,000/միկրոլիտր )
- Թոքի այտուց
- Սրունքների այտուց
- Ուղեղային կամ տեսողության խանգարումներ
Պրեէկլամպսիան գնալով վատթարացող խանգարում է և այս օրգանների դիսֆունկցիան ցույց տվող այս նշանները վերաբերվում են ծանր պրեէկլամպսիային։ Ծանր պրեէկլամպսիայի ցուցիչներն են. սիստոլիկ զարկերակային ճնշումը ≥160 մմսս և/կամ դիաստոլիկ զարկերակային ճնշումը≥110մմսս և/կամ սպիտամիզություն≥5գ/օր[10]։ Կլինիկայում ծանր պրեէկլամպսիա ունեցող կանայք կարող են դիմել բժշկի միայն գանգատվելով էպիգաստրալ / աջ թուլակողային կվադրանտի ցավերից, գլխացավից և փսխումից[10]։ Ծանր պրեէկլամպսիան պտղի ներարգանդային մահի նշանակալի պատճառ է։
Կանխատեսող հետազոտություններ
Բազմաթիվ հետազոտություններ են փորձարկվել պրեէկլամպսիայի կանխատեսման նպատակով, սակայն որևէ կոնկրետ բիոմարկեր չի հայտնաբերվել, որը հավաստիորեն կվկայի պրեէկլամպսիայի զարգացման մասին[7]։ Փորձարկված կանխատեսող հետազոտություններն էին ընկերքային արյունամատակարարման, անոթային դիմադրության, երիկամային դիսֆունկցիայի, էնդոթելիալ դիսֆունկցիայի և օքսիդատիվ սթրեսի հետազոտությունները։ Դրանցից են.Անոթա
- Արգանդային զարկերակների դոպլեր ուլտրաձայինային հետազոտությունը, որը հնարավորություն է տալիս հայտնաբերել ընկերքային արյունամատակարարման խանգարումները։ Այն ունի կարևոր ժխտող նշանակություն այն կանանց դեպքում, ովքեր նախկինում ունեցել են պրեէկլամպսիա[14]։
- Արյան շիճուկում միզանյութի մակարդակի բարձրացումը (հիպերուրիկեմիա) ևս օգտագործվում է պրեէկլամպսիայի կանխատեսման համար[20], չնայած որ չունի կանխորոշիչ մեծ արդյունավետություն[14]։ Հիպերուրիկեմիան մատնանշում է, որ երիկամների ֆունկցիան նվազել է և միզանյութի հեռացումն օրգանիզմից տեղի չի ունենում բավարար մակարդակով։
- Անոթագոյացնող (անոթային էնդոթելային աճի գործոն(VEGF) և ընկերքային աճի գործոն(PIGF)) և հակաանոթագոյացնող (լուծելի fms-անման թիրոզին կինազա-1(sFlt-1)) սպիտակուցները խոստումնալից են պրեէկլամպսիայի կանխատեսման համար, սակայն դեռ չկա բավարար ապացուցողական հիմք դրանք որպես բիոմարկերներ լայնածավալ կիրառելու համար[20]
- Վերջին հետազոտությունները ցույց են տվել, որ մեզում հայտնված պոդոցիտները (հատուկ բջիջներ, որոնք գտնվում են երիկամներում) ունեն պրեէկլամպսիան կանխատեսելու պոտենցիալ նշանակություն։ Դրանք կարող են պրեէկլամպսիայի զարգացման վաղ ցուցիչներ հանդիսանալ և ունենալ ախտորոշիչ նշանակություն[33][34][35]։
Տարբերակիչ ախտորոշում
Պրեէկլամպսիան կարելի է շփոթել շատ այլ հիվանդությունների հետ, ինչպիսիք են քրոնիկ զարկերակային հիպերտենզիան, քրոնիկ երիկամային հիվանդությունը, առաջնային ցնուցումային հիվանդությունները, լեղապարկի և ենթաստամոքսային գեղձի ախտահարումները, իմուն կամ թրոմբոտիկ թրոմբոցիտոպենիկ պուրպուրան, հակաֆոսֆոլիպիդային համախտանիշը և հեմոլիտիկ-ուրեմիկ համախտանիշը։ Պրեէկլամպսիայի տարբերակը պետք է դիտարկվի հղիության 20-րդ շաբաթը լրացած ցանկացած հղի կնոջ մոտ։ Ախտորոշումը մասնավորապես դժվարանում է, եթե արդեն առկա են այնպիսի նախորոդող ախտաբանական վիճակներ, ինչպիսիք են զարկերակային գերճնշումը[36]։ Այն կանայք, ում մոտ զարգացել է հղիության սուր ճարպային լյարդ, ևս կարող են ունենալ զարկերակային գերճնշում և սպիտամիզություն, սակայն տարբերվում են լյարդի վնասման առկայությամբ։ Զարկերակային գերճնշում առաջացնող մյուս պատճառներն են թիրեոտոքսիկոզը, ֆեոքրոմոցիտոման և սխալ դեղերի օգտագործումը[10]։
Կանխարգելում
ՊԷ-ի կանխարգելման միջոցները շատ են ուսումնասիրվել։ Քանի որ ՊԷ-ի պաթոգենեզը լիովին բացահայտված չէ, կանխարգելումը կրում է համալիր բնույթ։ Ստորև ներկայացված են ներկայումս ընդունված խորհուրդներ.
Դիետա
Սպիտակուցային և էներգետիկ բալանսավորված սննդի օգտագործումը կարծես թե չի նվազեցնում ՊԷ-ի ռիսկը[37]։ Չկան նաև ապացույցներ աղի օգտագործման սահմանափակման օգտակարության մասին[38]։
Հակաօքսիդանտների (վիտամին C, E, D)կիրառումը ևս չի կանխում ՊԷ-ի զարգացումը[39][40], հետևաբար դրանց կիրառումը խորհուրդ չի տրվում ՊԷ-ի ռիսկի նվազեցման համար[40]։
Առնվազն 1 գրամ/օր կալցիումի ընդունումը խորհուրդ է տրվում, քանի որ այն նվազեցնում է բարձր ռիսկի խմբում գտնվող կանանց մոտ ՊԷ-ի զարգացման հավանականությունը, հատկապես, երբ սննդի միջոցով ստացվող կալցիումի քանակն անբավարար է[40][41]։ Սելենի ցածր քանակը ասոցացվում է ՊԷ-ի ռիսկի մեծացման հետ[42]։
Ասպիրին
Ասպիրինի ընդունումը 1-5%-ով նվազեցնում է ՊԷ-ի հավանականությունը և 1-5%-ով նվազեցնում է վաղաժամ ծննդաբերության հավանականությունը բարձր ռիսկի խմբում գտնվողների մոտ[9][43]։ Առողջապահության համաշխարհային կազմակերպությունը խորհուրդ է տալիս օգտագործել ասպիրին՝ բարձր ռիսկի խմբում գտնվող կանանց մոտ ՊԷ-ի զարգացման ռիսկը նվազեցնելու համար և նշվում է, որ ասպիրինի ընդունումը պետք է սկսել նախքան հղիության 20-րդ շաբաթը[40]։ ԱՄՆ-ի կանխարգելիչ ծառայությունը (United States Preventive Services Task Force) խորհուրդ է տալիս բարձր ռիսկի կանանց դեպքում ասպիրինի ընդունումը սկսել հղիության 12-րդ շաբաթից[44]։ Դրական ազդեցությունը նվազում է, եթե ընդունումը սկսվում է 16-րդ շաբաթից[45]։
Ֆիզիկական ակտիվություն
Չկան հավաստի տվյալներ, որոնք կպնդեին, որ որոշակի ֆիզիկական ակտիվությունը[46] կամ անկողնային ռեժիմը[47] կարող են կանխարգելել ՊԷ-ի զարգացումը։
Ծխելը դադարեցնելը
Ցածր-ռիսկային հղիությունների դեպքում ծխելը համաճարակաբանական տեսակետից նվազեցնում է ՊԷ-ի զարգացման ռիսկը։ Բարձր-ռիսկային հղիությունների դեպքում (նրանց մոտ, ովքեր ունեն նախագեստացիոն դիաբետ, քրոնիկ զարկերակային գերճնշում, պրեէկլամպսիայի պատմություն նախորդ հղիությունների ժամանակ, բազմապտուղ հղիություն) ծխելը չունի էական պաշտպանական նշանակություն։ Այս հակասության պատճառը լիովին բացահայտված չէ. հետազոտությունները պնդում են, որ առկա հիվանդությունը պրեէկլամպսիայիի ռիսկը բարձրացնում են այնքան շատ, որ գերազանցում են ծխախոտի պաշտպանիչ ազդեցությունը[48]։ Այնուամենայնիվ ծխելու վնասկար ազդեցությունները թե՛ հղիության ընթացքում, թե՛ ընդհանուր առողջության համար այնքան մեծ են, որ գերազանցում են դրա՝ պրեէկլամպսիայի ռիսկը նվազեցնող դրական էֆեկտին[7]։ Խորհուրդ է տրվում չծխել և՛ նախքան հղիությունը, և՛ հղիության ընթացքում ու դրանից հետո[49]։
Բուժում
ՊԷ-ի վերջնական բուժումը երեխայի և ընկերքի ծնունդն է։ Ծննդալուծման ժամանակն ընտրվում է բալանսավորելով պտղի դրական ելքի հավանականությունն ու մոր ռիսկերը[7]։ Հիվանդության ծանրությունն ու պտղի հասունությունը գլխավոր որոշիչ գործոններն են[50]։ Դրանք կախված են կոնկրետ դեպքից և հղիի վարումը կարող է փոխվել կախված իրավիճակից, գտնվելու վայրից և հաստատությունից։ Բուժումը կարող է փոփոխվել պահպանողական եղանակից մինչև շտապ ծննդալուծում՝ ծննդաբերության հարուցման կամ կեսարյան հատման եղանակով, զուգակցելով դեղորայքի կիրառման հետ[51]։
Արյան ճնշում
Ըստ առողջապահության համաշխարհային կազմակերպության (ԱՀԿ) հղիության ընթացքում ծանր զարկերակային գերճնշում ունեցող կանայք պետք է ստանան հակաճնշումային դեղորայք[5]։ Ծանր գերճնշում է համարվում սիստոլիկ ԶՃ ≥160մմսս, իսկ դիաստոլիկը՝ ≥110մմսս[4]։ Ապացուցողական բժշկությունը նաապատվություն չի տալիս այս կամ այն կոնկրետ հակագերճնշումային դեղին[7]։ Դեղորայքի ընտրությունը կայացվում է բժշկի կենսափորձի, դեղի արժեքի և հասանելիության հիման վրա[5]։ ՊԷ-ի և դրա բարդությունների կանխարգելման համար խորհուրդ չի տրվում կիրառել միզամուղներ[5]։ Լաբետալոլը, Հիդրալազինը և Նիֆեդիպինը ամենատարածված դեղերն են, որոնք կիրառվում են հղիների զարկերակային գերճնշման բուժման համար[10]։ ԱՓՖ-արգելակիչները և անգիոտենզինային ընկալիչների պաշարիչները հակացուցված են, քանի որ դրանք ազդում են պտղի զարգացման վրա[32]։
Հղիության ընթացքում ծանր գերճնշման բուժման նպատակըսիրտանոթային, երիկամային և ուղեղային բարդությունների կանխարգելումն է[4]։ Նպատակն է ճնշումը հասցնել 140-160 մմսս սիստոլիկը, և 90-105մմսս՝ դիաստոլիկը[52]։
Էկլամպսիայի կանխարգելում
Ծանր ՊԷ-ի դեպքում մագնեզիումի սուլֆատի կիրառումը և՛ ծննդաբերության ընթացքում, և՛ դրանից հետո խորհուրդ է տրվում էկլամպսիան կանխարգելելու համար[5][7]։ Բացի այդ էկլամպսիայի զարգացման դեպքում խորհուրդ է տրվում բուժման նպատակով օգտագործել հենց մագնեզիումի սուլֆատ, ոչ թե այլ հակացնցումայիններ[5]։ Մագնեզիումի սուլֆատն ազդում է NMDA ընկալիչների վրա[32]։
Համաճարակաբանություն
Պրեէկլամպսիա առաջանում է բոլոր հղիությունների 2-8% դեպքերում[1][3][53]։ Դրա հաճախականությունն աճել է ԱՄՆ-ում սկսած 1990-ականներից, ինչը հավանաբար կապված է այնպիսի նախատրամադրող գործոնների հաճախականության աճի հետ, ինչպիսիք են քրոնիկ զարկերակային գերճնշումը, շաքարային դիաբետը և ճարպակալումը[7]։
Պրեէկլամպսիան պտղի և մայրական մահացության հիմնական պատճառներից մեկն է ողջ աշխարհում[1]։ Մայրական մահացության դեպքերի 1/10-րդ մասը Աֆրիկայում և Ասիայում և 1/4-րդ մասը Լատինական Ամերիկայում կապված են հղիության գերճնշումային խանգարումների հետ, որոնց մեջ մտնում է նաև պրեէկլամպսիան[5]։
Պրեէկլամպսիան առավել տարածված է առաջնածինների մոտ[54]։ Նախկինում պրեէկլամպսիա ունեցած կանայք հետագա հղիությունների ժամանակ պրեէկլամպսիայի զարգացման առավել մեծ հավանականություն ունեն[10]։ Պրեէկլամպսիան առավել տարածված է նաև այն կանանց մոտ, ովքեր ունեն նախատրամադրող պաթոլոգիաներ՝ զարկերակային գերճնշում, ճարպակալում, շաքարային դիաբետ, այնպիսի աուտոիմուն հիվանդություններ, ինչպիսիք են համակարգային կարմիր գայլախտը, տարբեր ժառանգական հեմոֆիլիաներ, երիկամային հիվանդություն, բազմապտուղ հղիություն և մոր մեծ տարիք[10]։ Աշխարհագրական բարձր դիրքերում ապրող կանայք ևս ռիսկի խմբում են[55][56]։ Պրեէկլամպսիան առավել տարածված է որոշ էթնիկ խմբերում (աֆրոամերիկացիներ, Սահարայից հարավ ընկած շրջանների աֆրիկացիներ, լատինամերիկացիներ, ֆիլիպինցիներ և այլն)[7][57]։ Հետագա հղիությունների ժամանակ հոր փոփոխությունը ևս համարվում է պրեէկլամպսիայի ռիսկը մեծացնող գործոն[58]։
Էկլամպսիան պրեէկլամպսիայի լուրջ բարդություն է։ Այն ախտահարում է 0.56 կնոջ (1.000 կնոջ հաշվարկով)՝ զարգացած երկրներում և 10-30 անգամ ավելի հաճախ է հանդիպում զարգացող և թերզարգացած երկրներում[10]։
Բարդություններ
ՊԷ-ի բարդությունները կարող են ազդել և՛ մոր, և՛ պտղի վրա։ ՊԷ-ն կարող է բարդանալ էկլամպսիայով, HELLP համախտանիշի զարգացմամբ, հեմոռագիկ կամ իշեմիկ կաթվածով, լյարդի վնասումով և դիսֆունկցիայով, սուր երիկամային վնասմամբ և սուր շնչառական դիսթրես համախտանիշի (ARDS) առաջացմամբ[10][14]։
ՊԷ-ն նաև կապված է կեսարյան հատման, վաղաժամ ծննդաբերության և ընկերքի շերտազատման հաճախականության մեծացման հետ։ Ավելին, որոշ անհատների մոտ զարկերակային ճնշումը կարող է բարձրանալ ծննդաբերությունից հետո առաջին շաբաթվա ընթացքում՝ կապված շրջանառվող հեղուկի բաշխման և մոբիլիզացիայի խանգարման հետ[14]։ Պտղի բարդություններն են աճի դանդաղումը և պտղի կամ նորածնի պահը[14]։
Երկարատև հեռանկարում ՊԷ ունեցած կինը գտնվում է հետագա հղիությունների ժամանակ ՊԷ-ի զարգացման բարձր ռիսկի խմբում։
Էկլամպսիա
Էկլամպսիան ՊԷ ունեցող կնոջ մոտ ցնցումների ի հայտ գալն է, եթե այդ ցնցումները կապված չեն որևէ այլ պատճառի հետ։ Դա նշան է, որ հիվանդությունն ընթանում է ծանր և մեծ է պտղի ու մոր մահվան հավանականությունը[5]։ Էկլամպսիայի մասին հուշող նշաններն են ՊԷ ունեցող կնոջ մոտ գլխացավի, տեսողության խանգարումների, որովայնի աջ վերին կվադրանտում կամ էպիգաստրաշ շրջանում ցավերի ի հայտ գալը։ Ամենահաստատուն նշանը գլխացավն է[7][59]։ Ծանր ՊԷ-ի դեպքում մագնեզիումի սուլֆատը կիրառվում է ցնցումների կանխարգելման համար։
HELLP համախտանիշ
HELLP համախտանիշը սահմանվում է որպես հեմոլիզ (միկրոանոթային), լյարդային ֆերմենտների բարձրացում (լյարդի դիսֆունկցիա) և թրոմբոցիտների ցածր քանակ (թրոմբոցիտոպենիա)։ Այն հանդիպում է ծանր պրեէկլամպսիա և էկլամպսիա ունեցող կանանց 10-20%-ի մոտ[7] և կապված է մայրական և պտղի մահացության բարձր ռիսկի հետ։ 50% դեպքերում HELLP համախտանիշը զարգանում է նախքան ծննդաբերությունը, 20% դեպքերում՝ հղիության ուշ շրջաններում և 30% դեպքերում՝ ծննդաբերության ընթացքում կամ դրանից հետո[10]։
Երկարաժամկետ բարդություններ
Մեծանում է սիրտանոթային հիվանդությունների, ներառյալ զարկերակային գերճնշման և սրտի իշեմիկ հիվանդության, ինչպես նաև երիկամային հիվանդությունների ռիսկը[14]։ Այլ ռիսկերից են գլխուղեղի կաթվածը և երակային թրոմբոէմբոլիան[60][61]։ Պրեէկլամպսիան չի մեծացնում քաղցկեղի հավանականությունը[60]
Պտղի արյունամատակարարման նվազումը պրեէկլամպտիկ հղիության ընթացքում հանգեցնում է պտղի ներարգանդային աճի և զարգացման դանդաղեցմանը[62]։ Համաձայն մի շարք տեսությունների, պտղի թերսունուցումը կապված է հասուն տարիքում սրտի պսակաձև զարկերակների հիվանդության մեծացած ռիսկի հետ, որն առաջանում է անհամաչափ աճի հետևանքով[63]։
Քանի որ պրեէկլամպսիայի ժամանակ առաջանում է անհամապատասխանություն արյունամատակարարման և պտղի էներգետիկ պահանջների միջև, կարող է առաջանալ պտղի ներարգանդային աճի դանդաղում։ Այդպիսի նորածինները հակված են նյարդային համակարգի թերզարգացվածության և հասուն տարիքում տարբեր հիվանդություններով տառապելու (համաձայն Բարկերի տեսության)։ Պտղի ներարգանդային աճի զարգացման հետ ասոցացվող հասուն տարիքի հիվանդություններից են պսակաձև զարկերակների հիվանդությունները, 2-րդ տիպի շաքարային դիաբետը, քաղցկեղը, օստեոպորոզը և տարբեր հոգեբուժական խանգարումները[64]։
Պրեէկլամպսիայի և ընկերքի զարգացման խանգարումների ռիսկը փոխանցվում է սերունդներին։ Այն պտուղները, որոնք ծնվել են փոքր գեստացիոն տարիքով ծնված մայերերից, պրեէկլամպսիայի զարգացման 50%-ով առավել մեծ հավանականություն ունեն։ Այն պտուղները, որոնց 2 ծնողներն էլ վաղաժամ են ծնվել, պրեէկլամպսիայի զարգացման եռակի մեծ ռիսկ ունեն[65]։
Պատմություն
«Էկլամպսիա» բառը հին հունարենից թարգմանաբար նշանակում է «շողալ»[12]։ Այս խնդիրն առաջինը նկարագրել է Հիպոկրատը՝ ՔԱ 5-րդ դարում[12]։
ՊԷ-ն նախկինում անվանում էին հղիության տոքսեմիա։ Տերմին. որն առաջացել է սխալ կարծիքից, թե ՊԷ-ն առաջանում է թույներից[66]։
Հետազոտություններ
Որոշ հետազոտություններ ցույց են տվել կնոջ իմունային տոլերանտության կարևորությունը երեխայի հոր նկատմամբ, քանի որ երեխան կրում է հայրական գեների կեսը։ Կան փորձարարական հիմքեր, ենթադրելու համար, որ հեշտոցային կամ օրալ սեռական հարաբերությունների միջոցով շարունակական շփումը այն սպերմայի հետ, որն առաջացրել է հղիությունը, նվազեցնում է պրեէկլամպսիայի ռիսկը[67]։ Ավելի վաղ արված հետազոտությունը պնդում է. «Չնայած պրեէկլամպսիան համարվում է առաջին հղիությունների հիվանդություն, բազմակի հղիությունների պաշտպանիչ ազդեցությունը վերանում է զուգընկերոջ փոփոխության դեպքում»[68]։ Հետազոտությունները ցույց են տալիս նաև, որ չնայած բազմաթիվ զուգընկերներ ունեցող կանանց խստորեն խորհուրդ է տրվում օգտագործել պահպանակներ սեռական ճանապարհով փոխանցվող հիվանություններից խուսափելու համար, հղիություն առաջացրած սպերմայի հետ որոշակի ժամանակ տևող շփումն ունի պաշտպանիչ ազդեցություն ընդդեմ պրեէկլամպսիայի[68]։
Մի շարք այլ հետազոտություններ ուսումնասիրում են պրեէկլամպսիայի նվազած հաճախականությունը այն կանանց մոտ, ովքեր իրենց զուգընկերներից ստացել են արյան փոխներարկում, երկար ժամանակ զուգընկերոջ հետ ունեցել են առանց պատնեշային հակաբեղմնավորման սեռական հարաբերություններ և կանոնավոր կերպով զբաղվել են օրալ սեքսով[69]։
Հասկանալով երեխայի հոր գեների հանդեպ կնոջ իմունային տոլերանտության կարևորությունը, որոշ դանիացի գիտնականներ որոշեցին մի քայլ առաջ անցնել իրենց հետազոտություններում։ Հիմնվելով այն փաստի վրա, որ մարդու իմունային համակարգը ավելի տոլերանտ է այն նյութերի հանդեպ, որոնք օրգանիզմ են մտնում բերանով, դանիացի գիտնականներն իրականացրին հետազոտությունների շարք, որոնք անակնկալ կերպով ցույց տվեցին լուրջ կապ օրալ սեռական հարաբերությունների և պրեէկլամպսիայի հաճախականության նվազման միջև[69][70]։ Ադելաիդայի համալսարանի թիմը բացահայտել է, որ այն տղամարդիկ, որոնց առաջացրած հղիություններն ավարտվել են վիժումներով կամ պրեէկլամպսիայով, ունեն կրիտիկական իմունային կարգավորիչների ցածր մակարդակ (օրինակ՝ TGF-բետա)։ Այդ տղամարդիկ, որոնց կոչել են «վտանգավոր տղամարդիկ», ունեն վիժումով կամ պրեէկլամպսիայով ավարտվող հղիություններ առաջացելու մի քանի անգամ բարձր ռիսկ[67]։ Այդ տղամարդկանց մոտ անբավարար են նաև այն գործոնները, որոնք անհրաժեշտ են կնոջ մոտ իմունային տոլերանտություն առաջացնելու համար[71]։
Քանի որ իմունային անտոլերանտականությունն ընդունվել է որպես պրեէկլամպսիայի պատաճառ, այն կանանց դեպքում, ովքեր ունեն կրկնվող պրեէկլամպսիա, վիժումներ, արհեստական բեղմնավորման անհաջող փորձեր, տեսականորեն կարելի է կիրառել կարևոր իմունային գործոններ, ինչպիսիք են TGF-բետան, զուգակցելով հոր օտար սպիտակուցների հետ։ Հնարավոր է դա անել օրալ եղանակով, որպես ենթալեզվային սփրեյ կամ հեշտոցային գելի տեսքով, որով պետք է պատել հեշտոցի պատերը նախքան սեռական հարաբերությունը[67]։
Congo Red Dot Paper Test-ը ուսումնասիրվում է, որպես պրեէկլամպսիայի տարբերակիչ հետազոտություն[72]։
Ծանոթագրություններ
Արտաքին հղումներ
- Պրեէկլամպսիա հոդվածը Curlie-ում (ըստ DMOZ-ի)
- MedlinePlus entry on high blood pressure in pregnancy
- Mayo Clinic – fact sheet on pre-eclampsia