Կաթված
Կաթված, ուղեղի արյան շրջանառության սուր խանգարում, որն արտահայտվում է հանկարծակի (մի քանի րոպե, ժամ տևող) տեղային և/կամ ընդհանուր գանգուղեղային նյարդաախտահարությամբ, որը կարող է տևել 24 և ավելի ժամ, կամ կարճ ժամանակահատվածում հիվանդին բերել մահվան՝ ուղեղային խանգարման պաթոլոգիայի հետևանքով (երբ գլխուղեղի նյարդային բջիջները մահանում են)[1]։ Կաթվածների թվին են դասվում ուղեղի կաթվածը, ուղեղի արյան զեղումը, գանգուղեղային վնասվածքի պատճառով ուղեղի արյան զեղումը։ Գոյություն ունի կաթվածի 2 հիմնական տեսակ. իշեմիկ` արյան հոսքի պակասեցման հետևանքով և հեմոռագիկ` ներուղեղային արյունազեղման հետևանքով[1]։ Դրանք բերում են գլխուղեղի մի մասում ոչ նորմալ աշխատանքին[1]։ Կաթվածի ախտանշանները տարբեր են և կախված են, թե գլխուղեղի որ հատվածն է ախտահարված։ Դրանք կարող են ընդգրկել մարմնի մի կեսում շարժումների և զգացողությունների սահմանափակումը, ընկալման և խոսելու անհնարինությունը, գլխապտույտը, տեսադաշտի մի կեսի սահմանափակումը և այլն[2][3]։ Այս նշանները հաճախ ի հայտ են գալիս անմիջապես կաթվածի սկսելուց հետո[3]։ Եթե ախտանշանները տևում են մեկ կամ երկու ժամից պակաս, ապա խոսքը գլխուղեղի արյան շրջանառության անցողիկ խանգարման կամ փոքր ինսուլտի մասին է (անցողիկ իշեմիկ գրոհ - ԱԻԳ)[3]։ Հեմոռագիր կաթվածը կարող է նաև արտահայտվել տարբեր ուժգնության գլխացավերով[3]։ Կաթվածի ախտանշանները կարող են լինել մնայուն[1]։ Երկարատև ընթացքի դեպքում կաթվածը կարող է բարդանալ` ուղեկցվելով թոքաբորբով կամ միզարձակման կառավարման անհնարինությամբ[3]։
| Կաթված | |
|---|---|
 | |
| Տեսակ | մահվան պատճառ և ախտանիշ կամ նշան |
| Բուժաքննություն | ROSIER scale? և Orpington Prognostic Scale? |
| Բժշկական մասնագիտություն | նյարդաբանություն և Նյարդավիրաբուժություն |
Կաթվածի գլխավոր ռիսկի գործոնն է հանդիսանում բարձր զարկերակային ճնշումը[4]։ Այլ ռիսկեր են հանդիսանում նաև ծխելը, ճարպակալումը, արյան մեջ խոլեսթերինի բարձր մակարդակը, շաքարային դիաբետը, նախկինում ունեցած գլխուղեղի արյան շրջանառության անցողիկ գրոհները, նախասրտերի շողացումը և այլն[2][4]։ Իշեմիկ կաթվածի հիմնական պատճառը արյան հոսքի արգելակումն է, չնայած կան նաև պակաս տարածված այլ պատճառներ[5][6][7]։ Հեմոռագիկ կաթվածի պատճառը արյունահոսությունն է անմիջապես ուղեղի հյուսվածքի կամ ուղեղի և թաղանթների միջև[5][8]։ Արյունահոսություն կարող է առաջանալ գլխուղեղը սնուցող անոթների անևրիզմաների (պարկանման լայնացում) պատռման դեպքում[5]։ Ախտորոշումը դրվում է կլինիկական և նյարդաբանական հետազոտության, ինչպես նաև նեյովիզուալիզացիոն հետազոտությունների (ՀՏ, ՄՌՏ) հիման վրա[9]։ Այլ հետազոտություններն անհրաժեշտ են առկա ռիսկերը գնահատելու և այլ հիվանդություններ բացառելու նպատակով[9]։ Արյան մեջ գլուկոզի մակարդակի իջեցումը կարող է բերել նմանատիպ ախտանիշների[9]։
Կանխարգելումը ներառում է պայքար ռիսկի գործոնների դեմ՝ օրինակ ասպիրինի, ստատինների օգտագործումը, վիրահատական եղանակով առկա անոթային խնդիրների վերացումը (նեղացում, անևրիզմա), պայքար նախասրտերի շողացաման դեմ և հակամակարդիչների օգտագործում[2]։ Կաթվածը կամ ԱԻԳ-ը հաճախ պահանջում են անհապաղ բուժօգնություն[1]։ Իշեմիկ կաթվածը հաճախ հայտնաբերվում է հիվանդության սկզբից մի քանի ժամ հետո և բուժվում է դեղորայքային և վիրահատական ճանապարհով՝ մակարդուկի քայքայման կամ հեռացման ճանապարհով[2]։ Ասպիրինի օգտագործումը այս պարագայում պարտադիր է, քանի որ այն օգնում է կանխարգելել կաթվածի օջախի մեծացումը[2]։ Որոշ դեպքերում հեմոռագիկ կաթվածը նպատակահարմար է բուժել վիրաբուժական ճանապարհով[2]։ Բուժման մեջ մտնում է նաև վերականգնողական բուժումը, որի նպատակն է վերականգնել կաթվածի հետևանքով կորցրած ֆունկցիաները։ Այն առավել արդյունավետ է անցկացնել հատուկ վերականգնողական կենտրոններում, որոնք մասնագիտացված են հետկաթվածային խնդիրների վրա։ Ցավոք, նման կենտրոնները ոչ մեծ տարածում ունեն և ոչ միշտ են հասանելի[2]։
2013 թվականին աշխարհում մոտ 6.9 մլն. մարդ ունեցել է իշեմիկ և 3.4 մլն. մարդ՝ հեմոռագիկ կաթված[10]։ 2015 թվականի տվյալներով մոտ 42.4 մլն. մարդ նախկինում ունեցել է կաթված և դեռևս կենդանի է[11]։ 1990-2010 թվականներին տարեկան կաթվածների դեպքերն ընդհանուր առմամբ աճել են 10%-ով[12]։ 2015 թվականի տվյալներով, կաթվածը երկրորդ մահացու հիվանդությունն էր սրտի արյան շրջանառության հիվանդություններից հետո, և կազմել է 6.3 մլն. մահվան դեպք (ընդհանուր մահվան դեպքերի 11%-ը)[13]։ Մոտ 3 մլն. դեպք եղել է իշեմիկ ինսուլտի և 3.3 մլն. դեպք՝ հեմոռագիկ ինսուլտի հետևանքով[13]։ Կաթված ունեցած մարդկանց մոտ կեսը ապրում է մեկ տարուց պակաս[2]։ Ընդհանուր առմամբ, ինսուլտների մոտ երկու երրորդը լինում է 65-ն անց հասակում[12]։
Դասակարգում

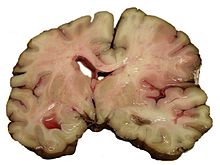
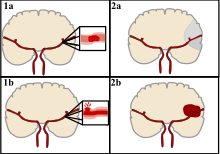
Կաթվածը դասակարգվում է երկու հիմնական խմբերի՝ իշեմիկ և հեմոռագիկ[14]։ Իշեմիկ ինսուլտի պատճառը արյան մատակարարման անհնարինությունն է (անկախ պատճառից), իսկ հեմոռագիկը առաջանում է ներուղեղային արյունազեղման հետևանքով։ Կաթվածի դեպքերի մոտ 87%-ը իշեմիկ է, մնացածը` հեմոռագիկ։ Արյունազեղում կարող է առաջանալ իշեմիկ ինսուլտի ժամանակ վնասված հատվածի շրջակայքում։ Այս իրավիճակը հայտնի է որպես հեմոռագիկ փոխակերպում (hemorrhagic transformation)։ Հայտնի չէ, թե հեմոռագիկ կաթվածների քանի տոկոսն են սկսվում որպես իշեմիկ ինսուլտ[2]։
Սահմանում
1970-ականներին Առողջապահության համաշխարհային կազմակերպությունը (ԱՀԿ) կաթվածը սահմանեց որպես «գլխուղեղի արյան շրջանառության խանգարմամբ պայմանավորված նյարդաբանական դեֆիցիտ, որը տևում է 24 ժամից ավելի կամ ընդհատվում է մահվամբ՝ 24 ժամվա ընթացքում»[15], չնայած որ «կաթված» տերմինը մոտ մեկ դար ավելի հին էր։ Այս սահմանումը ենթադրում էր, որ հյուսվածքների վնասումը կարող է վերականգնվել ժամանակի ընթացքում, և 24 ժամը ընտրվել էր պատահականության սկզբունքով։ Այդ 24-ժամյա սահմանափակումը թույլ էր տալիս տարբերակել կաթվածը ԱԻԳ-ից, որը դրսևորվում էր նույն ախտանիշներով, բայց պետք է անցներ 24 ժամվա ընթացքում[2]։ Ներկայիս բուժման մեխանիզմները, որոնք հնարավորություն են տալիս շուտ սկսելու դեպքում խիստ կրճատել հիվանդության ընթացքը և ծանրության աստիճանը, առաջ բերեցին նոր տերմինաբանություն՝ գլխուղեղի գրոհ, ԳուԱՇՍԽ, որոնք ցույց են տալիս իրավիճակի հրատապությունը և շտապ բուժ. օգնության դիմելու անհրաժեշտությունը[16]։ Ներկայումս ընդունված են ոսկե ժամ և ոսկե պատուհան հասկացությունները, որոնք համապատասխանաբար համընկնում են աշտանիշները սկսելուց հետո առաջին 60 րոպեն և 4,5 ժամը, որոնց ընթացքում կաթվածի բոլոր հետևանքները դարձելի են և համարյա ամբողջովին վերականգնվում են[17][18]։
Իշեմիկ ինսուլտ
Իշեմիկ ինսուլտի ժամանակ գլխուղեղի մի մասում իջնում է արյան հոսքի մակարդակը, ինչը բերում է թթվածնաքաղցի, բջիջների մահվան և տվյալ հատվածի ֆունկցիայի լրիվ կամ մասնակի կորստի։ Հայտնի են իշեմիայի առաջացման 4 հիմնական մեխանիզմներ.
- Թրոմբոզ (զարկերակի խցանում մակարդուկով)
- Էմբոլիա (զարկերակի խցանում մեկ այլ տեղից արյան հունով եկած խցանով)[2]
- Համակարգային հիպոպերֆուզիա (ընդհանուր օրգանիզմի արյունամատակակարման թուլացում, օրինակ՝ շոկի ժամանակ)[19]
- Գլխուղեղի երակային սինուսների թրոմբոզ[20]։
Առանց հստակ հայտնաբերված պատճառի կաթվածն անվանում են կրիպտոգեն կամ անհայտ ծագման։ Իշեմիկ ինսուլտների մոտ 30-40%-ը անհայտ ծագման է[2][21]։ Կան իշեմիկ կաթվածի դասակարգման տարբեր համակարգեր։ The Oxford Community Stroke Project (OCSP)-ի դասակարգումը, որ հայտնի է նաև որպես Բամֆորդի կամ Օքսֆորդյան դասակարգում, հիմնված է առավելապես առաջին ախտանիշների վրա և առանձնացնում է ինֆարկտի հետևյալ տեսակները.
- առաջային շրջանառության ամբողջական ինֆարկտ
- առաջային շրջանառության մասնակի ինֆարկտ
- օջախային ինֆարկտ
- հետին շրջանառության ինֆարկտ։
Այս չորս հասկացությունները կանխագուշակում են կաթվածի ընթացքի ծանրությունը, գլխուղեղի այն հատվածը, որտեղ տեղակայված է օջախը, հիմքում ընկած պատճառները, կանխատեսումն ու հնարավոր ելքը[22][23]։
TOAST դասակարգումը հիմնված է կլինիկական նշանների և մի շարք հետազոտությունների վրա։ Այն տարբերակում է կաթվածներն ըստ հետևյալ առաջացման մեխանիզմի[24].
- գլխուղեղի որևէ մեծ (մագիստրալ) զարկերակի թրոմբոզ կամ էմբոլիա աթերոսկլերոզով
- Էմբոլիա (խցանում) սրտում առաջացած էմբոլներով
- որևէ մանր զարկերակի ամբողջական փակում
- հայտնաբերված այլ պատճառներով
- անհայտ պատճառով (երկու հավանական պատճառ, չկա հայտնաբերված պատճառ, անբավարար հետազոտված)։
Հոգեխթանիչ նյութեր՝ կոկաին, ամֆիտամին օգտագործողները իշեմիկ ինսուլտի առաջացման բարձր ռիսկի խմբում են գտնվում[25]։
Հեմոռագիկ ինսուլտ
Առանձնացվում է հեմոռագիկ ինսուլտի երկու հիմնական տարբերակ[26][27].
- Ներուղեղային արյունազեղում, որի ժամանակ տեղի է ունենում արյունահոսություն հենց գլխուղեղի մեջ (ներուղեղային զարկերակը վնասվում է, և շրջակա հյուսվածքները ողողվում են արյունով)։ Ներուղեղային արյունազեղումն իր հերթին լինում է ներհյուսվածքային (գլխուղեղի հյուսվածքի մեջ) և ներփորոքային (գլխուղեղի փորոքների մեջ)։
- Ենթաոստայնային արյունազեղում, որի ժամանակ արյունահոսությունը լինում է գլխուղեղի երկու թաղանթների՝ փափուկ փաղանթի և ոստայնենու միջև։
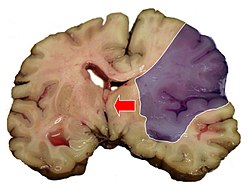
Վերոնշյալ երկու տեսակները հանդիսանում են նաև ներգանգային արյունահոսությունների տեսակներ, որոնք իրենցից ներկայացնում են արյունահոսություն գանգի խոռոչում։
Ներգանգային արյունահոսությունների մյուս երկու տեսակները՝ էպիդուրալ (վերկարծրենային) հեմատոման (արյան կուտակումը էպիդուրալ տարածությունում (գանգոսկրի և գլխուղեղի կարծր թաղանթի միջև եղած տարածություն)) և սուբդուրալ (ենթակարծրենային) հեմատոմա (արյան կուտակումը սուբդուրալ տարածությունում (գլխուղեղի կարծր թաղանթի և ոստայնենու միջև եղած տարածություն)) չեն պատկանում հեմոռագիկ կաթվածների դասին[28]։
Հեմոռագիկ կաթվածի պատճառ կարող են հանդիսանալ գլխուղեղի արյունատար անոթների առկա խնդիրները, ինչպիսիք են գանգուղեղային ամիլոիդային անգիոպաթիաները, արտերիովենոզ ամլֆորմացիաները, անևրիզմաները և այլն[29]։
Նշաններ և ախտանիշներ
Կաթվածի ախտանիշները հիմնականում հայտնվում են հանկարծակի՝ մի քանի վայրկյանից մի քանի րոպեի ընթացքում, և սովորաբար այլևս չեն զարգանում։ Ախտանիշները կախված են ախտահարված շրջանի տեղակայումից։ Որքան մեծ է ախտահարման տարածքը, այնքան ավելի շատ քանակությամբ ֆունկցիաներ կարող են կորչել։ Կաթվածի որոշ տեսակներ կարող են առաջացնել նաև լրացուցիչ ախտանիշներ։ Օրինակ` ներգանգային արյունազեղումների ժամանակ վնասված հատվածը կարող է սեղմել մոտակա ստրուկտուրաներին և առաջացնել դրանց վնասում։ Գլխուղեղի կաթվածը դեպքերի մեծամասնության դեպքում ասոցացված չէ գլխացավի հետ, սակայն ենթաոստայանյին երբեմն էլ ներուղեղային այունազեղումների ժամանակ կարող է լինել գլխացավ, որը բնորոշվում է որպես կայծակնային, պայթյունային[30]։
Վաղ ճանաչում
Առաջարկված են կաթվածի ճանաչման տարբեր համակարգեր։ Տարբեր նշաններ տարբեր աստիճանի ճշգրտությամբ կարող են կանխորոշել կաթվածի առկայությունը կամ բացակայությունը։ Հանկարծակի առաջացած դեմքի ծռվածությունը, ձեռքի թուլությունը (երբ բարձրացնում ես տուժածի երկու ձեռքերը ու բաց ես թողնում, մի ձեռքը ընկնում է) և ոչ նորմալ, դժվարացած, անհասկանալի խոսքը ինսուլտի առավել հաճախ հանդիպող նշաններն են։ Նշված ախտանիշներից գոնե մեկի առկայությունը խոսում է հավանական ինսուլտի մասին՝ իրավացիության գործակիցը=5,5 (կաթվածի առկայության հավանականության հարաբերությունը բացակայության հավանականությանը)։ Եվ ընդհակառակը՝ այս 3 ախտանիշների բացակայության դեպքում իրավացիության գործակիցը=0,39[31]: Չնայած այս նշանները բավարար չեն ճշգրիտ ախտորոշման համար, այնուամենայնիվ դրանք հեշտ ընկալելի են և անգնահատելի են արագ կողմնորոշման և ճիշտ ուղղորդելու տեսանկյունից։
Միջազգային մի շարք ասոցիացիաների և հայտնի կլինիկաների կողմից առաջարկվել է օգտագործել FAST մնեմոնիկը, որը կօգնի արագ կողմնորոշվել և ճիշտ գործել նման իրավիճակներում[32][33][34]։
Facial droop - դեմքի կախվածություն
Arm weakness - ձեռքի թուլություն
Speech difficulty - խոսելու դժվարություն
Time to call emergency - ժամանակն է կանչել շտապ օգնություն
Այս մեթոդի օգտագործումը խորհուրդ է տրվում մասնագիտացված ուղեցույցներում նույնպես[35]։
Հիվանդի` ժամանակին ուղեգրումը շտապ օգնության բաժանմունք հնարավորություն է տալիս վաղ ախտորոշել և սկսել բուժումը, ինչն էլ իր հերթին հնարավոր է դարձնում հիվանդի լրիվ ապաքինումը և հաշմանդամության առաջացման հավանականության իջեցումը։ Կարևոր է հիշել, որ կաթվածը ախտորոշվում է միայն շտապ օգնության բաժանմունքներում, բայց այն կարող է ճանաչել և օգնություն ցուցաբերել յուրաքանչյուր ոք[35][36]։
Ենթատեսակներ
Եթե վնասված հատվածն ընդգրկում է կենտրոնական նյարդային համակարգի (ԿՆՀ) այնպիսի կառուցվածքային տարրեր, ինչպիսիք են ողնուղեղ-թալամիկ ուղին, կեղև-ողնուղեղային ուղին, կամ հետին պարանիկ-միջային ժապավեն ուղին, կարող են առաջանալ հետևյալ ախտանիշները.
- հեմիպլեգիա (մարմնի մի կեսի թուլություն), դեմքի կախվածություն
- թմրածություն
- շոշափելիքի և վիբրացիոն զգացողության թուլացում
- սկզբնական մկանային ատոնիայի փոխարինում սպաստիկության (մկանային տոնուսի բարձրացում), ախտաբանական ռեֆլեքսներ[37]։
Մեծ մասամբ այս ախտանիշները միակողմանի են և կախված ԿՆՀ-ում վնասման մակարդակից, վնասված հատվածը և առաջացած ախտանիշները սովորաբար լինում են հակառակ կողմերում։ Այնուամենայնիվ, այս ուղիները անցնում են նաև ողնուղեղով, և այդ մակարդակում դրանց վնասումը նույնպես կարող է բերել նմանատիպ ախտանիշների։ Հետևաբար այս ախտանիշների առկայությունը միանշանակ չեն խոսում կաթվածի առկայության մասին։ Ի լրումն այս ամենի, եթե վնասված օջախը տեղակայված է ուղեղաբնում (երկարավուն ուղեղ, վարոլյան կամուրջ, միջին ուղեղ), որտեղ գտնվում են գանգուղեղային նյարդերի կորիզները, ապա ախտանիշների մեջ ընդգրկվում են նաև այդ նյարդերի վնասման ախտանիշներ։
- խանգարված հոտառություն, համի զգացողություն, լսողություն կամ տեսողություն (լրիվ կամ մասնակի կորուստ)
- վերին կոպի կախվածություն (պտոզ), ակնաշարժ մկանների թուլություն
- թուլացած ռեֆլեքսներ. փսխման, կլման, բբային ռեֆլեքսներ
- դեմքի զգացողության և մկանային տոնուսի լրիվ կամ մասնակի կորուստ
- հավասարակշռության խանգարումներ, նիստագմ
- շնչառության և սրտի ռիթմի խանգարումներ
- կրծոսկրա-անրակ-պտկաձևային մկանկի թուլություն, գլխի շրջման անհնարինություն
- լեզվի մկանների թուլություն (լեզուն դուրս հանելու և կողքից կողք թեքելու անհնարինություն)։
Եթե վնասման մեջ ներառված է գլխուղեղի կեղևը, ԿՆՀ ուղիները նույնպես կարող են լինել ախտահարված, բայց կունենանք նաև նման նշաններ.
- աֆազիա (խոսելու, բանավոր խոսքը հասկանալու, կարդալու, գրելու անհնարինություն կամ դժվարացում, Բրոկայի և Վերնիկեի խոսքի կենտրոնները սովորաբար ընդգրկված են լինում)
- դիսարթրիա (խոսքի շարժողական խանգարում)
- ապրաքսիա (կամային շարժումների խանգարում)
- տեսողական դաշտի սահմանափակում
- հոշողության խանգարումներ, ամնեզիա (քունքային բլթի ներառման դեպքում)
- ժխտման համախտանիշ (սեփական մարմնի և շրջապատի մի կեսի գոյության հերքում՝ գագաթային բլթի ընդգրկման դեպքում)
- մտածողության խանգարումներ, շփոթվածություն, սեռական հիպերակտիվություն (ճակատային բլթի ընդգրկման դեպքում)
- սեփական անձի ճանաչման անհնարինություն՝ անիզոգնոզիա։
Ուղեղիկի տարբեր հատվածների ընդգրկման դեպքում, կունենանք ատաքսիա, որը կարտահայտվի հետևյալ նշաններով.
- քայլվածքի փոփոխություն
- շարժումների համաձայնեցման փոփոխություն
- գլխապտույտ և հավասարակշռության խանգարում
Զուգակցված ախտանշաններ
Գիտակցության կորուստը, գլխացավը, փսխումը առավել հաճախ հանդիպում են հեմոռագիկ և ոչ իշեմիկի ժամանակ, քանի որ դրանք ներգանգային ճնշման բարձրացման նշաններն են, ինչը ներգանգային արյունահոսության հետևանք է։
Եթե ախտանիշները հիվանդության սկզբից կտրուկ արտահայտված են, ապա առավել հավանական է, որ գործ ունենք ենթաոստայնային արյունահոսության, ոչ թե զարկերակի խցանման հետ։
Պատճառներ
Թրոմբոտիկ կաթված
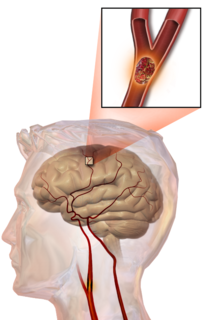
Թրոմբոտիկ կաթվածի ժամանակ թրոմբը (մակարդուկ)[38] սովորաբար առաջանում է աթերոսկլերոզային վահանիկի շուրջ։ Քանի որ անոթի խցանումը տեղի է ունենում աստիճանաբար, հետևաբար ախտանիշները նույնպես զարգանում են աստիճանաբար։ Հաճախ առաջացած թրոմբը չի փակում անոթը, այլ պոկվում և արյան հունով ընթանալով` խցանում է մեկ այլ անոթ և առաջացնում էմբոլիկ կաթված։ Ըստ ախտահարված անոթի տրամագծի` տարբերում ենք երկու տեսակ թրոմբոտիկ կաթված.
- Մեծ տրամագծով, մագիստրալ անոթների ախտահարում. սովորաբար ընդգրկում է ընդհանուր կամ ներքին քնային, ողնաշարային կամ Վիլիզյան օղի զարկերակները[39]։ Հիվանդությունները, որոնք կարող են պատճառ հանդիսանալ խոշոր զարկերակներում թրոմբի առաջացման ներառում են (հանդիպման հաճախության նվազման կարգով)՝ աթերոսկլերոզ, անոթասեղմում, տվյալ զարկերակների հիվանդություններ՝ արյունատար անոթների տարբեր բորբոքային հիվանդություններ (Տակայասուի աորտոարտերիտ, հսկա-բջջային արտերիտ, այլ վասկուլիտներ), ոչ բորբոքային անոթային հիվանդություններ՝ Մոյամոյայի հիվանդություն, ֆիբրոմկանային դիսպլազիա։
- Մանր անոթների ախտահարում. ընդգրկում է վերոնշյալ անոթների ավելի մանր ճյուղերը[40]։ Այս անոթները կարող են ախտահարվել լիլոհիալինոզի (արյան բարձր ճնշման և տարիքային փոփոխություններ պատճառով անոթի պատում ճարպի և հիալինի կուտակում), ֆիբրինոիդ դեգեներացիա (առաջանում է լակունար կաթված), միկրոաթերոմաներ (փոքր աթերոսկլերոտիկ վահանիկներ)[41]։
Մանգաղաձև բջջային անեմիան, որը կարող է բերել արյան կարմիր բջիջների կծիկանման կուտակումների, նույնպես կարող է կաթվածի պատճառ հանդիսանալ։ Այս հիվանդությամբ տառապող 20 տարեկանից բարձր մարդկանց մահացության համար երկու պատճառը կաթվածն է[42] So that the benefit of disufenton sodium is questionable.[43] Air pollution may also increase stroke risk.[44]։ Օդի աղտոտվածությունը պոլուտանտներով, նույպես կաթվածի պատճառ կարող է հանդիսանալ[45]։
Էմբոլիկ կաթված
Էմբոլիկ կաթվածը զարկերակի էմբոլիայի (խցանման) հետևանք է էմբոլով՝ զարկերակի հոսքով ազատ լողացող մասնիկ կամ բեկոր, որը կարող է ծագել մարմնի ցանկացած մասում։ Էմբոլը սովորաբար իրենից ներկայացնում է լողացող թրոմբ, սակայն կարող է լինել նաև ճարպ (կոտարված ոսկրի դեղին ոսկրածուծից), օդի պղպջակ, ուռուցքային բջիջներ կամ բակտերիաների կույտ (հիմնականում վարակային էնդոկարդիտի ժամանակ)[46]։
Քանի որ էմբոլը կարող է գալ ցանկացած տեղից, ապա տեղային բուժումը միայն ժամանակավոր բնույթ է կրում։ Հարկավոր է գտնել էմբոլի աղբյուրը և բուժել այն։ Քանի որ էմբոլը հանկարծակի է փակում անոթը, ապա ախտանիշները առաջանում են շատ կտրուկ։ Սակայն հնարավոր է էմբոլի մասնակի լուծում (քայքայում), ինչի պարագայում ախտանիշները կարող են փոփոխվել (էմբոլը փոքրանալուվ առաջ է լողում և նոր տեղամաս ախտահարում) կամ լրիվ անհետանալ։
Թրոմբային էմբոլները սովորաբար գալիս են սրտից (հատկապես նախասրտերի շողացման ժամանակ)։ Սակայն սրտում միջնախասրտային կամ միջփորոքային միջնապատի դեֆեկտի առկայության դեպքում գլխուղեղ կարող են հասնել նաև երակային համակարգում ծագած թրոմբները[46]։
Սրտի հետ կապված կաթվածի ռիսկերը կարելի է բաժանել բարձր և ցածր ռիսկային խմբերի[47].
- Բարձր ռիսկ. նախասրտերի շողացում, երկփեղկ և աորտալ փականների ռևմատիկ ախտահարում, սրտի արհեստական փականների առկայություն, սրտի խոռոչներում թրոմբի առկայություն, սինուսային հանգույցի թուլության համախտանիշ, նախասրտերի կայուն թրթռում, սրտամկանի թարմ ինֆարկտ, քրոնիկ սրտային անբավարարություն (արտամաղման ֆրակցիան < 28%), դիլատացիոն կարդիոմիոպաթիա, վարակային և ոչ վարակային էնդոկարդիտներ և այլն։
- Ցածր ռիսկ. երկփեղկ փականի օղի կրակալում (կալցիֆիկացիա), բաց օվալ անցք, միջնախասրտային միջնապատի անևրիզմա, ձախ փորոքի անևրիզմա առանց թրոմբի և այլն։
Ընդհանուր քնային զարերակի միակողմանի ամբողջական փակումով անձանց մոտ կաթվածի ռիսկը կազմում է տարեկան 1 տոկոս[48]։
Գլխուղեղի հիպոպերֆուզիա
Գլխուղեղի հիպոպերֆուզիան ուղեղի արյունամատակարարման ընդհանուր պակասեցումն է։ Առավել հաճախ դա տեղի է ունենում սիրտ-անոթային տարբեր խնդիրների ժամանակ՝ սրտային անբավարարություն, առիթմիաներ, սրտամկանի ինֆրակտ, թոքային զարկերակի թրոմբոէմբոլիա, սրտի և սրտապարկի միջև հեղուկի կամ արյան կուտակում և այլն։ Քանի որ տուժած է ընդհանուր արյունամատակարարումը, ապա գլխուղեղի բոլոր բաժինները կարող են ընդգրկվել պրոցեսի մեջ, հատկապես խոցելի գոտիները՝ հիմնական զարկերակների ծայրային ճյուղերի անոթավորման զոնաներում։ Նմանատիպ իրավիճակ կարող է ստեղծվել արյան մեջ թթվածնի հագեցվածության իջեցման ժամանակ։ Այս պարագայում արյունամատակարարումը կարող է խանգարված չլինել։
Երակային թրոմբոզ
Գլխուղեղի երակային սինուսների թրոմբոզը նույնպես կարող է բերել կաթվածի զարգացման, քանի որ մեծանում է երակային արյան տեղային կուտակումը, հետևաբար խանգարվում է թթվածնով հարուստ զարկերակային արյան ներհոսքը։ Այս դեպքում կաթվածն առավել հավանական լինում է հեմոռագիկ, ոչ թե իշեմիկ[20]։
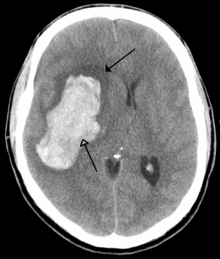
Ներուղեղային արյունազեղում
Սովորաբար լինում է մանր զարկերակների կամ զարկերակիկների արյունահոսության ժամանակ։ Առավել հաճախ պատճառներն են հանդիսանում զարկերակային գերճնշումը[49], ներգանգային անոթային մալֆորմացիաները (ներառյալ կավերնոզ անգիոմաները կամ զարկերակ-երակային մալֆորմացիաները), գլխուղեղի անոթներում ամիլոիդի կուտակումը կամ իշեմիկ ինսուլտի փոխակերպումը հեմոռագիկի[2]։ Այլ պատճառներ են հանդիսանում նաև մակարդելիության խանգարումները, թմրանյութերի օգտագործումը (կոկաին)։ Հեմատոման այնքան է մեծանում, մինչև շրջապատի աճող ճնշումը սեղմի ու փակի վնասված անոթը։ Արյունը կարող է հայտնվել նաև փորոքային համակարգում և գլխուղեղ-ողնուղեղային հեղուկում։ Յուրաքանչյուր երրորդ ներուղեղային արյունահոսությունը տեղի է ունենում դեպի փորոքային համակարգեր։ Ներուղեղային արյունահոսություններն ունեն շատ մեծ մահացություն՝ 44% 30 օրվա ընթացքում։ Շատ անգամ ավելի մեծ է, քան իշեմիկ ինսուլտների կամ ենթաոստայնային արյունահոսությունների (հեմոռագիկ կաթվածի տարատեսակ) ժամանակ[2]։
Այլ պատճառներ
Այլ պատճառները կարող են ընդգրկել նաև անոթային սպազմը։ Կոկաինի և այլ ակտիվատոր թմրանյութերի օգտագործումը նույնպես կաթվածի ռիսկ են հանդիսանում[50]։
Համր կաթված
Համր կաթվածը չի ուղեկցվում ոչ մի կլինիկական նշանով, և մարդը սովորաբար չի իմանում, որ ինքը կաթված է ունեցել։ Չնայած կաթվածի համր տարբերակը չի առաջացնում որևէ նշանակալի ախտանիշ, այն, միևնույնն է, վնասում է գլխուղեղը և հանդիսանում է ռիսկի գործոն ինչպես անցողիկ իշեմիկ գրոհների (ԱԻԳ), այնպես էլ «մեծ» կաթվածների համար և ընդհակառակը, նրանք, ովքեր ունեցել են «մեծ» կաթված, գտնվում են համր կաթվածի առաջացման ռիսկի խմբում[51]։ 1998 թվականին անցկացված լայնամասշտաբ հետազոտությունը ցույց տվեց, որ ԱՄՆ-ում ավելին քան 11 մլն. մարդ կյանքում ունեցել է կաթված։ Նրանցից 770,000-ն ունեցել են կլինիկական արտահայտություն, բայց բոլոր անհատների մոտ ՄՌՏ պատկերով նկատվել են նախկինում ունեցած կաթվածի նշաններ, ինչը խոսում է համր կաթվածի մասին։ Համր կաթվածն առաջացնում է այնպիսի ախտահարումներ, որոնք կարելի է հայտնաբերել միայն ՄՌՏ հետազոտությամբ։ Ըստ մոտավոր հաշվարկների, համր կաթվածները տեղի են ունենում մոտ 5 անգամ ավելի հաճախ, քան ախտանշանային կաթվածը[52][53]։ Համր կաթվածը հիմնականում բնորոշ է մեծահասակների տարիքում, սակայն կարող է հանդիպել նաև երիտասարդների և երեխաների մոտ նույնպես, հատկապես սուր սակավարյունություններից հետո[52][54]։
Ախտաֆիզիոլոգիա
Իշեմիկ
Իշեմիկ կաթվածը առաջանում է գլխուղեղի մի մասի արյան մատակարարման դադարեցման հետևանքով, որը բերում է իշեմիկ կասկադի առաջացմանը[55]։ Կախված իշեմիայի առաջացման օջախի տեղակայումից և այդ հատվածի թթվածնաքաղցի նկատմամբ զգայունությունից, իշեմիկ տարբեր փոփոխություններ կարող են առաջանալ։ Սովորաբար րոպեներ անց առաջանում է ֆունկցիայի խանգարում, իսկ ժամեր անց սկսում է (3-6 ժամ) առաջանում են անդառնալի մեռուկացման պրոցեսները, այսինքն` զարգանում է կաթվածը[56]։ Դա է պատճառը, որ ֆիբրինոլիտիկ թերապիան (օր.՝ ալտեպլազայով) իրականացվում է մինչև 3-6 ժամերի ընթացքում[57][58]։ Աթերոսկլերոզը, նեղացնելով արյունատար անոթի լուսանցքը, կարող է նպաստել արյան հոսքի թուլացմանը, որը կարող է ուղեկցվել ներանոթային թրոմբների զարգացմամբ կամ աթերոսկլերոտիկ վահանիկների պոկման հետևանքով էմբոլների առաջացմամբ[59]։ Էմբոլիկ կաթվածը կարող է առաջանալ, երբ արյան շրջանառության համակարգի որևէ հատվածում (հիմնականում սրտում` որպես նախասրտերի ֆիբրիլիացիայի բարդություն) առաջացած թրոմբները պոկվում են և մտնելով գլխուղեղի արյան շրջանառություն, որպես խցան փակում են որևէ անոթ՝ բերելով թթվածնաքաղցի առաջացման։ Թթվածնաքաղցի հետևանքով հյուսվածքը անցնում է առավելապես անթթվածին նյութափոխանակության, որը բերում է ավելի քիչ էներգետիկ նյութերի (ադենոզին-եռֆոսֆատ, ԱԵՖ) և ավելի շատ վնասակար արգասիքների (կաթնաթթու) առաջացման։ Կաթնաթթուն՝ հանդիսանալով թթու, խախտում է հյուսվածքի թթվա-հիմնային միջավայրը։ Այս շրջանում, ախտահարված հատվածը կոչվում է «իշեմիկ պենամբրա»[60]։
Երբ նյարդային հյուսվածքում սկսում է թթվածնի կամ գլյուկոզի պաշարների սպառում և անբավարարություն, տուժում է ԱԵՖ-ի արտադրությունը, ինչը խիստ անհրաժեշտ է էներգոկախյալ պրոցեսների (օրինակ՝ թաղանթային իոնային պոմպերի աշխատանքի) նորմալ իրականացման համար։ Այսպիսով, սկսվում է փոխկապակցված գործընթացների շարք, որոնք ի վերջո բերում են նյարդային բջջի վնասման և մահվան։ Նեյրոնների վնասման գլխավոր պատճառներից է հանդիսանում դրդող գլուտամատ միջնորդանյութի մեծ քանակությամբ ձերբազատումը։ Միջբջջային տարածությունում գլուտամատի քանակի կարգավորումը իրականացվում է գլուտամատը հետզավթող փոխադրիչներով, որոնց աշխատանքը կարգավորվում է բջջի թաղանթի շուրջը գտնվող իոնների (հիմնականում Na+) կոնցենտրացիայով։ Ինչպես նշվեց, թթվածնաքաղցի ժամանակ խաթարվում է իոնային պոմպերի աշխատանքը, ինչը բերում է նորմալ իոնային հավասարակշռության խախտման, ինչն էլ իր հերթին հանգեցնում է գլուտամատի հետզավթման ընկճման ու միջբջջային տարածությունում կոնցենտրացիայի մեծացման։ Գլուտամատը ազդում է նեյրոնների թաղանթի մակերեսին գտնվող ընկալիչների (ՆԱՄԴ ընկալիչներ) վրա, բերելով կալցիումի իոնների՝ դեպի բջջի ներքին միջավայր ներհոսքի։ Կալցիումի իոնները ակտիվացնում են ներբջջային ֆերմենտները, որոնք սկսում են յուրացնել, քայքայել ներբջջային նյութերն ու կառուցվածքային միավորները։ Կալցիումի իոնները բացասական ազդեցություն են ունենում նաև միտոքոնդրիումներում էներգետիկ փոխանակության վրա՝ էլ ավելի խորացնելով էներգոքաղցը։ Այս ամենը ի վերջո հանգեցնում է բջջի ծրագրավորված մահվան պրոցեսի ակտիվացման և բջջի մահվան[61]։
Թթվածնաքաղցը նպաստում է նաև թթվածնի ազատ ռադիկալների և թթվածնի այլ ակտիվ ձևերի առաջացմանը։ Վերջինները փոխազդում և վնասում են մի շարք բջջային և արտաբջջային տարրեր։ Այս պարագայում շատ կարևոր է արյունատար անոթների պատի վնասումը ազատ ռադիկալներով։ Շատ հակաօքսիդանտ նյարդապաշտպան նյութեր, ինչպիսիք են միզաթթուն կամ NXY-059, աշխատում են ոչ թե անմիջապես նյարդային բջիջների այլ դրանց սնուցող արյունատար անոթների մակարդակում։ Ազատ ռադիկալները նույնպես կարողանում են ակտիվացնել բջջի ծրագրավորված մահվան համակարգը։
Այս գործընթացները ընդհանուր են բոլոր տեսակի հյուսվածքների թթվածնաքաղցերի համար և ընդհանուր կոչվում են իշեմիկ կասկադ։ Այնուամենայնիվ նյարդային հյուսվածքը շատ ավելի զգայուն է թթվածնաքաղցի նկատմամբ, քանի որ, ի տարբերություն այլ հյուսվածքների, ունի ցածր ռեսպիրատոր ռեզերվ և բարձր կախվածություն թթվածն-կախյալ մետաբոլիզմից[62]։
Հեմոռագիկ
Արյունահոսական (հեմոռագիկ) կաթվածը դասակարգվում է ըստ առաջացման պատճառի։ Որոշ առավել տարածված պատճառներ են գերճնշումային արյունահոսություն, անևրիզմայի պատռում, զարկերակ-երակային ֆիստուլաների պատռում, սկզբնական իշեմիկ կաթվածի փոխակերպում հեմոռագիկի, դեղերով հարուցված արյունահոսություն[63]։ աճող հեմատոմաները բերում են շրջակա հյուսվածքների ճնշման և հետևաբար վնասման։ Այդ ճնշումը կարող է նպաստել նաև անոթների սեղմման և արյան հոսքի նվազման, թթվածնաքաղցի առաջացման։ Բացի այդ անոթներից դուրս գտնվող արյունը անմիջական տոքսիկ ազդեցություն է ունենում նյարդային հյուսվածքի և անոթների վրա[42][64]։ Զարգացող բորբոքումը բերում են ուղեղի հյուսվածքների երկրորդային վնասման[64]։
Ախտորոշում


Կաթվածի ախտորոշման համար հիմնականում կիրառվում է նյարդաբանական զննում, համակարգչային շերտագրություն (սովորաբար առանց ցայներանգ նյութի ներակման), ՄՌՏ, Դոպլեր քննություն և անոթագրություն (արտերիոգրաֆիա)։ Կաթվածի ախտորոշումը հիմնվում է մեծ մասամբ կլինիկական պատկերի վրա, գործիքային հետազոտություններն ունեն օգնող և ճշգրտող դեր։ Վիզուալիզացիոն հետազոտությունները սովորաբար օգնում են հասկանալու կաթվածի ենթատեսակը, տեղակայումը և պատճառը։ Կաթվածի ախտորոշման համար համընդհանուր ընդունված լաբորատոր մեթոդ գոյություն չունի, սակայն կան մի շարք անալիզներ, որոնք կարող են օգնել կաթվածի պատճառի հայտնաբերման հարցում[65]։
Նյարդաբանական զննում
Զննումը ներառում է հիվանդության պատմության հավաքագրումը և նյարդաբանական ստատուսի որոշումը։ Այն օգնում է հասկանալու հիվանդության ընթացքը, օջախի տեղակայումը և ծանրության աստիճանը։
Ներյովիզուալիզաիա
Իշեմիկ ինսուլտի ախտորոշման համար օգտագործում են[66].
- Համակարգչային տոմոգրաֆիա - ՀՏ (առանց կոնտրաստի)
- Զգայունություն (դրական պատասխանի հավանականությունը)= 16%
- Սպեցիֆիկություն (դրական պատասխանի դեպքում ճշտությունը)= 96%
- Մագնիսառեզոնանսային տոմոգրագիա - ՄՌՏ
- Զգայունություն= 83%
- Սպեցիֆիկություն= 98%
Հեմոռագիկ ինսուլտի ախտորոշման համար օգտագործում են
- Համակարգչային տոմոգրաֆիա - ՀՏ (առանց կոնտրաստի)
- Զգայունություն= 89%
- Սպեցիֆիկություն= 100%
- Մագնիսառեզոնանսային տոմոգրագիա - ՄՌՏ
- Զգայունություն= 81%
- Սպեցիֆիկություն= 100%
Քրոնիկական ներուղեղային արյունազողումները հայտնաբերելու համար ՄՌՏ հետազոտությունն ավելի զգայուն է[67]։
Քանի որ ՄՌՏ հետազոտությունը պակաս հասանելի է և ավելի երկարատև ընթացք ունի, ապա շտապ իրավիճակներում նախընտրելի է ՀՏ օգտագործումը։ Հաշվի առնելով, որ իշեմիկ կաթվածի ժամանակ ՀՏ զգայունունը բավական ցածր է, ապա այն ունի հիմնականում հեմոռագիկ բնույթը բացառող կամ հաստատող բնույթ։
Պատճառների ախտորոշում
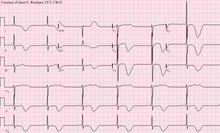
Երբ արդեն կաթվածը ախտորոշված է, շատ կարևոր է իրականացնել մի շարք այլ հետազոտություններ կաթվածի առաջացման պատճառը հայտնաբերելու համար։ Հատկապես շատ կարևոր է հասկանալ` կան արդյոք էմբոլների ծայրամասային աղբյուրներ։ Հետազոտության տեսակի ընտրությունը կախված է կաթվածի առաջացման հավանական պատճառից, ինչը տարբերվում է կախված տարիքից, ուղեկցող հիվանդություններից և կլինիկական արտահայտվածությունից։ Ստորև ներկայացված են առավել հաճախ կիրառվող հետազոտման մեթոդները.
- քնային զարկերակի գերձայնային/դոպլեր հետազոտություն (քնային զ/ե նեղացումներ կամ այլ խնդիրներ հայտնաբերելու համար)
- էլեկտրասրտագրություն (ԷՍԳ) կամ Էխոսրտագրություն (ԷխոՍԳ) (առիթմիաներ և սրտի խոռոչում թրոմբներ հայտնաբերելու համար)
- Հոլթեր մոնիտորինգ (առիթմիաներ հայտնաբերելու համար)
- գանգուղեղային զ/ե անգոիոգրաֆիա (անոթագրություն) (անոթային անոմալիաները, լայնացումները հայտնաբերելու համար)
- լաբորատոր քննություններ արյան մեջ խոլեսթերինի մակարդակի (աթերոսկերոզի ռիսկերը գնահատելու համար) մակարդելիության համակարգի ուսումնասիրման կապակցությամբ (արյունահոսության կամ թրոմբագոյացման ռիսկերը գնահատելու համար)
- ներանոթային կոնտրաստ նյությով ՀՏ կամ ՄՌՏ անոթագրություն կամ երակագրություն (անոթային անոմալիաները, թրոմբները հայտնաբերելու համար)[68]։
Ախտորոշման սխալներ
Իշեմիկ կաթվածով պացիենտները 2-26% դեպքերում սխալ ախտորոշում են ստանում[69]։ Նման իրավիճակները անվանում են «քամելեոն կաթված»-ներ[69][70]։
Հանդիպում են դեպքեր, երբ կաթված չունեցող անհատների մոտ սխալմամբ ախտորոշվում է գլխուղեղի կաթված։ Նման դեպքերում շատ հաճախ նշանակվում է թրոմբոլիտիկ բուժում, ինչը 1-2% դեպքերում բերում է գանգուղեղային արյունահոսությունների առաջացման (ավելի հաճախ քան իշեմիկ ինսուլտով պացիենտների մոտ)։ Այնուամենայնիվ, ուղեցույցները նշում են, որ նման դեպքերում գերադասելի է սկսել թրոմբոլիտիկ թերապիան, քան ժամանակ ծախսել լրացուցիչ հետազոտությունների վրա[69]։
Կանխարգելում
Հաշվի առնելով կաթվածի հետևանքների ծանր բեռը, շատ մեծ առողջապահական նշանակություն ունի դրա կանխարգելումը[71]։ Համաձայն որոշ հետազոտությունների առաջնային կանխարգելումը ավելի պակաս արդյունավետ է քան երկրորդայինը[71]։ Վերջին ուղեցույցները հստակ սահմանում են առաջնային կանխարգելման ցուցումները[72]։ Առողջ անհատների մոտ ասպիրինի օգտագործումը անիմաստ և անարդյունավետ է[73]։ Սակայն եթե մարդն ունի որոշակի սրտային ռիսկեր, որոնք բարձրացնում են կաթվածի առաջացման հավանականությունը (օրինակ՝ սրտամկանի ինֆարկտ), ապա առաջին անգամ առաջացող կաթվածի կանխարգելման կարիք ունի[74][75][76]։ Կյանքում մեկ անգամ արդեն կաթված ունեցած անհատները հակաագրեգանտներով և հակամակարդիչներով, ավելի ակտիվ կանխարգելիչ բուժման կարիք ունեն[76]։
Ռիսկի գործոններ
Ռիսկի գործոնները բաժանվում են 2 մեծ խմբի՝ փոփոխվող և ոչ փոփոխվող։ Ամենակարևոր փոփոխվող ռիսկի գործոններից են բարձր զարկերակային ճնշումը և նախասրտերի ֆիբրիլացիան, չնայած, որ նույնիսկ այս դեպքերում կանխարգելման էֆեկտը բավական փոքր է՝ տարեկան մեկ կաթվածի դեպք կանխարգելելու համար, անհրաժեշտ է բուժել 833 ռիսկի խմբում գտնվող անհատների[77][78]։ Այլ փոփոխվող ռիսկի գործոններից են արյան մեջ խոլեստերինի բարձր մակարդակը, շաքարային դիաբետը, ծխելը[79][80] (ակտիվ և պասիվ), ալկոհոլի չարաշահումը[81], թմրամոլությունը[82], ցածր ֆիզիկական ակտիվությունը, ճարպակալումը, վերամշակված կարմիր մսի օգտագործումը[83] և անառողջ սնունդը[84]։ Օրական նույնիսկ մեկ ծխախոտի օգտագործումը բարձրացնում է կաթվածի առաջացման ռիսկը 30%-ով[85]։ Ալկոհոլի չարաշահումը կարող է նպաստել ինչպես իշեմիկ այնպես էլ հեմոռագիկ կաթվածների առաջացմանը տարբեր մեխանիզմներով, օրինակ՝ գերճնշում, նախասրտերի ֆիբրիլացիա, կտրուկ թրոմբոցիտոզ, թրոմբոցիտների ագրեգացիա, հեմոստազի խանգարումներ[86]։ Թմրանյութերը, հատկապես ամֆետամինը և կոկաինը, նպաստում են կաթվածի առաջացմանը, արյունատար անոթների պատերը վնասելու և զարկերակային գերճնշման շնորհիվ[87][88]։ Աուրայով միգրենի առկայությունը մարդու մոտ կրկնապատկում է կաթվածի առաջացման ռիսկը[89][90]։ Չբուժված ցելիակիան, անկախ ախտանիշների առկայությունից, կարող են նպաստել կաթվածի առաջացմանը ինչպես մեծահասակների, այնպես էլ երեխաների մոտ[91]։
- Կաթվածի ռիսկի գործոնները (%)[92]
Բարձր ֆիզիկական ակտիվությունը կրճատում է կաթվածի առաջացման ռիսկը 26%-ով[93]։ Չկան բավական տվյալներ, որոնք կխոսեն առողջ ապրելակերպի արդյունավետության մասին[94]։ Այնուամենայնիվ բազմաթիվ անուղղակի ապացույցներ կան այն մասին, որ կաթվածի վարման լավագույն մեթոդներից է նշված ռիսկի գործոնների (սննդակարգ, ծխախոտի, ալկոհոլի օգտագործում և այլն) պակասեցման վերաբերյալ խորհուրդներ տալը[95]։ Դեղորայքը մնում է ամենահաճախ կիրառվող կանխարգելիչ միջոցառումը։ Քնային զարկերակի էնդարտերեկտոմիան կարող է վիրահատական կանխարգելիչ մեթոդ հանդիսանալ։
Զարկերակային ճնշում
Զարկերակային գերճնշումը բացատրում է կաթվածի դեպքերի 35-50%-ը[96]։ Բարձր զ/ե ճնշման իջեցումը սիստոլիկը՝ 10 մմսս-ով (մմ սնդիկի սյուն) և դիաստոլիկը՝ 5 մմսս-ով նվազեցնում է կաթվածի ռիսկը մոտ 40 տոկոսով[97]։ Հաստատված է, որ ԶՃ իջեցումը նվազեցնում է և՛ իշեմիկ, և՛ հեմոռագիկ կաթվածի հավանականությունը[98][99]։ Սա հավասարապես ակրևոր է նաև երկրորդային կանխարգելման դեպքում[100]։ Նույնիսկ 80-անց տարիքի և/կամ իզոլացված սիստոլիկը գերճնշումով անհատների մոտ օգտակար է հիպոտենզիվ (ճնշում իջեցնող) թերապիան, կաթվածի կանխարգելման տեսանկյունից[101][102][103]։ Տարբեր հիպոտենզիվ դեղերի միջև չկա որևէ հավաստի տարբերություն, կաթվածի կանխարգելման տեսանկյունից, սակայն դեղորայք ընտրելիս միշտ պետք է հաշվի առնել այլ հիվանդությունների առկայությունը, և դրանց համապատասխան ճիշտ ընտրություն կատարել[104][105]։ Կաթվածից կամ անցողիկ իշեմիկ գրոհից (ԱԻԳ, ժող.՝ միկրոինսուլտ) հետո բետա-բլոկերների (հակագերճնշումային դեղորայքի խումբ) ռուտին օգտագործումը չի բերում որևէ շոշափելի դրական արդյունքի[106]։
Արյան լիպիդային կազմ
Խոլեսթերինի բարձր մակարդակը արյան մեջ ուղղակիորեն կապված է իշեմիկ կաթվածի ռիսկի հետ[99][107]։ Ստատինների օգտագործումը նպաստում է կաթվածի ռիսկի կրճատմանը 15 տոկոսով[108]։ Որոշ հետազոտություններ ցույց են տվել, որ խոլեսթերինի մակարդակի վրա ազդող այլ ոչ մի դեղորայք, չի նվազեցնում կաթվածի ռիսկը[109], ինչից կարելի է ենթադրել, որ կանխարգելման գործում ստատինները ունեն նաև այլ ազդեցության մեխանիզմ, քան խոլեստերինի մակարդակի իջեցումն է[108]։
Շաքարային դիաբետ
Շաքարային դիաբետը բարձրացնում է կաթվածի ռիսկը 2-3 անգամ։ Եթե արյան մեջ շաքարի մակարդակի կարգավորումը օգնում է մանր անոթների վնասման հետ կապված ախտաբանական վիճակների բարելավմանը (երիկամների, ցանցաթաղանթի վնասում) ապա այն ազդեցություն չի ունենում խոշոր անոթների հետ կապված հիվանդությունների վրա (օրինակ՝ կաթված)[110][111]։
Հակամակարդիչ դեղորայք
Օրալ հակամակարդիչները, ինչպիսին է վարֆարինը, հանդիսանում են կաթվածի կանխարգելման անկյունաքարը արդեն ավելին քան 50 տարի։ Այնուամենայնիվ, որոշ հետազոտություններ ցույց էն տվել, որ ասպիրինը և այլ հակաագրեգանտներ ունեն բարձր արդյունավետություն կաթվածի երկրորդային կանխարգելման հարցում[74]։ Ասպիրինի ցածր դեղաչափերը (75-150 մգ) ունեն նույն արդյունավետությունը ինչ ավելի բարձր դեղաչափերը, սակայն օժտված են ավելի քիչ կողմնակի էֆեկտներով։ Ամենացածր արդյունավետ դեղաչափը մնում է դեռևս անհայտ[112]։ Տիենոպերիդինները (տիկլոպիդին, կլոպիդոգրել) կարող են լինել ավելի արդյունավետ քան ասպիրինը և զուրկ են ասպիրինին բնորոշ ստամոքս-աղիքային կողմնակի էֆեկտներից, սակայն շատ ավելի թանկարժեք են[113]։ Կլոպիդոգրելը ունի ավելի քիչ կողմնակի էֆեկտ քան տիկլոպիդինը[113]։ Դիպիրիդամոլը կարող է ավելացվել ասպիրինին, փոքր ինչ բարձրացնելով արդյունքը, չնայած, որ այն օժտված է հաճախակի գլխացավերի կողմնակի էֆեկտով[114]։ Ասպիրինի ցածր դեղաչափերը արդյունավետ կանխարգելում են կաթվածը առաջացումը նաև սրտամկանի ինֆարկտից հետո[75]։
Նախասրտերի ֆիբրիլիացիայով (ՆՖ) պացիենտները գտնվում են կաթվածի առաջացման բարձր ռիսկում (տարեկան 5%)[115]։ Կախված կաթվածի գոյություն ունեցող ռիսկից, դեղորայքային հակամակարդիչ բուժումը շատ կարևոր է[116]։ Բացի ՆՖ ունեցող անձանցից, այլ ոչ մեկի խորհուրդ չի տրվում հակամակարդիչներով կանխարգելումը, քանի որ արդյունքը առանձնակի տեսանելի չէ, սակայն արյունահոսությունների վտանգը բավական մեծանում է[117]։
Առաջնային կանխարգելման ժամանակ հակաթրոմբոցիտար դեղորայքի օգտագործումը չի նվազեցնում ինսուլտի առաջացման հավանականությունը, սակայն մեծացնում է արյունահոսությունների ռիսկը[118][119]։ Լրացուցիչ հետազոտությունների կարիք ունի ասպիրինի հնարավոր պաշտպանիչ ազդեցությունը կանանց շրջանում ինսուլտի կանխարգելման գործում[120][121]։
Վիրահատական կանխարգելում
Քնային զարկերակի լուսանցքում աթերոսկլերոտիկ նեղացումները վերացնելու նպատակով կարող են կիրառվել քնային զարկերակի էնդարտերեկտոմիան կամ անգիոպլաստիկան։ Որոշակի իրավիճակներում, այս միջամտությունների արդյունավետությունը բավական ապացուցված է[95]։ Արտահայտված նեղացումների դեպքում էնդարտերեկտոմիան բավական արդյունավետ է այն անձանց մոտ, ովքեր արդեն մեկ անգամ ունեցել են կաթված[122]։ Ապացուցված չէ, որ քնային զարկերակի ստենտավորումը նմանապես արդյունավետ է[123][124]։ Վիրահատական բուժման եղանակը ընտրվում է կախված պացիենտի տարիքից, սեռից, ստենոզի (նեղացման) աստիճանից, ախտանիշների սկսվելու վաղեմությունից և անհատի նախընտրություններից[95]։ Կրկնակի կաթվածի առաջացման հավանականությունը առաջիկա 5 տարիների ընթացքում կազմում է մոտ 20%, իսկ էնդարտերեկտոմիայից հետո՝ մոտ 5%։ Որքան շուտ է իրականացվում միջամտությունը, այնքան կանխարգելիչ էֆեկտը ավելի բարձ է։ Եթե միջամտությունը իրականցվում է կաթվածից հետո 2 շաբաթների ընթացքում, ապա մեկ կաթվածի դեպք կանխարգելելու համար հարկավոր է իրականացնել 5 միջամտություն։ 12 շաբաթից հետո իրականացնելիս՝ այդ թիվը աճում է մինչև 125[125][126]։
Քնային զարկերակների նեղացումների սկրինինգը առանձնակի արդյունավետ չեն կանխարգելման գործում[127]։ Առանց որևէ ախտանիշների վիրահատական միջամտությունները շատ չնչին կերպով են ազդում կաթվածի հավանականության նվազեցման վրա[128][129]։ Որպեսզի վիրահատությունը լինի արդյունավետ, պետք է դրա կողմնակի ազդեցությունները լինեն 4%-ից պակաս։ Օրինակ, եթե իրականացվի 100 վիրահատական միջամտություն, առանց որևէ նախնական ախտանիշների առկայության, ապա հավանական է, որ 5 պացիենտ կխուսափի հետագա կաթվածի առաջացումից, սակայն 3-ի մոտ կզարգանա ինսուլտ անկախ վիրահատությունից, 3-ի մոտ կզարգանա ինսուլտ կամ կմահանա վիրահատության պատճառով իսկ մնացած 89-ը չէին ունենա կաթված, նույնիսկ եթե չվիրահատվեին[95]։
Սննդակարգ
Սնունդը, հատկապես միջերկրածովյան սննդակարգը, կարող է մինչև կիսով չափ նվազեցնել կաթվածի ռիսկը[130]։ Կարծիք չկա այն մասին, որ հոմոցիստեինի և ֆոլաթթվի քանակի պակասեցումը սննդակարգում կարող է որևէ կերպ ազդել կաթվածի առաջացման ռիսկի վրա[131][132]։
Կանանց մոտ
Գոյություն ունեն մի շարք հատուկ խորհուրդներ, որոնք վերաբերում են կանխարգելմանը հղիության ընթացքում։ Եթե հղի անամնեզում առկա է քրոնիկ զարկերակային գերճնշում, ապա խորհուրդ է տրվում օգտագործել ասպիրին։ Եթե հղիության ընթացքում ունենում են ԶՃ բարձրացումները 150/100 մմսս և բարձր, ապա անպայման նշանակվում է հակագերճնշումային դեղորայք։ Նախկինում պրեէկլամպսիա ունեցած կանաց մոտ կարիք է լինում անց կացնել ավելի ագրեսիվ կանխարգելիչ բուժում[133]։
Նախկին կաթվածի կամ ԱԻԳ-ի առկայություն
Խորհուրդ է տրվում ԶԵ ճնշումը պահել 149/90-ից ցածր մակարդակի վրա[134]։ Հակամակարդիչները կարող են կանխարգելել կրկնակի ինսուլտի առաջացումը։ Ոչ փականային նախասրտերի ֆիբրիլիացիայով պացիենտների մոտ հակամակարդիչների օգտագործումը կարող է իջեցնել կրկնակի ինսուլտի հավանականությունը մինչև 60%-ով, մինչդեռ հակաագրեգանտները՝ ընդամենը 20%-ով[135]։ Այնուամենայնիվ, վերջին հետազոտությունները նշում են էմբոլիկ կաթվածից հետո վաղ սկսված հակամակարդիչ բուժման վնասակարության մասին[136]։ Ամենատարածված օրալ հակամակարդիչը, որն օգտագործվում է թրոմբոէմբոլիկ կաթվածների կանխարգելման մեջ, վարֆարինն է, սակայն կան նաև նոր սերնդի դեղանուններ, որոնք զուրկ են շատ կողմնակի էֆեկտներից և պրոթրոմբինային ժամանակի մշտական հսկողություն չեն պահանջում[134]։
Կաթվածից հետո սկսված հակամակարդիչ թերապիան չի կարելի ընդհատել ատամնաբուժական միջամտությունների պատճառով[137]։
Վարում
Իշեմիկ կաթված
Ասպիրինը ընդհանուր առմամբ կրճատում է կրկնման հավանականությունը 13%-ով և առավել օգտակար է վաղ ընդունման դեպքում[138]։ Շատ կարևոր է վերջնական բուժումը սկսել առաջին ժամերի ընթացքում՝ առաջացած թրոմբը լուծելով (թրոմբոլիզիս) կամ մեխանիկորեն հեռացնելով (թրոմբեկտոմիա)։ «Ժամանակը ուղեղ է» մոտեցումը առաջարկվել է 1990-ականներին, նկատի ունենալով վաղ բուժման առավելությունները[139]։ Տարիներ հետո, նույն միտքը ապացուցված, քանի որ հաստատվեց, որ արյան շրջանառության սուր խանգարումների սկզբնական փուլերում շատ քիչ նեյրոններ են անդառնալի մեռնում[140]։
Արյան մեջ շաքարի խիստ հսկողությունը չի բարելավում ելքը, սակայն կարող է վնաս հասցնել[141]։ Բարձր ԶՃ-ի կարգավորումը սուր փուլում, նույնպես առանձնակի օգուտ չի տալիս, բայց կարող է վնասել[142][143]։ Ցերեբրոլիզինը, որը ընդունված է կիրառել շատ եվրոպական և ասիական երկրներում, չի բարելավում հիվանդության ելքը, սակայն կարող է հետադարձ վնասակար ազդեցություններ ունենալ[144]։
Թրոմբոլիզիս
Սուր կաթվածի ժամանակ թրոմբոլիզիսը, որը կատարվում է հյուսվածքային պլազմինոգենի ակտիվատորներով (ՀՊԱ, TPA), եթե իրականացվում է ախտանիշները սկսվելուց հետո առաջին 3 ժամերի ընթացքում, ապա կա 10% հավանականություն, որ պացիենտը կլավանա առանց ոչ մի հաշմանդամության նշանների[145][146]։ Սակայն այն չի ավելացնում ապրելիության տոկոսը[145]։ 3-4.5 ժամերի ընթացքում իրականացված թրոմբոլիզիսը պակաս արդյունավետ է[147][148][149]։ 2014 թվականին կատարված հետազոտությունը ցույց տվեց, որ 5%-ով ավելացել են կաթվածից հետո առանց հաշմանդամության ապրողների քանակը, սակայն կարճատև ապագայում 2%-ով ավելացել է մահացության ռիսկը[146]։ 4.5 ժամից հետո կատարված թրոմբոլիզիսի արդյունքները ավելի թույլ էն, բայց բացառված է բարեհաջող ելքը[147]։ Արդյունքները ոչ միայն կախված են միջամտության ժամանակից, այլ նաև անձի տարիքից ու բուժումից[150]։ Առայժմ չկա որևէ մեխանիզմ, որոշելու, թե ում կզարգանա գանգուղեղային արյունահոսություն, իսկ ում մոտ՝ ոչ[151]։
Համաձայն ամերիկյան և եվրոպական ուղեցույցների ՀՊԱ-ը օգտագործում են ախտանիշները սկսվելուց հետո 3-6 ժամերի ընթացքում[57]։ ՀՊԱ-ների այս դիրքը կաթվածի բուժման մեջ հաստատվել է համաձայ երկու հետազոտություններ, որոնք ապացուցում են, որ ՀՊԱ-ները բարելավում են կաթվածով պացիենտների նյարդաբանական ելքը[152]։ Մեծ օջախներով ՀՊԱ ստացած պացիենտների 6.4%-ի մոտ որպես բարդություն զարգանում է արյունահոսություն, ինչն էլ բարձրացնում է մահացությունը[153]։ Համաձայն Անհետաձգելի իրավիճակների բժշկության ամերիկյան ակադեմիայի (American Academy of Emergency Medicine) ՀՊԱ-ն հանդիսանում է կաթվածի բուժման արդյունավետ մեթոդ եթե այն իրականացվում մասնագիտացված կաթվածի կենտրոններում, համապատասխան մասնագետների կողմից և վերապատրաստված վերակենդանացման բրիգադի մասնակցությամբ, և բժշկական կենտրոնը ունի համապատասխան ժամանակային պլանավորում կաթվածով հիվանդներին ընդունելու և բուժելու վերաբերյալ[154]։ Ներ-զարկերակային ֆիբրինոլիզի նպատակն է նվազեցնել նշված կողմնակի երևույթները՝ կաթետրի օգնությամբ հասցնելով դեղանյութը անմիջապես խցանված հատվածին։ Սա թույլ է տալիս, նվազեցնելով դեղի դեղաչափը, ստանալ թիրախավորված ազդեցություն[155]։
Վիրահատական բուժում
Խցանումը առաջացնող թրոմբի վիրահատական հեռացումը կարող է բարենպաստ ելք ապահովել, եթե իրականացվում է ախտանիշների առաջացումից սկսած 7 ժամվա ընթացքում և թրոմբը գտնվում է առաջային շրջանառության խոշոր զ/ե-ներում[156][157]։ Այնուամենայնիվ նշված պահանջների բավարարումը չի նվազեցնում հետվիրահատական մահացությունը[158]։ 7% դեպքերում ունենում ենք զգալի հետվիրահատական կողմնակի էֆեկտներ[159]։ Ներերակային թրոմբոլիզը իրականացվում է հատուկ ընտրված դեպքերում, նույնիսկ եթե այդ պացիենտները նախնական գնահատմամբ պետք է ենթարկվեին մեխանիկական թրոմբահեռացման (թրոմբեկտոմիա)[160][161]։ Եզակի դեպքերում թրոմբեկտոմիա կարող է իրականացվել ախտանիշների մեկնարկից հետո 24 ժամերի ընթացքում և լինել բավական արդյունավետ[162]։
Խոշոր զարկերակների խցանմամբ կաթվածը, որը սովորաբար ընդգրկում է ուղեղի մեծ ծավալ, արտահայտված այտուցի պատճառով առաջացող ճնշմամբ կարող է բավականին մեծ վնաս հասցնել շրջակա առողջ հույսվածքներին։ Նման իրավիճակ կարող է առաջանալ միջին ուղեղային զ/ե-ի խցանման ժամանակ, ինչը հաճախ անվանում են «չարորակ կաթված»՝ հաշվի առնելով դրա ծանր հետևանքները։ Նման դեպքերում այտուցի դեմ կարելի է պայքարել դեղորայքով, բայց հաճախ կարիք է լինում հեմիկրանիեկտոմիայի՝ գանգի մի կողմի ոսկրի ժամանակավոր հեռացում։ Վերջինս բավական պակասեցնում է մահացությունը և բարձրացնում է ապրելիության[163]։
Հեմոռագիկ կաթված
Ներգանգային արյունահոսությամբ անհատները պահպանողական բուժման կարիք ունեն՝ ներառյալ ԶՃ հսկողություն։ Նրանք գտնվում են մշտական հսկողության տակ։ Հատուկ ուշադրություն է դարձվում գիտակցության փոփոխությունների, արյան մեջ գլյուկոզի և թթվածնի մակարդակին։ Հակամակարդիչները և հակաթրոմբոտիկները կարող են ուժեղացնել արյունահոսությունը։ Դրանց օգտագործումը սովորաբար դադարեցվում է, ինչն էլ կարող է պատճառ հանդիսանալ կրկնակի իշեմիկ կաթվածի[164]։ Պացիենտների որոշ մասը կարող են ենթարկվել վիրահատական բուժման կախված կուտակված արյան տեղակայումից[165]։
Ենթաոստայնային (սուբարախնոիդալ) արյունազեղումների ժամանակ, հիմքում ընկած անևրիզմաների վաղ բուժումը կարող է կանխել հետագա արյունահոսությունների առաջացումը։ Կախված անևրիզմայի տեղակայումից և վիրահատող բժշկի հմտություններից, վիրահատությունը կարող է իրականացվել բաց եղանակով կամ էնդովասկուլյար (ներանոթային)[166]։
Կաթվածի կենտրոն
Կատարյալ դեպքում, մարդն, ում մոտ առաջացել է կաթված, պետք է ընդունվի հիվանդանոցների հատուկ «կաթվածի կենտրոն» որտեղ աշխատում են հատուկ մասնագիտացված բժիշկներ և կրտսեր բուժ անձնակազմ։ Կաթվածի կենտրոններում հիվանդության ելքը հիմնականում լինում է ավելի բարենպաստ, նույնիսկ եթե պացիենտը բուժվում է բժշկի կողմից, ով չունի կաթվածով պացիենտների վարման մեծ փորձ[2][167]։
Ռեաբիլիտացիա
Կաթվածի ռեաբիլիտացիան գործընթաց է որը ուղղված է կաթված ունեցած անձանց առօրյա գործունեության վերականգմանը, նախկին հմտությունների հնարավորին չափով վերականգնմանը։ Այն օգնում է հիվանդին հարմարվել դժվարություններին, կանխում է երկրորդային բարդությունները նաև սովորեցնում է ընտանիքի անդամներին հիվանդին ճիշտ օգնություն ցուցաբերել։
Ռեաբիլիտացիոն թիմը ներառում է տարբեր մասնագետներ, որոնք աշխատելով միասին օգնում են հիվանդին։ Այն սովորաբար ներառում է բժիշկների ովքեր մասնագիտացած են նման գործունեության համար, կլինիկական դեղագետ, բուժքույր, ֆիզիոթերապևտ, մասնագիտացած թերապևտներ, լոգոպեդ և օրթոպեդ։ Որոշ դեպքերում թիմը կարող է ներառել հոգեբան, սոցիալական ոլորտի աշխատողներ, քանի որ ամեն երրորդ հիվանդը ունենում է հետկաթվածային դեպրեսիա։ Գոյություն ունեն հատուկ մշակված սանդղակներ և հարցաշարեր ինչպես օրինակ Բարտելի սանդղակը, որի միջոցով գնահատվում է հիվանդի դուրս գրվելուց հետո տանը առօրյա գործունեության կարողությունը միայնակ կամ խնամակալի օգնությամբ։
Պրոֆեսիոնալ բուժքույրական խնամքը չափազանց կարևոր է մաշկի խնամքի, սննդակարգի, կեցվածքի պահպանման նաև որոշ կենսական ցուցանիշների՝ մարմնի ջերմստիճանի, անոթազարկի, զարկերակային ճնշման չափման և մոնիտորինգի համար։ Կաթվածի ռեաբիլիտացիան պետք է սկսել անհապաղ։
Կաթվածի ռեաբիլիտացիոն գործընթացում անկյունքարային է ֆիզիոթերապիան, մասնագիտկցված թերապիան և լոգոպեդի ծառայությունները։ Հաճախ անհրաժեշտ է կիրառել օգնող հարմարանքներ՝ սայլակ, ձեռնափայտ կամ այլ հարմարանքներ։ Շատ շարժողական խնդիրներ կարելի է շտկել կրունկպճեղային օրթոպեդիկ հարմարանքի կիրառմամբ[168]։ Ֆիզիոթերապևտի և մասնագիտացված թերապևտի գործունեության որոշ ոլորտներ կարող են համընկնել, սակայն ֆիզիոթերապիան ավելի շատ ուղղված է հոդի մակարդակում շարժումների վերականգմանը, շարժունկության, քայքի և կեցվածքի վերականգմանը։ Ֆիզիոթերապիան օգնում է վերականգնել մարմնի հեմիպլեգիկ մասի շարժունակությունը և վերականգնել ուժային շարժումների կատարումը։ Հատուկ ուշադրության է առժանանում ֆունկցիոնալ շարժումները և պացիենտի հետագա նպատակները։ Որոշ դեպքերում կիրառում են ֆիզիոթերապիայի հատուկ տեսակներ որոնց նպատակն է վերականգնել վերին վեջույթների նուրբ շարժումներ կատրելու ունակությունը։ Երկարատև շարունակական պրակտիկան օգնում է վերականգել հեմիպլեգիկ վերջույթի աշխատանքը և կանխում է անդարձելի փոփոխությունների զարգացումը[169]։ Մասնագիտական թերապիան օգնում է վերադարձնել առօրյա գործունեության կարողությունը՝ ինքնուրույն սնվել, խմել, հագնվել, լոգանք ընդունել, պատրաստել, գրել, կարդալ, զուգարանից օգտվել։ Լոգոպեդի անհրաժեշտություն է առաջանում երբ կա խոսքի խանգարում՝ դիսարթիա[170], խոսքի ապրաքսիա[171], աֆազիա[172], ճանաչողական-հաղորդակցման խնդիրներ, կլման դժվարություններ։
Հիվանդները կարող են ունենալ առանձին խնդիրներ, ինչպես օրինակ դիսֆագիան, որի հետևանքով կուլ տված սննդային մասնիկները կարող են անցնել շնչառական ուղիներ հանգեցնելով ասպիրացիոն թոքաբորբի։ Այս խնդիրը ժամանակի ընթացում կարող է դառնալ քիչ արտահայտված, սակայն որպես ժամանակավոր միջոց կարելի է կիրառել նազոգաստրալ զոնդ, որը հնարավորություն կտա հեղուկները անմիջապես ստամոքս ներմուծել։ Եթե այնուամենայիվ սնունդ ընդունելը մնում է վտանգավոր, այդ դեպքում կիրառելի է միջմաշկային էնդոսկոպիկ գաստրոստոմիան, որը կարող է մնալ անորոշ ժամանակով։
Կաթվածով պայմանավորված մկանային սպաստիկության բուժումը ներառում է վաղ մոբիլիզացիան, որը հաճախ կատարում է ֆիզիոթերապևտը, զուգահեռ հատուկ հարմարանքների միջոցով կատարվում է մկաների զգում[37]։ Սկզբնական շրջանում ախտահարված վերջույթում շարժումների ծավալի մեծացմանը հասնում են ռիթմիկ պտուտական վարժություններ կատարելով[37]։ Շարժումների ցանակալի ծավալին հասնելուց հետո , վերջույթը պետք է դիրքավորել իր երկայնքով, որպեսզի կանխվի հետագա սպազմը և մաշկի վնասումը, վերջութը պետք է հոդի մակրդակին վիքսել երբ այն չի օգտագործվում։ Սառցե պարկերի կամ բինտերի ձևով վերջույթի սառեցումը, կարճ ժամանակով նվազեցնում է սպաստիկությունը նյարդային վերջավորությունների բթացման մեխանիզմով[37]։ Անտագոնիստ մկանների էլեկտրական խթանումը կամ վիբրացիան նույնպես արդյունավետ է[37]։
Կաթվածի ռեաբիլիտացիան պետք է սկսել որքան հնարավոր է շուտ, այն կարող է տևել մի քանի օրից մինչև մեկ տարի և ավելի։ Հիմնական արդյունքները գրանցվում են առաջին մի քանի ամիսների ընթացքում, իսկ 6 ամիս հետո հետագա բարելավումը դառնում է քիչ հավանական։ Սակայն պետք է հաշվի առնել որ տարիների ընթացքում դիտվում է գրելու, քայլելու, վազելու և խոսքի լավացում։ Ամենօրյա վարժությունները պետք է դառանան ապրելակերպի մի մաս։ Ամբողջական լավացում առանց մնացորդային երևույթների, բացառված չէ սակայն քիչ հավանական է, հիվանդների գերակշիռ մասը այս կամ այն չափով բարելավվում է, համապատասխան սննդային դիետան և վարժությունները նպաստում են գլխուղեղի վերականգմանը։
Ներկայումս կիրառվող և ապագայում պլանավորվող որոշ բուժական մեթոդներ ներառում են վիրտուալ իրականության և վիդո խաղեր։ Այս մեթոդները ի տարբերություն նախորդների հիվանդներին մոտիվացնում է ռեաբիլիտացիոն թերապիային[173]։ Բազմաթիվ կլինիկաներ և հոսպիտալներ այժմ կիրառում են այս մեթոդները, քանի որ այն բավականին մատչելի է և կարելի է կիրառել նաև տանը[173]։ Հայելային բուժումը ունի որոշակի արդյունավետություն վերին վերջույթների շարժողականության բարելավման գործում[174]։ Այլ ոչ ինվազիվ մեթեդները են՝ տրանսկրանիալ մագնիսական խթանումը[175], տրանսկրանիալ ընթացիք խթանումը և ռոբոտային թերապիան[176]։
Կաթվածը բացասական է անդրադառնում մարզավիճակի վրա[177], իսկ վատ մարզավիճակը նվազեցնում է ռեաբիլիտացիայի արդյունավետությունը[178]։ Ֆիզիկական վարժությունները կաթվցած ունեցած հիմանդների համար անվտանգ են[177]։ Վարժությունները որոնք բարելավում են սրտային և շնչառական պարամետրերը ունեն բարենպաստ ազդեցություն շարժումների արագության, ֆիզիկական ծանրաբեռնվածության տոլերանտության և հավասարակշռության պահպանման վրա[177]։ Երկարաժամկետ վարժություների ազդեցությունը հաշմանդամության և մահացության ցուցանիշների վրա պարզաբանված չէ, տվյալների անբավարարության պատճառով։ Ապագա հետազոտությունների թիրախում են գտնվում օպտիմալ երկարաժամկետ վարժությունների մշակումը և արդյունավետության որոշումը[177]։ Ապագայում հնարավոր է ուսումնասիրվի ֆիզիկական վարժությունների դերը ճանաչողական ֆունկցիաների վրա։
Կաթվածից հետո կարևոր է ինքնուրույն քայլելու ունակության պահպանումը տանը և դրսում։ Չնայած բացասական էֆֆեկտների բացակայությանը, պարզաբանված չէ որքանով է քայլքը արդյունավետ համեմատած վերը նշված մեթոդների[179]։
Ինքնավարում
Բավական հաճախ կաթվածը կարող է ազդել մարդու հետագա ինքնուրույն ապրելու կարողության և կյանքի որակի վրա։ Ինքնավարման ծրագրերը կաթված վերապրածների համար հատուկ կազմակերպված դասընթացներ են, որոնք կրթում են այդ անհատներին կաթվածի և դրա բարդությունների մասին, օգնում են ձեռք բերել նոր հմտություններ, որոնք կօգնեն հաղթահարել նոր մարտահրավերները և վերականգնողական պրոցեսի ընթացքում դնել նպատակներ ու հաջողությամբ հասնել դրանց։ Այս դասընթացները հատուկ հարմարեցված են թիրախ լսարանի համար և անց են կացվում մասնագիտացված և վերապատրաստված վարողի՝ սովորաբար հատուկ մասնագետի, երբեմն կաթված վերապրածների կողմից։ 2016 թ. Իրականացված հետազոտությունը ցույց տվեց, որ նման ծրագրերը օգնում են բարելավել կաթված վերապրածների կյանքի որակը, առանց որևէ բացասական ազդեցության։ Նման ծրագրերից հետո հիվանդները իրենց ավելի կարևորված, երջանիկ և բավարարված են զգում[180]։
Կանխատեսումներ
Անաշխատունակություն առաջանում է կաթվածով պացիենտների 75%-ի մոտ, ինչ բնականաբար բերում է աշխատանքային պարտականությունների կատարման անհնարինության և գործազրկության ավելացման[181]։ Կաթվածը կարող է ազդել մարդու ֆիզիկական, մտավոր, հոգեկան կարողությունների կամ վերջիններիս զուգակցումների վրա[182]։ Վերջնարդյունքը բավականաչափ կապված է վնասված օջախի մեծության, տեղակայման և դրա կողմից իրականացվող/կառավարվող գործընթացի տուժման հետ։
Կաթվածի հետևանքով կարող է առաջանալ մկանային թուլություն, անզգայացում, լսողության, խոսքի կամ տեսողության կորուստ, ճանաչողակն և մտավոր անկարողություն, ցավային համախտանիշներ, կամային շարժումների անհնարինություն կամ ոչ կամային շարժումներ, կոմա, մահ։ Հոգեկան կամ էմոցիոնալ խնդիրներ կարող են առաջանալ ինչպես գլխուղեղի որոշակի կենտրոնների վնասման, այնպես էլ առաջացած խնդիրների հետևանքով ծագող սթրեսային իրավիճակի հետևանքով[183]։
Առաջացող խնդիրների բազմազանությունը մեծ հավանականությամբ ազդում է անհատի սոցիալական հարաբերությունների և շփման հնարավորությունների վրա։ Հաճախ սոցիալական շփումների բացակայությունը ինսուլտի հետևանքով առաջացած ֆիզիկական թերությունների նկատմամբ ավելի առաջնային դիրք են գրավում և ավելի շատ են խանգարում անհատի առօրյա կյանքին[184][185]։
Կաթված վերապրածների 30-50%-ը ունենում են հետկաթվածային դեպրեսիա, որը բնորոշվում է գրգռվածությամբ, քնի խանգարումներով, լեթարգիայով, ցածր ինքնագնահատականով և մեկուսացմամբ[186]։
Էմոցիոնալ անկայունությունը նույնպես կաթվածի հաճախակի հետևանքներից է։ Այն ուղեկցվում է բարձր և ցածր տրամադրությունների կտրուկ անցումներով, առանց որևէ պատճառի առաջացող լացով կամ ծիծաղով, որոնք չեն արտահայտում անհատի իրական էմոցիաները[181]։ Որոշ դեպքերում մարդիկ ցույց են տալիս իրենց զգացողություններին հակառակ էմոցիաներ, օր.՝ լացում են, երբ ուրախ են 20։ Էմոցիոնալ անկայունություն առաջանում է մոտ 20% դեպքերում։ Առավել հաճախ այն հանդիպում է աջ կիսագնդի վնասումներ ժամանակ[187]։
Կաթվածի հետևանքով առաջացող կոգնիտիվ (մտավոր) խանգարումները ներառում են աֆազիա[188] (խոսքի դժվարություն), դեմենցիա[189] (թուլամտություն), ուշադրության[190] և հիշողության[191] խանգարում։ Անհատը երբեմն կարող է չգիտակցել իր մոտ հաշմանդամության առկայությունը (անոզոգնոզիա)։ Կարող է առաջանալ միակողմանի ժխտման համախտանիշ, երբ անհատը ժխտում է (իր համար գոյություն չունի) տարածության և սեփական մարմնի աջ կամ ձախ կողմը։ Առաջացող մտավոր կամ հոգեկան խանգարումները կախված են կաթվածի առաջացման տարիքից, սկզբնական վիճակից, հոգեբուժական անամնեզից, ախտահարման օջախի տեղակայումից[192]։
10% դեպքերում, հետկաթվածային շրջանում զարգանում են ցնցումներ՝ առավել հաճախ հենց առաջին շաբաթվա ընթացքում։ Որքան ծանր ընթանում կաթվածը, այնքան մեծ է ցնցումներ հավանականությունը[193][194]։
Համաճարակաբանություն
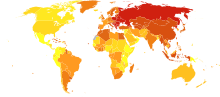

| տվյալներ չկան <250 250–425 425–600 600–775 775–950 950–1125 | 1125–1300 1300–1475 1475–1650 1650–1825 1825–2000 >2000 |
Կաթվածը 2011 թվականի դրությամբ աշխարհում մահվան 2-րդ ամենահաճախ հանդիպող պատճառն է, ամեն տարի գրանցվում է շուրջ 6,2 միլլիոն մահացության դեպքեր (ընդհանուր մահացության ~11%-ը)[196]։ 2010 թվականին գրանցվել է գրեթե 17 միլլիոն կաթվածի նոր դեպք, իսկ 33 միլլոին մարդ նախկինում ունեցել են կաթված և դեռ ապրում են[12]։ 1990-2010 թվականների ընթացքում զարգացած երկրներում կաթվածի դեպքերը նվազել են 10%-ով, իսկ զարգացող երկրներում ավելացել 10%-ով[12]։ Կաթվածների շուրջ երկու երրորդը գնացվում է 65 տարեկանից բարձր անձանց մոտ[12]։ Հարավային Ասիայում գրանցվում է կաթվածի մահացության բոլոր դեպքերի 40%-ը[197]։
Մահացության ցուցանիշով կաթվածը երկրորդն է, առաջին տեղում է սրտամկանի ինֆարկտը, իսկ երրորդը՝ քաղցկեղը[2]։ ԱՄՆ-ում կաթվածը հաշմադամության հանգեցնող ամենահաճախ պատճառն է, իսկ մահացության գլխավոր պատճառների շարքում վերջերս երրորդ հորիզոնականից անցել է չորրորդ հորիզոնական[198]։ Կաթվածի աշխարագրական տարածվածությունը լավ ուսումնասիրված է, ներառյալ ԱՄՆ-ի հարավարևելյան «կաթվածի գոտին», սակայն հայտի չէ թե ինչու է այդ հատվածում կաթվածը ավելի հաճախ հանդիպում։
Կաթվածի հավանականությունը 30 տարեկանից հետո աճում է ցուցչային կերպով[199], սակայն կաթվածի պատճառը տարիքային տարբեր խմբերում տարբեր է։ Ծերունական հասակը կաթվածի ամենանշանակալի ռիսկի գործոններից է։ Կաթվածների 95%-ը գրանցվում է 45 տարեկանից բարձր անձանց մոտ, իսկ երկու երրորդը 65 տարեկանից բարձրերի մոտ։ Տարիքի հետ մեծանում է նաև կաթվածից մահացուցյան ցուցանիշը[42][186]։ Սակայն կաթված կարող է լինել ցանկացած տարիքում նույնիսկ՝ մանկական։
Ընտանիքի անդամները կարող են ունենալ կաթվածի գենետիկական նախատրամադրվածություն կամ նպանատիպ ապրելակերպով պայմանավորված նմանատիպ ռիսկի գործոններ։ Առաջին անգամ իշեմիկ կաթված ունեցած անձինք հաճախ ունենում են Վիլեբրանդի գործոնի բարձր մակարդակ[200]։ Ըստ այս հետազոտության միակ նշանակալի գենետիկական գործոնը արյան խումբն է։ Նախկինում գրանցված կաթվածը բարձրացնում է հետագայում կաթված ունենալու հավանականությունը։
Կաթվածը տղամարդկանց մոտ 25%-ով ավելի հաճախ է հանդիպում, սակայն մահացության դեպքերի 60% գրանցվում է կականց մոտ[42][201]։ Քանի որ, կանանց կյանքի միջին տևողությունը ավելի բարձր է, ապա կաթվածը գրանցվում է համեմատաբար ավելի բարձր տարիքում և ըստ այդ գրանցվում է մահացության բարձր ցուցանիշ[42]։ Որոշ ռիսկի գործոններ վերաբերում են միայն կանանց, խոսքը առաջին հերթին հղիության, ծննդաբերության, դաշտանադադարի և հորմոնային բուժման մասին է։
| Երկրներ | դեպքեր՝ 100,000 մարդու հաշվով |
|---|---|
 Կիրիբատի Կիրիբատի | 233,28 |
 Մոնղոլիա Մոնղոլիա | 216,30 |
 Լեսոթո Լեսոթո | 211,66. |
 Սողոմոնյան Կղզիներ Սողոմոնյան Կղզիներ | 207,65 |
 Մոզամբիկ Մոզամբիկ | 199,97 |
 Վանուատու Վանուատու | 190,53 |
 Մյանմա Մյանմա | 185,28 |
 Չեռնոգորիա Չեռնոգորիա | 184,75 |
 Կենտրոնաաֆրիկյան Հանրապետություն Կենտրոնաաֆրիկյան Հանրապետություն | 181,27 |
 Միկրոնեզիա Միկրոնեզիա | 181,04 |
- Կաթվածից մահացության դեպքերը՝ ըստ երկրների (2020)[203]
| Դիրք | Երկիր | Ցուցանիշ, 100,000 մարդու հաշվով | Դիրք | Երկիր | Ցուցանիշ, 100,000 մարդու հաշվով | Դիրք | Երկիր | Ցուցանիշ, 100,000 մարդու հաշվով | |
|---|---|---|---|---|---|---|---|---|---|
| 1 |  Կիրիբատի Կիրիբատի | 233.28 | 62 |  Ռուանդա Ռուանդա | 105.76 | 123 |  Մալդիվներ Մալդիվներ | 52.95 | |
| 2 |  Մոնղոլիա Մոնղոլիա | 216.30 | 63 |  Կոմորյան Կղզիներ Կոմորյան Կղզիներ | 104.85 | 124 |  Խորվաթիա Խորվաթիա | 52.82 | |
| 3 |  Լեսոթո Լեսոթո | 211.66 | 64 |  Կոտ դ'Իվուար Կոտ դ'Իվուար | 104.67 | 125 |  Բահրեյն Բահրեյն | 52.59 | |
| 4 |  Սողոմոնյան Կղզիներ Սողոմոնյան Կղզիներ | 207.65 | 65 |  Ռումինիա Ռումինիա | 104.36 | 126 |  Կատար Կատար | 51.69 | |
| 5 |  Մոզամբիկ Մոզամբիկ | 199.97 | 66 |  Ֆիլիպիններ Ֆիլիպիններ | 104.08 | 127 |  Հունգարիա Հունգարիա | 50.69 | |
| 6 |  Վանուատու Վանուատու | 190.53 | 67 |  Ուզբեկստան Ուզբեկստան | 103.48 | 128 |  Բրազիլիա Բրազիլիա | 50.40 | |
| 7 |  Մյանմա Մյանմա | 185.28 | 68 |  Հասարակածային Գվինեա Հասարակածային Գվինեա | 102.28 | 129 |  Թուրքիա Թուրքիա | 49.06 | |
| 8 |  Չեռնոգորիա Չեռնոգորիա | 184.75 | 69 |  Մարոկկո Մարոկկո | 101.53 | 130 |  Բելիզ Բելիզ | 48.39 | |
| 9 |  Կենտրոնաաֆրիկյան Հանրապետություն Կենտրոնաաֆրիկյան Հանրապետություն | 181.27 | 70 |  Մալի Մալի | 101.36 | 131 |  Հայաստան Հայաստան | 48.21 | |
| 10 |  Միկրոնեզիա Միկրոնեզիա | 181.04 | 71 |  Մոլդովա Մոլդովա | 100.83 | 132 |  Նիկարագուա Նիկարագուա | 47.78 | |
| 11 |  Ինդոնեզիա Ինդոնեզիա | 178.30 | 72 |  Ուգանդա Ուգանդա | 99.89 | 133 |  Կուբա Կուբա | 47.47 | |
| 12 |  Ալբանիա Ալբանիա | 176.14 | 73 |  Մալավի Մալավի | 99.81 | 134 |  Թաիլանդ Թաիլանդ | 46.81 | |
| 13 |  Հյուսիսային Մակեդոնիա Հյուսիսային Մակեդոնիա | 165.58 | 74 |  Լատվիա Լատվիա | 99.14 | 135 |  Տրինիդադ և Տոբագո Տրինիդադ և Տոբագո | 45.79 | |
| 14 |  Հայիթի Հայիթի | 162.74 | 75 |  Ֆիջի Ֆիջի | 96.45 | 136 |  Վենեսուելա Վենեսուելա | 45.07 | |
| 15 |  Հյուսիսային Կորեա Հյուսիսային Կորեա | 162.14 | 76 |  Սաուդյան Արաբիա Սաուդյան Արաբիա | 95.93 | 137 |  Գվատեմալա Գվատեմալա | 42.01 | |
| 16 |  Տաջիկստան Տաջիկստան | 160.78 | 77 |  Բուրկինա Ֆասո Բուրկինա Ֆասո | 95.70 | 138 |  Պանամա Պանամա | 40.58 | |
| 17 |  Մադագասկար Մադագասկար | 160.51 | 78 |  Օման Օման | 94.98 | 139 |  Ուրուգվայ Ուրուգվայ | 38.74 | |
| 18 |  Վրաստան Վրաստան | 159.62 | 79 |  Գաբոն Գաբոն | 94.08 | 140 |  Քուվեյթ Քուվեյթ | 37.49 | |
| 19 |  Զամբիա Զամբիա | 156.50 | 80 |  Զիմբաբվե Զիմբաբվե | 93.42 | 141 |  Լեհաստան Լեհաստան | 37.09 | |
| 20 |  Վիետնամ Վիետնամ | 155.75 | 81 |  Քենիա Քենիա | 92.66 | 142 |  Արգենտինա Արգենտինա | 36.50 | |
| 21 |  Լաոս Լաոս | 152.50 | 82 |  Ղրղզստան Ղրղզստան | 92.52 | 143 |  Սլովակիա Սլովակիա | 35.90 | |
| 22 |  Ադրբեջան Ադրբեջան | 151.52 | 83 |  Տանզանիա Տանզանիա | 91.34 | 144 |  Հունաստան Հունաստան | 35.72 | |
| 23 |  Սոմալի Սոմալի | 150.17 | 84 |  Հոնդուրաս Հոնդուրաս | 91.09 | 145 |  Պորտուգալիա Պորտուգալիա | 34.68 | |
| 24 |  Գայանա Գայանա | 149.26 | 85 |  Ուկրաինա Ուկրաինա | 89.52 | 146 |  Էկվադոր Էկվադոր | 32.47 | |
| 25 |  Աֆղանստան Աֆղանստան | 149.10 | 86 |  Նիգերիա Նիգերիա | 88.68 | 147 |  Չիլի Չիլի | 32.19 | |
| 26 |  Էսվատինի Էսվատինի | 146.48 | 87 |  Բելառուս Բելառուս | 88.08 | 148 |  Մեքսիկա Մեքսիկա | 32.08 | |
| 27 |  Կամբոջա Կամբոջա | 141.59 | 88 |  Սենեգալ Սենեգալ | 87.45 | 149 |  Սլովենիա Սլովենիա | 31.51 | |
| 28 |  Էրիթրեա Էրիթրեա | 139.66 | 89 |  Բրունեյ Բրունեյ | 87.37 | 150 |  Էստոնիա Էստոնիա | 31.23 | |
| 29 |  Արևելյան Թիմոր Արևելյան Թիմոր | 139.36 | 90 |  Եթովպիա Եթովպիա | 83.71 | 151 |  Չեխիա Չեխիա | 44742 | |
| 30 |  Բոտսվանա Բոտսվանա | 133.30 | 91 |  Սերբիա Սերբիա | 83.30 | 152 |  Կոլումբիա Կոլումբիա | 29.57 | |
| 31 |  Իրաք Իրաք | 128.44 | 92 |  Մալայզիա Մալայզիա | 81.65 | 153 |  Լիբանան Լիբանան | 28.55 | |
| 32 |  Եմեն Եմեն | 127.49 | 93 |  Հարավաֆրիկյան Հանրապետություն Հարավաֆրիկյան Հանրապետություն | 80.50 | 154 |  Շրի Լանկա Շրի Լանկա | 26.55 | |
| 33 |  Թուրքմենստան Թուրքմենստան | 125.89 | 94 |  Լիբերիա Լիբերիա | 79.84 | 155 |  Հարավային Կորեա Հարավային Կորեա | 25.48 | |
| 34 |  Ղազախստան Ղազախստան | 124.19 | 95 |  Սիրիա Սիրիա | 79.31 | 156 |  Իտալիա Իտալիա | 25.15 | |
| 35 |  Գանա Գանա | 124.02 | 96 |  Հարավային Սուդան Հարավային Սուդան | 78.18 | 157 |  Ֆինլանդիա Ֆինլանդիա | 24.54 | |
| 36 |  Գվինեա Բիսաու Գվինեա Բիսաու | 121.60 | 97 |  Դոմինիկյան Հանրապետություն Դոմինիկյան Հանրապետություն | 76.94 | 158 |  Կոստա Ռիկա Կոստա Ռիկա | 24.44 | |
| 37 |  Գվինեա Գվինեա | 121.12 | 98 |  Սենտ Լյուսիա Սենտ Լյուսիա | 76.66 | 159 |  Մալթա Մալթա | 24.12 | |
| 38 |  Բուրունդի Բուրունդի | 120.74 | 99 |  ԱՄԷ ԱՄԷ | 74.74 | 160 |  Դանիա Դանիա | 23.60 | |
| 39 |  Կոնգոյի Հանրապետություն Կոնգոյի Հանրապետություն | 120.40 | 100 |  Մավրիտանիա Մավրիտանիա | 74.41 | 161 |  Ճապոնիա Ճապոնիա | 23.21 | |
| 40 |  Սիերա Լեոնե Սիերա Լեոնե | 120.14 | 101 |  Գրենադա Գրենադա | 73.84 | 162 |  Պերու Պերու | 22.60 | |
| 41 |  Բանգլադեշ Բանգլադեշ | 119.20 | 102 |  Սենտ Վինսենթ և Գրենադիններ Սենտ Վինսենթ և Գրենադիններ | 73.32 | 163 |  Սալվադոր Սալվադոր | 22.58 | |
| 42 |  Բենին Բենին | 119.03 | 103 |  Կաբո Վերդե Կաբո Վերդե | 71.23 | 164 |  ԱՄՆ ԱՄՆ | 22.27 | |
| 43 |  Պապուա Նոր Գվինեա Պապուա Նոր Գվինեա | 118.90 | 104 |  Ճամայկա Ճամայկա | 70.26 | 165 |  Նոր Զելանդիա Նոր Զելանդիա | 22.24 | |
| 44 |  Կամերուն Կամերուն | 118.87 | 105 |  Թունիս Թունիս | 68.10 | 166 |  Բելգիա Բելգիա | 21.11 | |
| 45 |  Սամոա Սամոա | 118.02 | 106 |  Նեպալ Նեպալ | 67.32 | 167 |  Նիդերլանդներ Նիդերլանդներ | 20.66 | |
| 46 |  Նամիբիա Նամիբիա | 117.61 | 107 |  Բոլիվիա Բոլիվիա | 67.18 | 168 |  Կիպրոս Կիպրոս | 20.33 | |
| 47 |  Սուրինամ Սուրինամ | 117.53 | 108 |  Ալժիր Ալժիր | 66.29 | 169 |  Միացյալ Թագավորություն Միացյալ Թագավորություն | 20.17 | |
| 48 |  Ռուսաստան Ռուսաստան | 117.23 | 109 |  Անտիգուա և Բարբուդա Անտիգուա և Բարբուդա | 65.96 | 170 |  Շվեդիա Շվեդիա | 19.81 | |
| 49 |  Ջիբութի Ջիբութի | 117.12 | 110 |  Եգիպտոս Եգիպտոս | 65.24 | 171 |  Ավստրիա Ավստրիա | 19.61 | |
| 50 |  Բուլղարիա Բուլղարիա | 116.86 | 111 |  Լիտվա Լիտվա | 65.24 | 172 |  Իռլանդիա Իռլանդիա | 19.27 | |
| 51 |  Պակիստան Պակիստան | 116.52 | 112 |  Տոնգա Տոնգա | 65.01 | 173 |  Գերմանիա Գերմանիա | 18.75 | |
| 52 |  Տոգո Տոգո | 116.50 | 113 |  Հնդկաստան Հնդկաստան | 64.97 | 174 |  Լյուքսեմբուրգ Լյուքսեմբուրգ | 18.65 | |
| 53 |  Բոսնիա և Հերցեգովինա Բոսնիա և Հերցեգովինա | 116.43 | 114 |  Լիբիա Լիբիա | 64.09 | 175 |  Սինգապուր Սինգապուր | 18.41 | |
| 54 |  Չադ Չադ | 115.36 | 115 |  Հորդանան Հորդանան | 62.96 | 176 |  Իսլանդիա Իսլանդիա | 18.39 | |
| 55 |  Նիգերիա Նիգերիա | 114.20 | 116 |  Սեյշելյան կղզիներ Սեյշելյան կղզիներ | 62.39 | 177 |  Իսպանիա Իսպանիա | 18.37 | |
| 56 |  Կոնգոյի Դեմոկրատական Հանրապետություն Կոնգոյի Դեմոկրատական Հանրապետություն | 112.53 | 117 |  Բութան Բութան | 60.70 | 178 |  Նորվեգիա Նորվեգիա | 18.16 | |
| 57 |  Անգոլա Անգոլա | 112.25 | 118 |  Բահամյան Կղզիներ Բահամյան Կղզիներ | 60.37 | 179 |  Ավստրալիա Ավստրալիա | 17.13 | |
| 58 |  Չինաստան Չինաստան | 110.80 | 119 |  Բարբադոս Բարբադոս | 58.54 | 180 |  Իսրայել Իսրայել | 16.79 | |
| 59 |  Գամբիա Գամբիա | 108.94 | 120 |  Իրան Իրան | 57.21 | 181 |  Ֆրանսիա Ֆրանսիա | 16.74 | |
| 60 |  Սուդան Սուդան | 108.71 | 121 |  Մավրիկիոս Մավրիկիոս | 56.52 | 182 |  Կանադա Կանադա | 15.12 | |
| 61 |  Սան Տոմե և Պրինսիպի Սան Տոմե և Պրինսիպի | 107.87 | 122 |  Պարագվայ Պարագվայ | 53.27 | 183 |  Շվեյցարիա | Շվեյցարիա | | 14.92 |
Պատմություն

Էպիզոդիկ և ընտանեկան կաթվածի մասին նկարագրություններ եղել են Միջագետքում և Պարսկաստանում դեռևս մ.թ.ա 2-րդ հազարամյակում[204]։ Հիպոկրատը առաջին անգամ նկարագրել է մի ֆենոմեն[205], որը արտահայտվում են հանկարծակի առաջացող պարալիզով, որը հաճախ կապված էր իշեմիայի հետ[206]։ Հիպոկրատը այս ֆոնոմենը անվանեց «ապոպլեքսիա» որը հունարենից թարգմանաբար նշանակում է «բռնությամբ տապալել»։ Կաթված(stroke) տերմինը դեռևս 1599 թվականին կիրառվել է որպես «ապոպլեքսիկ ցնցման» հոմանիշ, հունարենից բառացի թարգմանությամբ[207]։
1658 թվականին Յոհան Յակոբ Վեգերը (1620–1695) իր «ապոպլեքսիա» աշխատությունում նկարագրել է հոմոռագիկ կաթվածը, նա նշել է, որ մարդիկ ովքեր մահացել են ապոպլեքսիայից գլխուղեղում ունեցել են արյունահոսություն[42][205]։ Վեգերը հայտանբերել է գլխուղեղի հիմնական անոթները՝ քնային և ողնաշարային զարկերակները, նա նաև նկարագրել է իշեմիկ կաթվածը, բացատրելով որ ապոպլեքսիան կարող է առաջանալ նաև գլխուղեղի անոթների խցանման հետևանքով[42]։ Ռուդոլֆ Վիրխովը առաջին անգամ նկարագրեց թրոմբոէմբոլիզմը որպես գլխավոր պատճառ[208]։
«Ուղեղանոթային պատահարը» ներկայացվել է 1927 թվականին, նկարագրվելով որպես՝ գլխուղեղի արյունամատակարարման սուր խանգարման հետևանք[209]։ Պատահար բառը ժամանակակից գրականությունում չի կիրառվում, քանի որ այն չի ընգծում ռիսկի գործոնների կառավարելիության մասին[210][211][212]։ Կիրառելի է նաև ուղեղանոթային ինսուլտ տերմինը[213]։
Սկսած 1990 թվականից Ամերիկայի կաթվածի ասոցացիայի առաջարկով կիրառեկի է գլխուղեղի կաթված տերմինը[213], որը ընգծում է կաթվածը որպես արագ զարգացող սուր պրոցես[214], այն կիրառելի է և իշեմիկ և հեմոռագիկ կաթվածի համար[215]։
Հետազոտություն
Անգիոպլաստիկա և ստենտավորում
Անգիոպլաստիկան և ստենտավորումը դիտարկվում է որպես իշեմիկ կաթվածի բուժման մեթոդ։ Ներգանգային ստենտավորումը որը կատարվում է ախտանշանային ստենոզի դեպքում, 90-98% դեպքերում տեխնիկապես հաջողվում է, այսինքն հնարավոր է լինում անոթի լուսանցքը բացել ավելի քան 50%-ով, սակայն միջամտությունից հետո 4-10% դեպքերում լինում են բարդություններ։ Հետագայում ռեստենոզի և կրկնակի կաթվածի հավանականությունը բավականին բարենպաստ է։ Այս միջամտությունը դեռ կարիք ունեն ռանդոմիզացված հետազոտության արդյունքների վերջնական գնահատման համար[216]։
Նեյրոպրոտեկցիա
Նեյրոպրոտեկտիվ պրեպարատները ինչպես օրինակ հակաօքսիդանտները որոնք չեզոքացնում են թթվածնի ազատ ռադիկալները, կամ պրեպարատները որոնք արգելակում են բջջի ծրագրավորված մահը, նաև բջջի գրգռող նեյրոմիջնորդանյութերի արգելակիչները փորձարարական հետազոտություններում ցույց են տվել որ թթվածնաքաղցի պայմաններում նվազեցնում են բջջի վնասումը։ Մինչև վերջերս նեյրոպրոտեկցիային ուղղված կլինիկական հետազոտություննրը ձախողվել են, բացառությամբ բարբիտուրատներով իդուկցված խորը կոմային։ Որոշ աղբյուրներ փաստում են նատրիումի երկսուֆենտոնի նեյրոպրոտեկտիվ հատկության մասին[217]։ Համարվում է որ այն ազդում է արյունատար անոթների էնդոթելի վրա ազդելով։ Սակայն հետագայում 2-րդ ավելի լայնամաշտաբ հետազոտության ընթացքում այս դեղի արդյունավետությունը ապացուցել չհաջողվեց[42], այսպիսով նատրիումի երկսուֆենտոնի արդյունավետությունը այժմ հարցականի տակ է[218]։
Հիպերբարիկ օքսիգենացիան հետազոտվել է որպես հավանական նեյրոպրոտեկտիվ միջոց, 2014 թվականի դրությամբ թև չի բացառվել նրա արդյունավետությունը, սակայն այս միջոցը դեռ կարիք ունի հավելյալ հետազոտությունների[219]։ Միկրոգլիալ բջիջների ակտիվացման կանոնավորումը կարող է մեղմացնել հեմոռագիկ կաթվածի վնասումը և խթանել հետագա վերականգման գործընթացին[220]։
Ծանոթագրություններ
Գրականություն
- Клиническая неврология с основами медико-социальной экспертизы. СПб.։ ООО «Медлайн-Медиа», 2006.
- J. P. Mohr, Dennis Choi, James Grotta, Philip Wolf (2004). Stroke։ Pathophysiology, Diagnosis, and Management. New York։ Churchill Livingstone. ISBN 0-443-06600-0. OCLC 50477349 52990861.
- Charles P. Warlow, Jan van Gijn, Martin S. Dennis, Joanna M. Wardlaw, John M. Bamford, Graeme J. Hankey, Peter A. G. Sandercock, Gabriel Rinkel, Peter Langhorne, Cathie Sudlow, Peter Rothwell (2008). Stroke։ Practical Management (3rd ed.). Wiley-Blackwell. ISBN 1-4051-2766-X.
Արտաքին հղումներ
- Հեմորագիական կաթված. Պիրադով Մ. Ա. Արխիվացված 2011-09-01 Wayback Machine(ռուս.)
- Կթաված դեմ պայքարի ազգային միության պաշտոնական կայք(ռուս.)
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Կաթված» հոդվածին։ |
| Այս հոդվածի կամ նրա բաժնի որոշակի հատվածի սկզբնական կամ ներկայիս տարբերակը վերցված է Քրիեյթիվ Քոմմոնս Նշում–Համանման տարածում 3.0 (Creative Commons BY-SA 3.0) ազատ թույլատրագրով թողարկված Հայկական սովետական հանրագիտարանից (հ․ 5, էջ 168)։ |

