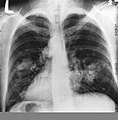
நுரையீரல் புற்றுநோய்
நுரையீரலில் உள்ள திசுக்களில் கட்டுப்பாடற்ற உயிரணு வளர்ச்சி ஏற்படுவதே நுரையீரல் புற்றுநோய் எனப்படுகிறது. இவ்வாறான உயிரணு வளர்ச்சி நுரையீரல் தவிர அருகில் இருக்கும் உயிரணுக்களில் ஊடுருவி பரவுவதால் புற்றுநோய் உடலில் பரவுவதற்கு வழிவகுக்கிறது. பெரும்பாலான முதன்மையான நுரையீரல் புற்றுநோய்கள் தோல் மேல்புற உயிரணுக்களுடன் சேர்ந்து நுரையீரலின் தீவிரப் புற்றுநோயாக உண்டாகிறது. மனிதர்களின் புற்றுநோய் தொடர்பான இறப்புகளுக்கு அதிக பங்கேற்பது நுரையீரல் புற்றுநோய் ஆகும். 2004 ஆம் ஆண்டு வரை உலகளவில் 1.3 மில்லியன் மக்கள் நுரையீரல் புற்றுநோயால் பாதிக்கப்பட்டு இறந்துள்ளனர்.[1] மூச்சுத் திணறல், இருமல் (இரத்தம் வருமாறு இருமுவது) மற்றும் உடல் எடை குறைதல் போன்றவை இந்த நோய்க்கான அறிகுறிகளாக உள்ளன.[2]
| Lung cancer | |
|---|---|
 | |
| Cross section of a human lung. The white area in the upper lobe is cancer; the black areas are discoloration due to smoking. | |
| வகைப்பாடு மற்றும் வெளிச்சான்றுகள் | |
| சிறப்பு | புற்றுநோயியல், pulmonology |
| ஐ.சி.டி.-10 | C33.-C34. |
| ஐ.சி.டி.-9 | 162 |
| நோய்களின் தரவுத்தளம் | 7616 |
| மெரிசின்பிளசு | 007194 |
| ஈமெடிசின் | med/1333 med/1336 emerg/335 radio/807 radio/405 radio/406 |
| பேசியண்ட் ஐ.இ | நுரையீரல் புற்றுநோய் |
| ம.பா.த | D002283 |
சிற்றணு நுரையீரல் தீவிரப் புற்றுநோய் மற்றும் சிற்றணு அல்லாத நுரையீரல் தீவிரப் புற்றுநோய் போன்றவை நுரையீரல் புற்றுநோயின் முக்கிய வகைகளாகும். இந்த நோய்களுக்கான சிகிச்சை முறைகள் மாறுபடுவதால் இந்நோய்களை வேறுபடுத்துவது மிகவும் முக்கியமாகிறது. சில நேரங்களில் சிற்றணு அல்லாத நுரையீரல் தீவிரப் புற்றுநோய்க்கு(NSCLC) அறுவை சிகிச்சையுடன் சிகிச்சையளிக்கப்படுகிறது. சிற்றணு நுரையீரல் தீவிரப் புற்றுநோய்க்கு (SCLC) வேதிச்சிகிச்சை மற்றும் கதிரியக்க சிகிச்சைகளின் மூலம் சிகிச்சையளிக்கப்படுகிறது.[3] நீண்டகாலமாக புகைப் பிடிக்கும் பழக்கம் இருப்பது நுரையீரல் புற்றுநோய் ஏற்படுவதற்கு முக்கிய காரணமாக உள்ளது.[4] புகைப்பிடிக்கும் பழக்கமற்றவர்களுக்கும் 15% நுரையீரல் புற்றுநோய் தாக்குகிறது[5]. மரபுவழி காரணங்கள்,[6][7] கதிரியக்கத் தனிமம் வாயு,[8] ஆஸ்பெஸ்டாஸ்,[9] காற்று மாசுபாடு[10][11][12] மற்றும் புகைப்பிடிப்பவர்களின் புகையை முகர்தல் போன்றவை பெரும்பாலும் இதற்கு காரணமாக அமைகின்றன.[13][14]
மார்பு கதிர்வரைபடம் மற்றும் கணித்த சிறப்புக் கதிர்வீச்சு வரைவி (CT ஸ்கேன்) போன்றவற்றின் மூலமாக நுரையீரல் புற்றுநோய் தாக்கியிருப்பதை அறிந்து கொள்ளலாம். உயிர்த் திசு ஆய்வின் மூலமாக இதன் நோயறிதல் உறுதி செய்யப்படுகிறது. நுரையீரல் ஊடு சோதிப்பு அல்லது CT-வழியான உயிர்த் திசு ஆய்வு போன்றவற்றின் மூலமாக இது செயல்படுத்தப்படுகிறது. புற்றுநோயின் திசுவியல் வகை, நிலை (நோய் பரவியுள்ள அளவு) மற்றும் நோயாளியின் நடவடிக்கைகள் போன்றவற்றைப் பொறுத்தே சிகிச்சை மற்றும் நோய் குணமடைதல் கணிப்பு போன்றவை அமைகின்றன. அறுவை சிகிச்சை, வேதிச்சிகிச்சை மற்றும் கதிரியக்க சிகிச்சை போன்றவை இந்நோய்க்கு அளிக்கப்படும் சிகிச்சை முறைகளாகும். நோயின் தாக்கம், உடல்நிலை மற்றும் பிற காரணங்களைப் பொருத்து இந்நோய் தாக்கியவர்கள் உயிருடன் இருக்கும் காலம் மாறுபடுகிறது. ஆனால் ஐந்து-ஆண்டுகள் காலகட்டத்தில் கணிக்கப்பட்ட நுரையீரல் புற்றுநோய் நோயாளிகளின் வாழ்வு சதவீதம் 14 சதவீதமாகவே உள்ளது.[2]
வகைப்பாடு
திசுவியல் வகையைப் பொருத்து நுரையீரல் புற்றுநோய்கள் வகைப்படுத்தப்படுகின்றன. இந்த வகைப்படுத்துதலில், மருத்துவ நடவடிக்கை மற்றும் நோய்க்கான முன்கணிப்புக்கான முக்கிய அம்சங்கள் உள்ளன. நுரையீரல் புற்றுநோய்களில் அதிகமாக இருக்கும் வகையாகக் கருதப்படும் நுரையீரல் தீவிரப் புற்றுநோயானது தோல் மேல்புறச் செல்களின் புற்றுகளில் இருந்து உருவாகிறது. நுரையீரல் தீவிரப் புற்றுநோய்களில் மிகுதியாகக் காணப்படும் இரண்டு திசுவியல் வகைகளானது, திசுவியலாளர்கள் மூலமாக உருப்பெருக்கியின் வழியாகக் காணப்பட்டு அளவு மற்றும் தோற்றத்தை அடிப்படையாகக் கொண்டு புற்றுநோயை உண்டாக்கும் உயிரணுக்கள் வகைப்படுத்தப்பட்டன: சிறியவை அல்லாத உயிரணு மற்றும் சிறிய உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் என அவை வகைப்படுத்தப்பட்டன.[15] இதுவரை சிறியவை அல்லாத உயிரணு வகையே அதிகமாகக் காணப்பட்டு வருகிறது (அட்டவணையைக் காண்க).
| நுரையீரல் புற்றுநோயின் திசுவியல் வகைகளின் அலவு எண் [15] | |
| திசுவியல் வகை | அலவு எண் |
|---|---|
| சிறியவையல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் | 80.4 |
| சிறிய உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் | 16.8 |
| புற்றனையம்[16] | 0.8 |
| சதைப்புற்று[17] | 0.1 |
| பெயர் குறிப்பிடப்படாத நுரையீரல் புற்றுநோய் | 1.9 |
சிற்றணு அல்லாத நுரையீரல் தீவிரப் புற்றுநோய் (NSCLC)

சிற்றணு அல்லாத நுரையீரல் தீவிரப் புற்றுநோய்களின் நோய் முன்கணிப்பு மற்றும் சிகிச்சை போன்றவை ஓரேமாதிரியாக இருப்பதால் இவையனைத்தும் ஒரே குழுவாக வகைப்படுத்தப்பட்டுள்ளன. மூன்று முக்கிய உப-வகைகள் பின்வருமாறு: செதிள் உயிரணு நுரையீரல் தீவிரப் புற்றுநோய், காளப்புற்று மற்றும் பெரிய உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் ஆகியவையாகும்.
| ' 'புகைப்பழக்கம் உள்ளவர்கள் மற்றும் புகைப்பழக்கம் இல்லாதவர்களிடம் உண்டாகும் சிற்றணு அல்லாத நுரையீரல் புற்றுநோயின் உப-வகைகள்[18] | |||
| திசுவியலின் உப-வகை | சிற்றணு அல்லாத நுரையீரல் புற்றுநோய்களின் அலவு எண் (%) | ||
|---|---|---|---|
| புகைப்பழக்க உள்ளவர்கள் | புகைப்பழக்கம் அற்றவர்கள் | ||
| செதிள் உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் | 42 | 33 | |
| காளப்புற்று | காளப்புற்று (வேறென்று குறிப்பிடாவிட்டால்) | 39 | 35 |
| புரோன்சியோலர்வெலர்(Bronchioloalveolar) புற்றுநோய் | 4 | 10 | |
| புற்றனையம் | 7 | 16 | |
| மற்றவை | 8 | 6 | |
நுரையீரல் புற்றுநோய் நிகழ்வுகளில் 25 சதவீதத்திற்குக் காரணமாக இருக்கும் [19] செதிள் உயிரணு நுரையீரல் புற்றுநோயானது வழக்கமாக மூச்சுக் குழாயின் மத்தியத்திற்கு அருகில் தொடங்குகிறது. பொதுவாக கட்டியின் மையப்பகுதியில் உட்குழிவான பிளவை மற்றும் அது தொடர்புடைய திசு இறப்பு போன்றவை காணப்படுகின்றன. நன்கு-வேறுபடுத்திக்காட்டக்கூடிய செதிள் உயிரணு நுரையீரல் புற்றுநோய்கள் பெரும்பாலும் மற்ற புற்றுநோய் வகைகளைக் காட்டிலும் மிகவும் மெதுவாகவே வளர்ச்சி பெறுகின்றன.[3]
சிற்றணு அல்லாத நுரையீரல் புற்றுநோய்களில் 40 சதவீதத்திற்கு காளப்புற்று காரணமாக இருக்கிறது.[19] இது வழக்கமாக நுரையீரல் திசுவின் புறப்பகுதியில் இருந்து உருவாகிறது. புகைப்பழக்கம் இருப்பவர்களிடமே காளப்புற்று நோய் பெரும்பாலும் உண்டாகிறது; எனினும் புகைப்பழக்கமே அற்ற சிலருக்கும் இப்புற்று நோய் தாக்குகிறது. நுரையீரல் புற்றுநோயின் பெரும்பாலான பொதுவான வடிவம் காளப்புற்றே ஆகும்.[20] காளப்புற்றின் உபவகையான புரோன்சியோல்வெலர் புற்றுநோயானது புகைப்பழக்கமற்ற பெண்களைப் பெரும்பாலும் தாக்குகிறது. மேலும் இதற்கான சிகிச்சையின் போது மாறுபட்ட எதிர்விளைவுகளும் உண்டாகின்றன.[21]
சிறிய உயிரணு நுரையீரல் புற்றுநோய் (SCLC)

சிறிய உயிரணு நுரையீரல் புற்றுநோயானது குறைவாகவே ஏற்படுகிறது. முன்பு இவ்வகை "ஓட் செல்" புற்றுநோய் என அழைக்கப்பட்டு வந்தது.[22] பெரும்பாலும் பெரிய காற்றுப் பாதைகளில்(முதன்மை மற்றும் இணை மூச்சுக் குழாய்) இவை உண்டாகி துரிதமாக வளர்ச்சி பெற்று பெரிய அளவில் வளர்ந்து விடுகின்றன.[23] இந்த சிறிய உயிரணுக்கள் அடர்த்தியான நரம்பு சுரப்பி மணியுருக்களை (இந்தக் கொப்புளங்களானது நாளமில்லா நரம்பிய உட்சுரப்பு இயக்குநீரைக் கொண்டுள்ளன) கொண்டுள்ளன. இவை உட்சுரப்பு/புதுப்பெருக்கப் பக்கவிணை நோய்க்குறியீட்டையும் இக்கட்டிக்கு அளிக்கின்றன.[24] தொடக்கத்தில் வேதிசிகிச்சை மற்றும் கதிரியக்கத்தினால் அதிகமாக பாதிக்கப்படக்கூடியதாக இருந்தாலும், பெரும்பாலும் இந்த சிகிச்சைகளினால் உடலின் பல பகுதிகளுக்குப் பரவும் தன்மை கொண்டவையாக உள்ளன. சிறிய உயிரணு நுரையீரல் புற்றுநோய்கள் நீண்டகாலமாக அளவான மற்றும் பரவலான நோய் நிலை என இரண்டாக வகைப்படுத்தப்படுகின்றன. இந்த வகையான நுரையீரல் புற்றுநோய்கள் புகைப்பழக்கத்துடன் நெருங்கிய தொடர்பைக் கொண்டுள்ளன.[25]
மற்றவை
பல்வேறு புற்றுகளைக் கொண்ட நுரையீரல் புற்றுநோய்கள் உள்ளன. இதனுடன் உள்ள கட்டிகளில் பொதுவாக ஒன்றுக்கு மேற்பட்ட உபவகைகள் உள்ளன.[26]
தற்போது, நுரையீரல் மற்றும் உள்உடல் கட்டிகளின் திசுவியல் வகைப்பாட்டின் 4வது பதிப்பே மிகவும் பரவலாக அங்கீகரிக்கப்பட்டு பயன்படுத்தப்படும் நுரையீரல் புற்றுநோய் வகைப்பாடு முறையாக உள்ளது. 2004 ஆம் ஆண்டு உலக சுகாதார நிறுவனமும் நுரையீல் புற்றுநோய் ஆய்விற்கான சர்வதேச கழகமும் இணைந்து இப்பதிப்பை வெளியிட்டன. சிற்றணு அல்லாத நுரையீரல் புற்றுநோயின் ஏராளமான பிற நுண்திசுப்பிணி உண்ம உருக்கள் இதன் மூலம் அடையாளம் கண்டுகொள்ளப்பட்டன. இதில் sarcomatoid carcinoma, உமிழ்நீர் மிகைப்பு சுரப்பிக் கட்டிகள், புற்றனையக் கட்டி மற்றும் adenosquamous புற்றுநோய் உள்ளிட்ட பல்வேறு கூடுதலான உபவகைகளும் அமைக்கப்பட்டது. adenosquamous புற்றுநோய் உபவகையில் குறைந்த பட்சம் காளப்புற்று மற்றும் செதிள் உயிரணு புற்றுநோயின் 10 சதவீதக் கட்டிகளைக் கொண்டுள்ளது. சிற்றணு புற்றுநோய் மற்றும் சிற்றணு அல்லாத புற்றுநோயும் கலந்திருக்கும் ஒரு கட்டி கண்டுபிடிக்கப்படும் போது, சிறிய உயிரணுப் புற்றுநோயின் மாற்று வடிவமாக அது வகைப்படுத்தப்பட்டு ஒருங்கிணைந்த சிற்றணு புற்றுநோய் என அழைக்கப்படுகிறது. தற்போது ஒருங்கிணைந்த சிற்றணு புற்றுநோய் மட்டுமே சிறிய உயிரணு புற்றுநோயின் மாற்று வடிவமாகக் கண்டறியப்பட்டுள்ளது.
புளூரோபல்மனரி கருத்திசுக்கட்டி மற்றும் புற்றனையக் கட்டி போன்றவை குழந்தைகளையும் சிறுவர்களையும் அதிகமாகத் தாக்கக்கூடிய நுரையீரல் புற்றுநோய்களாகும்.[27]
இரண்டாம் நிலைப் புற்றுநோய்கள்

உடலின் மற்ற பகுதிகளில் இருந்து கட்டிகளின் நோய் இடம் மாறுவதற்கான பொதுவான இடமாக நுரையீரல் உள்ளது. இரண்டாம் நிலைப் புற்றுநோய்களானது அவை உருவான இடங்களில் இருந்து வகைப்படுத்தப்படுகின்றன. உதாரணமாக மார்புப் புற்றுநோயானது நுரையீரலுக்குப் பரவியிருக்கும் போதும் மார்புப் புற்றுநோய் என்றே அழைக்கப்படுகிறது. நோய் இடம் மாற்றமானது பெரும்பாலும் மார்பு ஊடுகதிர் நிழற்படத்தில் பார்க்கும் போது குறிப்பிடத்தக்க வட்டமாகத் தோன்றுகிறது.[28] தனித்த வட்ட நுரையீரல் நுண்கணுக்களானது பெரும்பாலும் நிச்சயமற்ற நோய்க் காரணிகளாக இருப்பதில்லை. ஆகவே நுரையீரல் உயிர்த்திசு ஆய்வு தேவைப்படலாம்.
பெரும்பாலும் சிறுவர்களுக்கு இரண்டாம் நிலை நுரையீரல் புற்றுநோய்களே உண்டாகின்றன.[27]
முதன்மையான புற்று நோய்களானது பெரும்பாலும் அதிரனற் சுரப்பிகள், கல்லீரல், மூளை மற்றும் எலும்பு போன்றவற்றிற்கு நோய் இடமாற்றம் செய்கின்றன.[3]
நோய் நிலை
நுரையீரல் புற்றுநோய் நிலை என்பது புற்றுநோய் தொடங்கிய இடத்தில் இருந்து எவ்வளவு பரவியிருக்கிறது என்பதன் மதிப்பீடாகும். நுரையீரல் புற்றுநோயின் நோய் குணமடைதல் கணிப்பு மற்றும் தேவையான சிகிச்சையைப் பாதிக்கும் ஒரு முக்கிய காரணியாக இது உள்ளது. சிற்றணு அல்லாத நுரையீரல் புற்றுநோயானது IA ("ஒன் எ"; நோய் குணமடைதல் கணிப்பின் சிறப்பான நிலை) முதல் IV ("நான்கு"; மோசமான நிலை) வரை வகைப்படுத்தப்படுகிறது.[29] சிறிய உயிரணு நுரையீரல் புற்றுநோயானது மார்பின் ஒரு பகுதியினுள் மட்டும் பரவியும் ஒரே கதிரியக்க சிகிச்சை களத்தின் எல்லையினுள் இருந்தாலும் அது கட்டுப்படுத்தக்கூடிய நிலை யில் இருப்பதாக வகைப்படுத்தப்படுகிறது. இல்லையெனில் நோய் மோசமான நிலை யை அடைந்ததாக வகைப்படுத்தப்படுகிறது.[23]
குறிகளும் அறிகுறிகளும்
நுரையீரல் புற்றுநோய் இருப்பதற்கான அறிகுறிகள் பின்வருமாறு:[30]
ஒரு வேளை சுவாசப்பாதையில் புற்றுக்கட்டி வளர்ந்திருந்தால், அது சுவாச ஓட்டத்தைத் தடைப்படுத்தலாம். அது சுவாசப் பிரச்சினைகள் ஏற்படக் காரணமாகிவிடும். அடைப்பு ஏற்பட்டிருக்கும் பகுதிக்கு பின்னால் சுரப்பு நீர் திரள்வதற்கு இது வழிவகுக்கலாம். நோயாளிக்கு நுரையீரலழற்சி நோய்த்தாக்கநிலை ஏற்படலாம். பல நுரையீரல் புற்றுநோய்களுக்கு மிகச்சிறந்த இரத்த ஓட்டம் இருக்கும். புற்றுக்கட்டியை சுற்றிய பகுதிகள் வலுவற்றதாக இருக்கலாம். இது சுவாசப்பாதையினுள் புற்றுக்கட்டியில் இருந்து இரத்தக் கசிவு ஏற்பட வழிவகுக்கக் கூடும். அதனைத்தொடர்ந்து அந்த இரத்தமானது இருமும்போது வாய்வழியாக வெளிவரலாம்.
புற்றுக்கட்டியின் வகையினைச் சார்ந்து, புதுப்பெருக்கப்பக்கவிணைக் கூறு என்று பொதுவாக அழைக்கப்படும் நிலை நோய்த்தாக்கத்தின் ஆரம்பத்தில் ஏற்படக்கூடும்.[31] நுரையீரல் புற்றுநோயில் இந்தக் குறிப்பிடத்தக்க நிகழ்வானது லாம்பர்ட்-ஈட்டன் தசைவலுக்குறை நோய்க்குறியீடு (Lambert-Eaton myasthenic syndrome) (தன் எதிர்பொருள் காரணமாக ஏற்படும் தசைப் பலவீனம்), கால்சியம் மிகைப்பு (hypercalcemia) அல்லது பொருத்தமற்ற சிறுநீர்க் குறைப்பி இயக்குநீர் நோய்க்குறியீடு (syndrome of inappropriate antidiuretic hormone) (SIADH) உள்ளிட்டவற்றைக் கொண்டிருக்கலாம். பான்கோஸ்ட் புற்றுக்கட்டிகள் (Pancoast tumor) என்று அறியப்படும் நுரையீரலின் மேல்புறத்தில் (உச்சி) ஏற்பட்ட புற்றுக்கட்டிகள்[32], பரிவு நரம்பு மண்டலத்தின் பகுதிகளில் தாக்குதலை ஏற்படுத்தக் கூடும். இதனால் வியர்க்கும் விதங்களில் மாற்றம் மற்றும் கண் தசைச் சிக்கல்கள் (ஹார்னரின் நோய்க்குறியீடு (Horner's syndrome) என்று அழைக்கப்படும் நோய்க்குறியீடின் சேர்க்கை) போன்றவற்றுக்கு வழிவகுக்கும். அத்துடன் புயவலையின் (brachial plexus) தாக்குதல் காரணமாக தசை வலுக்குறைவும் ஏற்படும்.
வயது குறைவானவர்களில் நுரையீரல் புற்றுநோயின் பெரும்பாலான அறிகுறிகள் (எலும்பு வலி, காய்ச்சல் மற்றும் எடை குறைதல்) குறிப்பிட இயலாதவையாக இருக்கின்றன. இது இருநோய் பாதிப்பு உடல்நலக்குறைவு ஏற்பட்டிருப்பதன் காரணமாக ஏற்படலாம்.[3] பல நோயாளிகளுக்கு அவர்களுக்கு அறிகுறிகள் தோன்றுவதற்கு முன்னர் மற்றும் மருத்துவ சிகிச்சை பெறுவதற்கு முன்னரே புற்றுநோயானது தொடங்கிய பகுதியிலிருந்து முழுவதுமாக பரவியிருக்கும். மூளை, எலும்பு, அதிரனற்சுரப்பிகள், மாறுபக்க (எதிர்ப்புற) நுரையீரல், கல்லீரல், இதய வெளியுறை மற்றும் சிறுநீரகங்கள் ஆகியவை புற்றுநோய் உடலில் பரவும் பொதுவான இடங்கள் ஆகும்.[33] நுரையீரம் புற்றுநோய் பாதிப்புக்குள்ளான சுமார் 10 சதவீதத்தினருக்கு நோயறிதலின் போது எந்த அறிகுறிகளும் தென்படுவதில்லை. இந்த புற்றுக் கட்டிகள் தொடர் மார்புக் கதிர்வீச்சு ஒளிப்பட வரைவியில் உடனடியாகக் கண்டறியப்படுகின்றன.[2]
காரணங்கள்
புற்று நோய்க் காரணிகள் (புகையிலை புகைப்பதில் இருப்பது போன்று), அயனியாக்கக் கதிர்வீச்சு மற்றும் அதிநுண்ணுயிரி தாக்குதல் போன்றவை எந்த புற்று நோய்க்கும் முக்கிய காரணங்களாக இருக்கின்றன. இவற்றால் பாதிக்கப்படும் போது நுரையீரலின் மூச்சுக்குழாயின் இருபிரிவுகளின் திசு அகவுறையின் (மூச்சுக்குழாயின் இருபிரிவுகள் சார்ந்த புறச்சீதப்படலம்) ஆக்சிசனற்ற ரைபோ கரு அமிலத்தில் படிப்படியான மாற்றங்கள் ஏற்படுகின்றன. அதில் அதிகமான திசுக்கள் சேதமடைந்தால் அதன் விளைவாக இறுதியாக புற்றுநோய் உருவாகின்றது.[3]
புகை பிடித்தல்

புகை பிடித்தல், குறிப்பாக சிகரெட்டுகள் புகைப்பது நுரையீரல் புற்று நோய்க்கு மிகவும் முக்கியமான காரணமாக இருக்கிறது.[34] சிகரெட்டானது ரேடான் சிதைவுத் தொடர்வரிசையில் இருந்து கதிரியக்க ஐசோடோப்பு, நைட்ரோசமைன் மற்றும் பென்சோபிரைன் உள்ளிட்ட அறுபதுக்கும் மேற்பட்ட அறியப்பட்ட[35] புற்று நோய்க் காரணிகளைக் கொண்டிருக்கிறது. மேலும் நிக்கோடினானது உடைந்த திசுக்களின் தீங்கு விளைவிக்கக் கூடிய வளர்ச்சிக்கான தடுப்பாற்றலைக் குறைக்கிறது.[36] உலகம் முழுவதும் கிட்டத்தட்ட 90 சதவீத நுரையீரல் புற்றுநோய் மரணங்கள் புகைபிடித்தலின் காரணமாகவே ஏற்படுகின்றன.[37] அமெரிக்காவில் 87 சதவீத (இதில் 90% ஆண்கள் மற்றும் 85% பெண்கள்) புற்றுநோயாளிகளுக்கு நோயின் காரணமாக புகை பிடித்தல் இருக்கிறது.[38] புகை பிடிக்கும் ஆண்களில் நுரையீரல் புற்றுநோய் ஏற்படும் இடர்பாடு 17.2% இருக்கிறது. புகை பிடிக்கும் பெண்களில் இந்த இடர்பாடு 11.6% ஆகும். இந்த இடர்பாடானது புகை பிடிக்காதவர்களில் குறிப்பிடத்தக்களவில் குறைவாக இருக்கிறது. அது ஆண்களில் 1.3 சதவீதமாகவும் பெண்களில் 1.4 சதவீதமாகவும் இருக்கிறது.[39]
புகை பிடிக்கும் பழக்கம் கொண்ட (கொண்டிருந்த மற்றும் தற்போதும் கொண்டிருக்கும்) பெண்கள் இயக்குநீர் சிகிச்சை எடுத்துக் கொண்டால், அவர்களுக்கு நுரையீரல் புற்றுநோயினால் இறக்கும் இடர்பாடு மிகவும் அதிகமாக இருக்கிறது. செல்பவுல்ஸ்கி (Chlebowski) மற்றும் பலரால் மேற்கொள்ளப்பட்டு 2009 ஆம் ஆண்டு வெளியிடப்பட்ட ஒரு ஆய்வில், இயக்குநீர் சிகிச்சை எடுத்துக்கொண்ட பெண்களுக்கு, மருந்துப் போலி எடுத்துக் கொண்ட பெண்களைக் காட்டிலும் 60 சதவீதம் அதிகமான மரண இடர்பாடு இருப்பதாக வெளியிடப்பட்டிருந்தது. இதில் ஆச்சரியத்துக்கு இடமின்றி தற்போதும் புகைபிடித்து வருபவர்களுக்கு இடர்பாடு அதிகமாகவும், அதற்கடுத்த இடத்தில் புகைப்பழக்கத்தை விட்டவர்களும் இருக்கின்றனர். புகைபிடிக்கும் பழக்கம் இல்லாதவர்களுக்கு மிகவும் குறைவாகவே இடர்பாடு இருக்கிறது. புகை பிடிக்கும் பெண்களில் (பழக்கத்தை விட்டவர்கள் அல்லது தற்போதும் தொடர்பவர்கள்), மருந்துப்போலி எடுத்துக் கொண்டவர்களில் 2.3 சதவீதத்தினர் நுரையீரல் புற்றுநோயால் இறக்கின்றனர். இவர்களிடன் ஒப்பிடுகையில் இயக்குநீர் சிகிச்சை மேற்கொண்டவர்களில் நுரையீரல் புற்றுநோயினால் 3.4 சதவீதத்தினர் இறக்கின்றனர்.[40]
ஒரு நபர் புகை பிடிக்கும் நேரம் (அத்துடன் எத்தனை தடவை புகைபிடிக்கிறார்) என்பது அந்த நபருக்கு நுரையீரல் புற்றுநோய் ஏற்படுவதற்கான வாய்ப்பை அதிகப்படுத்துவதில் காரணியாக இருக்கிறது. ஒரு நபர் புகை பிடிப்பதை நிறுத்தி விட்டால் சேதமடைந்த நுரையீரல் படிப்படியாக சரியாவதன் காரணமாக இந்த இடர்பாடு படிப்படியாகக் குறைகிறது. மேலும் மாசுபட்ட துகள்கள் படிப்படியாக நீக்கப்படுகின்றன.[41] மேலும் புகைபிடிப்பவர்களைக் காட்டிலும் புகைபிடிக்காதவர்களுக்கு ஏற்படும் நுரையீரல் புற்று நோயானது சிறப்பான நோய்க்குணமடையும் தன்மையைக் கொண்டிருப்பதற்கான சான்றுகள் இருக்கின்றன.[42] மேலும் சிகிச்சையின் போது புகைபிடிப்பதை நிறுத்திவிட்ட ஒரு நோயாளியைக் காட்டிலும் அந்த சமயத்திலும் புகை பிடிக்கும் நோயாளிகள் குறைவான ஆயுளே கொண்டிருக்கின்றனர்.[43]
பிறவினை புகைபிடித்தல், அதாவது மற்றவர் புகைபிடித்ததைச் சுவாசித்தல் ஆனது புகைபிடிக்காதவர்களிடம் நுரையீரல் புற்றுநோய் வருதற்கு ஒரு காரணமாக இருக்கிறது. பிறவினை புகைபிடிப்பவர்கள், புகைபிடிப்பவரோடு வாழ்பவர் அல்லது புகைபிடிப்பவருடன் பணிபுரிபவர் என வகைப்படுத்தப்படுகின்றனர். ஐக்கிய ஒன்றியம்,[44] ஐரோப்பா,[45] ஐக்கிய இராச்சியம்[46] மற்றும் ஆஸ்திரேலியா[47] ஆகிய நாடுகளில் மேற்கொள்ளப்பட்ட ஆய்வுகள் பிறவினை புகைபிடிப்பவர்களுக்கிடையில் தொடர்புடைய இடர்பாடானது குறிப்பிடத்தக்களவில் அதிகரித்திருப்பதாகத் தெரிவிக்கின்றன. நேரடியாக புகைபிடித்தலைக் காட்டிலும் பிறவினை புகைபிடிப்பது மிகவும் ஆபத்தானது என இடைப்பாய்வு புகைபிடித்தலின் சமீபத்திய சோதனை மூலம் தெரியவந்தது.[48]
10 முதல் 15% வரையிலான நுரையீரல் புற்றுநோய் நோயாளிகள் புகைபிடிக்காதவர்களாக இருக்கின்றனர்.[49] அதாவது அமெரிக்காவில் ஓவ்வொரு ஆண்டும் 20,000 முதல் 30,000 வரையிலான புகை பிடிக்காத நபர்கள் நுரையீரல் புற்று நோயினால் பாதிக்கபட்டிருப்பதாகக் கண்டறியப்படுகின்றனர். ஐந்து ஆண்டு கால ஆயுல் விகித ஆய்வுகளின் அடிப்படையில், இரத்தப் புற்றுநோய், கருப்பைப் புற்றுநோய் அல்லது எயிட்ஸ் ஆகியவற்றின் காரணமாக இறப்பவர்களை விட நுரையீரல் புற்று நோயினால் புகை பிடிக்காதவர்கள் அமெரிக்காவில் ஒவ்வொரு ஆண்டும் அதிகமாக இறந்திருக்கின்றனர்.[50]
ரேடான் வாயு
ரேடான் என்பது கதிரியக்க ரேடியத்தின் சிதைவினால் உருவாகும் நிறமும் மணமும் அற்ற வாயு ஆகும். இது பூமியின் புறப்பகுதியில் காணப்படும் யுரேனியத்தின் சிதைவு விளைபொருள் ஆகும். கதிரியக்க சிதைவு விளைபொருட்கள் மரபுக்கரு பொருட்களுடன் அயனியாக்கம் அடைந்து சடுதிமாற்றங்களுக்குக் காரணமாகின்றன. இவை சில நேரங்களில் புற்று நோயாக மாறுகின்றன. பொது மக்களிடம் நுரையீரல் புற்றுநோய் ஏற்படுவதில் ரேடானால் பாதிக்கப்படும் படி இருப்பதே புகை பிடித்தலுக்கு அடுத்தபடியாக இரண்டாவது முக்கிய காரணியாக இருக்கிறது.[8] ரேடான் செறிவில் ஒவ்வொரு 100 Bq/m^3 அளவு அதிகரிக்கும் போதும் இந்த நோய்க்கான இடர்பாடு 8 சதவீதத்தில் இருந்து 16 சதவீதமாக அதிகரிக்கிறது.[51] இடம் மற்றும் பூமியின் கீழுள்ள மணல் மற்றும் பாறைகளின் பொதிவு ஆகியவை சார்ந்து ரேடான் வாயு அளவுகள் வேறுபடுகின்றன. எடுத்துக்காட்டாக ஐக்கிய இராச்சியத்தில் கோர்ன்வால் (Cornwall) (அடிமூலக்கூறாக கிரானைட்டைக் கொண்டிருக்கும் பகுதி) போன்ற சில பகுதிகளில் ரேடான் வாயு முக்கிய பிரச்சினையாக இருக்கிறது. அதனால் அங்கு ரேடான் செறிவைக் குறைப்பதற்காக கட்டடங்கள் மின்விசிறிகள் மூலமாக கட்டாய காற்றோட்டத்திற்கு உட்படுத்தப்படுகின்றன. ஐக்கிய ஒன்றியத்தில் உள்ள பதினைந்து வீடுகளில் ஒன்றில் ரேடான் நிலைகள் பரிந்துரைக்கப்பட்ட வரையறையான லிட்டருக்கு 4 பிக்கொகுரீக்களுக்கும் (pCi/L) (148 Bq/m³) அதிகமாக இருப்பதாக ஐக்கிய ஒன்றிய சூழ்நிலைப் பாதுகாப்பு நிறுவனம் (United States Environmental Protection Agency) (இ.பி.எ) தோராயமாக மதிப்பிட்டிருக்கிறது.[52] ஐக்கிய ஒன்றியத்தில் இயோவா (Iowa) பகுதி மிகவும் அதிகபட்சமான சராசரி ரேடான் செறிவைக் கொண்டிருக்கிறது. இ.பி.எவின் செயல்பாட்டு அளவான 4 pCi/L க்கு மேல் நாட்பட்ட ரேடான் வெளிப்பாடு காரணமாக நுரையீரல் புற்று நோய் இடர்பாடு 50 சதவீதம் அதிகரித்திருப்பதாக ஆய்வுகள் தெரிவிக்கின்றன.[53][54]
கல்நார் அட்டை

கல்நார் அட்டையானது நுரையீரல் புற்று நோய் உள்ளிட்ட பல்வேறு நுரையீரல் சார்ந்த நோய்களுக்குக் காரணமாக இருக்கலாம். நுரையீரல் புற்றுநோய் உருவாக்கத்தில் புகையிலை புகைத்தல் மற்றும் கல்நார் அட்டை இரண்டும் இடையில் ஒருங்கியலுந் தன்மையுள்ள விளைவுகள் இருக்கின்றன.[9] ஐக்கிய இராச்சியத்தில் ஆண்களில் 2 முதல் 3% நுரையீரல் புற்றுநோய் மரணங்களுக்கு கல்நார் அட்டை காரணமாக இருக்கிறது.[55] இடைத்தோலியப்புற்று (mesothelioma) (இது நுரையீரல் புற்றுநோயில் இருந்து மாறுபட்டது) என்றழைக்கப்படும் நுரையீரல் உறையில் புற்றுநோய் ஏற்படவும் கல்நார் அட்டை காரணமாக இருக்கலாம்.
தீநுண்மங்கள்
விலங்குகளில் நுரையீரல் புற்றுநோய் ஏற்படுவதற்கு தீநுண்மங்கள் காரணமாக இருப்பதாக அறியப்பட்டிருக்கிறது.[56][57] அதே போன்ற பாதிப்பு மனிதர்களிலும் இருக்கிறது என சமீபத்திய ஆய்வுகளின் சான்றுகள் தெரிவிக்கின்றன. மனித கிளைக்கும் கட்டி தீநுண்மம்,[58] ஜெ.சி தீநுண்மம்,[59] சிமியன் தீநுண்மம் 40 (எஸ்.வி40), பி.கே தீநுன்மம் மற்றும் சைட்டோமிகாலோ தீநுண்மம் உள்ளிட்டவை பாதிப்பு உண்டாக்கும் தீநுண்மங்கள் ஆகும்.[60] இந்த தீநுண்மங்கள் செல் சுழற்சி மற்றும் தடுப்பு அபோப்டோசிஸ் போன்றவற்றை பாதிக்கக் கூடும். இதனால் கட்டுப்பாடற்ற செல் பகுப்பு ஏற்படும்.
துகள்மப்பொருள்
அமெரிக்க புற்றுநோய் அமைப்பின் ஒரு ஆய்வில், பெருங்குடும்பங்களில் நுரையீரல் புற்றுநோய் ஏற்பட துகள்மப்பொருள் நேரடியாக தொடர்பு கொண்டிருந்தது தெரியவந்தது. எடுத்துக்காட்டாக, காற்றில் துகள்களின் செறிவு 1 சதவீதம் அதிகரித்து இருந்தாலும் நுரையீரல் புற்றுநோய் உருவாவதற்கான வாய்ப்பு 14 சதவீதம் அதிகரிக்கிறது.[61][62] மேலும் துகள்களின் அளவும் இதில் முக்கிய பங்கு வகிக்கிறது. ஏனெனில் அதிநுண் துகள்கள் நுரையீரலில் நன்கு ஊடுருவுகின்றன.[63]
நோய் தோன்றும் முறை
மற்ற புற்றுநோய்களைப் போலவே நுரையீரல் புற்றுநோயும் புற்று மரபணுக்களின் செயலூக்கம் அல்லது புற்றுத் தணிப்பான் மரபணுக்களின் செயல் முடக்கம் ஆகியவற்றின் மூலமாகத் தொடங்குகிறது.[64] புற்று மரபணுக்கள் என்பவை நோயாளிக்கு புற்றுநோயின் பாதிப்பை எளிதில் உண்டாக்கக்கூடிய மரபணுக்களாக இருக்கின்றன. முன்னோடிப் புற்று மரபணுக்களில் குறிப்பிட்ட புற்றுநோய்க் காரணிகள் வெளிப்படும் போது அது புற்று மரபணுக்களாக மாறுவதாக நம்பப்படுகிறது.[65] கே-ராஸ் முன்னோடிப் புற்று மரபணுவின் திடீர் மாற்றங்கள் நுரையீரல் காளப்புற்று ஏற்படுவதில் 10 முதல் 30 சதவீதம் வரை பங்கு வகிக்கின்றன.[66][67] மேற்றோலுக்குரிய வளர்ச்சிக் காரணி ஏற்பி (epidermal growth factor receptor) (இ.ஜி.எஃப்.ஆர்) உயிரணு இனப்பெருக்கம், அபோப்டோசிஸ், இரத்தக் குழாய் வளர்ச்சி மற்றும் புற்றுக்கட்டித் தாக்குதல் ஆகியவற்றை முறைப்படுத்துகிறது.[66] இ.ஜி.எஃப்.ஆரின் திடீர் மாற்றங்கள் மற்றும் மிகைப்பு ஆகியவை சிறியவை அல்லாத உயிரணு நுரையீரல் புற்று நோயில் மிகவும் பொதுவானதாக இருக்கிறது. இது இ.ஜி.எஃப்.ஆர்-மட்டுப்படுத்திகளுக்கான சிகிச்சை மேற்கொள்வதற்கு வழிவகுக்கிறது. ஹெர்2/நியூ (Her2/neu) எப்போதாவதே பாதிக்கப்படுகிறது.[66] மரபுத்திரிசார் சேதமானது கலப்புப் பண்பகநிலையின் இழப்புக்கு வழிவகுக்கக் கூடும். இது புற்றுத் தணிப்பான் மரமணுக்களின் செயல் முடுக்கத்துக் காரணமாகலாம். 3பி, 5க்யூ, 13க்யூ மற்றும் 17பி ஆகிய மரபுத்திரிகளின் சேதம் என்பது குறிப்பாக சிற்றணு நுரையீரல் தீவிரப் புற்றுநோயில் மிகவும் பொதுவானதாக இருக்கிறது. 17பி மரபுத்திரியில் இடம்பெற்றிருக்கும் பி53 புற்றுத் தணிப்பான் ஆனது 60 முதல் 75 சதவீத நோயாளிகளைப் பாதிக்கிறது.[68] சி-மெட் , என்.கே.எக்ஸ்.2-1 , எல்.கே.பி.1 , பி.ஐ.கே.3.சி.எ மற்றும் பி.ஆர். எ.எஃப் ஆகியவை அடிக்கடி திடீர் மாற்றமடையும் அல்லது மிகைப்படையும் மற்ற மரபணுக்கள் ஆகும்.[66]
பல்வேறு மரபார்ந்த பல்லுருத்தோற்றங்கள் நுரையீரல் புற்றுநோயுடன் தொடர்புடையதாக இருக்கின்றன. இன்டர்லியுகின்-1,[69] சைட்டோக்குரோம் பி450,[70] போன்றவற்றுக்கான மரபணுக்களின் குறியீடுகளில் உள்ள பல்லுருத்தோற்றங்கள், காஸ்பஸ்-8 போன்ற அபோப்டோசிஸ் வினையூக்கிகள்[71] மற்றும் எக்ஸ்.ஆர். சி.சி.1 போன்ற டி ஆக்சிரிபோநூக்லியிக் அமிலத்தை சீர் செய்யும் மூலக்கூறுகள் போன்றவை இதில் உள்ளடங்கும்.[72] இந்த இந்த பல்லுருத்தோற்றங்கள் கொண்டுள்ள மக்களுக்கு புற்று நோய்க் காரணிகளின் பாதிப்புக்கு உட்படும்படி இருந்த பிறகு நுரையீரல் புற்று நோய் ஏற்படுவதற்கான வாய்ப்பு அதிகமாக இருக்கிறது.
ஆசியர்களுக்கு நுரையீரல் புற்றுநோய் ஏற்படுவதில் எம்.டி.எம்.2 309.ஜி எதிர்ப்பண்பியானது குறைவான ஊடுருவு இடர்பாட்டுக் காரணியாக இருப்பதாகச் சமீபத்திய ஆய்வில் கண்டறியப்பட்டது.[73]
நோய் நிர்ணயம்

மார்பு ஊடுகதிர் நிழற்படம் எடுத்தல் என்பது நுரையீரல் புற்றுநோய்க்கான அறிகுறிகள் தென்படுவதாகக் கண்டறியப்படும் நோயாளிக்கு மேற்கொள்ளப்படும் முதல் படிநிலை ஆகும். இது மார்பு இடைச்சுவர் (நிணநீர் முடிச்சுகள் இங்கு பரவியிருப்பதாகக் குறிப்பிடப்படுகிறது), நுரையீரல் விரியாமை (வலிமை இழத்தல்), கடினமாதல் (மூச்சுக்குழலழற்சி) அல்லது நெஞ்சுக்கூட்டுச் சவ்வுக்குரிய வெளிப்பரவல் ஆகியவற்றின் தெளிவான மொத்த தோற்றத்தை வெளிப்படுத்தக் கூடும். ஊடுகதிர் நிழற்படத்தில் ஏதும் கண்டறியப்படாத நிலையிலும் சந்தேகம் அதிகமிருந்தால் (இரத்த நிறத்திலான தொண்டைச்சளியுடன் கூடிய மிகையாக புகை பிடிப்பவர் போன்று), நுரையீரல் ஊடு சோதிப்பு மற்றும் சி.டி நுண்ணாராய்வு போன்றவை மேற்கொண்டால் தேவையான தகவல்கள் கிடைக்கக் கூடும். நுரையீரல் ஊடு சோதிப்பு அல்லது சி.டி வழிப்படு உடல் திசு ஆய்வு பொதுவாக புற்று வகையைத் தெரிந்துகொள்வதற்காகப் பயன்படுத்தப்படும் சோதனையாக இருக்கிறது.[2]
தொண்டைச்சளியின் உயிரணுக்களின் ("சீரற்ற") அசாதாரண நிலைகள் நுரையீரல் புற்றுநோயின் இடர்பாடு அதிகரிப்புடன் தொடர்புடையதாக இருக்கின்றன. மற்ற ஸ்கிரீனிங் பரிசோதனிகளுடன் தொடர்புடைய தொண்டைச்சளி உயிரணுப் பரிசோதனையானது நுரையீரல் புற்றுநோயின் ஆரம்பநிலையைக் கண்டறிய சேர்ந்து பயன்படுத்தப்படலாம்.[74]

மார்பு ஊடுகதிர் நிழற்படத்தில் அசாதரண நிலை காணப்படும் நோயாளிகளுக்கு நுரையீரல் புற்றுநோய் மற்றும் புற்றுத்திசு அல்லாத நோய்கள் உள்ளிட்ட மாறுபட்ட நோயறிதல் சோதனைகள் மேற்கொள்ளப்படுகின்றன. இதில் காசநோய் அல்லது மூச்சுக்குழலழற்சி போன்ற தொற்றும் தன்மையுடைய காரணங்கள் அல்லது இணைப்புத்திசுப் புற்று போன்ற அழற்சி விளைவிக்கின்ற நிலைகள் உள்ளிட்டவை அடங்கும். இந்த நோய்களின் காரணமாக அறுவை மருத்துவம் சார்ந்த வடிநீர்க்கோள நோய் அல்லது நுரையீரல் தோல் முடிச்சுகள் மற்றும் சில நேரங்களில் போலி நுரையீரல் புற்றுநோய்கள் போன்றவை ஏற்படக்கூடும்.[3] தனித்த நுரையீரலுக்குரிய தோல் முடிச்சுகளுக்காக (இது உருவாக்குச் சீர்குலைவு எனவும் அழைக்கப்படுகிறது) எடுக்கப்படும் மார்பு ஊடுகதிர் நிழற்படம் அல்லது தொடர்பில்லாதா வேறு காரணங்களுக்காக எடுக்கப்படும் சி.டி நுண்ணாராய்வு ஆகியவை மேற்கொள்ளும் போது நுரையீரல் புற்றுநோயானது தற்செயலாகவும் கண்டறியப்படலாம்.
நுரையீரல் புற்றுநோயின் நிச்சயமான நோயறிதல் மற்றும் அதன் வகைப்பாடானது (மேலே விவரிக்கப்பட்டிருக்கிறது) ஐயத்திற்குரிய திசுவை உருப்பெருக்கியில் வைத்து சோதனை செய்வதை அடிப்படையாகக் கொண்டது.
தடுப்பு முறைகள்
நுரையீரல் புற்றுநோய்க்கு எதிராகப் போராடும் தடுப்பு முறைகள் என்பது மிகவும் விலை மதிப்பு மிக்கதாக இருக்கிறது. பெரும்பாலான நாடுகளில் தொழில்சார் மற்றும் உள்நாட்டு புற்று நோய்க் காரணிகள் கண்டறியப்பட்டு தடைவிதிக்கப்பட்ட போதும் புகையிலை புகைப்பது இன்னும் பரவலானதாகவே இருக்கிறது. புகையிலை புகைத்தலை நீக்குவது என்பது நுரையீரல் புற்றுநோயின் தடுப்பு முறைகளில் முதன்மையான நோக்கமாக இருக்கிறது. மேலும் இந்தச் செயல்பாட்டில் புகைப்பதை நிறுத்துவது முக்கிய தடுப்புச் சாதனமாக இருக்கிறது.[75] இந்த முயற்சியில் முக்கியமாக தடுப்பு முறைகள் இளைஞர்களை இலக்காகக் கொண்டதாக இருக்கின்றன. 1998 ஆம் ஆண்டில் முதன்மைக் கணக்குமுடித்தல் ஒப்பந்தம் அமெரிக்காவின் 46 மாகாணங்களில் உள்ள புகையிலை நிறுவனங்கள் ஆண்டு தோறும் பணம் வழங்கும் விதியை அமல்படுத்தியது.[76] கணக்குமுடித்தல் பணம் மற்றும் புகையிலை வரிகள் ஆகியவற்றுக்கு இடையில், ஒவ்வொரு மாகாணத்தின் பொதுச் சுகாதாரத் துறையும் அதன் தடுப்புத் திட்டங்களுக்காக நிதி ஒதுக்குகிறது. எனினும் எந்த ஒரு மாகாணமும் நோய்க் கட்டுப்பாட்டு மையத்தின் (Center for Disease Control) தடுப்பு முயற்சிகளுக்காக பரிந்துரைக்கப்பட்ட தொகையான 15 சதவீத புகையிலை வரிகள் மற்றும் கணக்கு முடித்தல் வருமானங்களை எட்டவில்லை.[76]
உணவகங்கள் மற்றும் பணியிடங்கள் போன்ற பொது இடங்களில் எதிரிடை புகை பிடித்தலைக் குறைப்பதற்காக தடைசெய்யும் கொள்கை பல மேற்கத்திய நாடுகளில் மிகவும் பொதுவானதாக இருக்கிறது. 1998 ஆம் ஆண்டில் கலிஃபோர்னியா பொது இடங்களில் புகை பிடித்தலைத் தடைசெய்யும் முயற்சியை முதலில் மேற்கொண்டது. அயர்லாந்து 2004 ஆம் ஆண்டில் ஐரோப்பாவில் மேற்கொள்ளப்பட்டதைப் போலவே செய்தது. அதனைத் தொடர்ந்து 2005 ஆம் ஆண்டில் இத்தாலி மற்றும் நார்வே, 2006 ஆம் ஆண்டில் ஸ்காட்லாந்து மற்றும் பல மற்ற நாடுகள், 2007 ஆம் ஆண்டில் இங்கிலாந்து, 2008 ஆம் ஆண்டில் பிரான்சு மற்றும் 2009 ஆம் ஆண்டில் துருக்கி ஆகிய நாடுகள் இந்தக் கொள்கையைப் பின்பற்றத் தொடங்கின. 2004 ஆம் ஆண்டில் இருந்து நியூசிலாந்தில் பொது இடங்களில் புகை பிடித்தல் தடை செய்யப்பட்டது. 2005 ஆம் ஆண்டில் இருந்து பூட்டான் மாநிலத்தில் முழுமையாக புகை பிடித்தல் தடை செய்யப்பட்டது.[77] பல நாடுகளில் போராட்டக் குழுக்கள் இதே போன்ற தடை கோரி பேரணிகள் நடத்திவருகின்றனர். 2007 ஆம் ஆண்டில், இந்தியாவின் முதல் புகையில்லாத மாநிலமாக சன்டிகர் மாறியது. 2008 ஆம் ஆண்டு அக்டோபர் 2 ஆம் தேதி இந்தியாவில் பொது இடங்களில் புகை பிடிப்பதற்கு முழுமையான தடை அமலுக்கு வந்தது.
இது போன்ற தடைகள் புகை பிடித்தலை சட்ட விரோதச் செயல் ஆக்குகின்றன. இதனால் கள்ளக்கடத்தல் இடர்பாடு அதிகரிக்கிறது. அதனால் இந்தத் தடைகளை நடைமுறைப் படுத்துவது சிக்கலானதாக இருக்கிறது என சிலர் வாதிடுகின்றனர்.[78]
வைட்டமின் சி, வைட்டமின் இ போன்ற மிகைநிரப்பி வைட்டமின்கள் மற்றும் ஃபோலேட்டின் நீண்டகாலப் பயன்பாடானது நுரையீரல் புற்று நோயின் இடர்பாட்டைக் குறைப்பதில்லை. மாறாக வைட்டமின் இ மிகைநிரப்பிகளை நீண்டகாலம் எடுத்துக் கொள்வதால் நுரையீரல் புற்றுநோயின் இடர்பாடு அதிகரிக்கலாம்.[79]
இளைஞர்கள் புகை பிடிப்பதைத் தடுப்பதற்காக அரசாங்கங்கள் புகையிலை விளம்பரங்களை முழுவதுமாகத் தடை செய்ய வேண்டும் என உலக சுகாதார நிறுவனம் அழைப்பு விடுத்திருக்கிறது. இது போன்ற விளம்பரங்களுக்கான தடை ஏற்கனவே அமலில் உள்ள இடங்களில் புகையிலை புகைப்பது 16 சதவீதம் குறைந்துள்ளதாக அவர்கள் மதிப்பிட்டிருக்கின்றனர்.[80]
ஸ்கிரீனிங்
அறிகுறி தென்படாத மக்களிடம் நோய் கண்டறிவதற்காக மருத்துவ சோதனைகள் மேற்கொள்ளப்படுவது ஸ்க்ரீனிங் எனக் குறிப்பிடப்படுகிறது. மார்பு ஊடுகதிர் நிழற்படம் அல்லது கணித்த கதிர்வீச்சு வரைவி (சி.டி) உள்ளிட்டவை நுரையீரல் புற்றுநோய்க்காகப் பயன்படுத்தப்படும் ஆற்றல் மிக்க ஸ்கிரீனிங் சோதனை முறைகள் ஆகும். 2009 ஆல் ஆண்டு டிசம்பர் மாதத்தில் இருந்து நுரையீரல் புற்றுநோய்க்காக மேற்கொள்ளப்பட்ட ஸ்கிரீனிங் சோதனைகளில் எந்த நோய்த்தாக்கமும் நிரூபித்துக் காட்டப்படவில்லை.[81][82]
சிகிச்சை
புற்றுநோய்க்கான குறிப்பிட்ட உயிரணு வகை, எந்த அளவு அது பரவுகிறது மற்றும் நோயாளியின் செயல்பாட்டு நிலை ஆகியவை சார்ந்து நுரையீரல் புற்றுநோய்க்கான சிகிச்சை மேற்கொள்ளப்படுகிறது. அறுவை சிகிச்சை, வேதிச்சிகிச்சை மற்றும் ஊடுகதிர்ச் சிகிச்சை உள்ளிட்டவை இதற்கான பொதுவாக சிகிச்சை முறைகள் ஆகும்.[2][83]
அறுவை சிகிச்சை

நுரையீரல் புற்றுநோய்த் தாக்கம் ஏற்பட்டிருக்கிறது என்பது உறுதியானால், நோயானது குறிப்பிட்ட இடம் சார்ந்ததாக இருக்கிறதா மற்றும் அறுவை சிகிச்சை மூலம் நீக்கத் தக்கதா அல்லது அது பரவும் இடத்தை அறுவை சிகிச்சை முறையில் நீக்க இயலாதா போன்றவற்றைக் கண்டறிய சி.டி நுண்ணாராய்வு மற்றும் பொதுவாக போசிட்ரான் உமிழ்வு வரைவி (positron emission tomography) (பி.இ.டி) போன்றவை பயன்படுத்தப்படுகின்றன.
இரத்தப் பரிசோதனைகள் மற்றும் செயற்கை மூச்சுப்பொறி (நுரையீரல் செயல்பாட்டுச் சோதனை) போன்றவைகளும் நோயாளி அறுவை சிகிச்சை மேற்கொள்வதற்குத் தேவையான தகுதியுடன் இருக்கிறாரா என்பதைக் கண்டறிய மேற்கொள்ளப்படும் சோதனைகளாக இருக்கின்றன. செயற்கை மூச்சுப்பொறியில் மோசமான சுவாச இருப்புகள் (பொதுவாக நீண்டகாலத் தடையுள்ள நுரையீரலுக்குரிய நோய் காரணமாக ஏற்படுகிறது) வெளிப்பட்டால் அறிவை சிகிச்சை செய்ய இயலாமல் போகலாம்.
நோயாளியின் நுரையீரல் செயல்பாடு மற்றும் மற்ற இடர்பாட்டுக் காரணிகள் சார்ந்து அறுவை சிகிச்சை மேற்கொள்ளும் போது கூட 4.4 சதவீத நோயாளிகள் இறப்பதற்கு வாய்ப்பிருக்கிறது.[84] ஒரு நுரையீரலில் மட்டும் சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோயானது, நிலை IIIஎ வரை இருந்தால் மட்டுமே அறுவை சிகிச்சை பொதுவாக மேற்கொள்ளப்படுகிறது. இது மருத்துவ இயல்நிலை வரைவு (கணித்த கதிர்வீச்சு வரைவி, போசிட்ரான் உமிழ்வு வரைவி) மூலமாகக் கணிக்கப்படுகிறது. திசு நீக்கப்பட்ட பிறகு போதுமான நுரையீரல் செயல்பாட்டுக்கு, அறுவைக்கு முன் போதுமான சுவாசத்திற்குரிய இருப்பு தேவையானதாக இருக்கிறது.
இதில் உறுப்பு நீக்கம் (பிளவுபட்ட பகுதியை நீக்குதல்), துண்டம் அகற்றல் (நுரையீரலின் குறிப்பிட்ட பிளவில் அடைபட்ட பகுதியை நீக்குதல்), மடல் நீக்கம் (ஒரு பிளவு), இரட்டைமடல் நீக்கம் (இரு பிளவுகள்) அல்லது நுரையீரல் திறப்பு (முழு நுரையீரலும்) உள்ளிட்ட நடைமுறைகள் பின்பற்றப்படுகின்றன. போதுமான சுவாசத்திற்குரிய இருப்பு உடைய நோயாளிகளுக்கு மடல்நீக்கம் பரிந்துரைக்கப்பட்ட தெரிவாக இருக்கிறது.இது குறிப்பிட்ட இடம் சார்ந்து மீண்டு நிகழும் வாய்ப்பைக் குறைக்கிறது. போதுமான நுரையீரல் செயல்பாடு இல்லாத நோயாளிகளுக்கு உறுப்பு நீக்கம் மேற்கொள்ளப்படலாம்.[85] வெட்டி எடுத்தலின் விளிம்புகளில் கதிரியக்க அயோடின் குறும் சிகிச்சை மேற்கொள்வதால் மடல்நீக்கத்தை மீண்டும் செய்வதற்கான வாய்ப்பு குறையலாம்.[86]
நிகழ்படம் துணையுடனான மார்பறை நோக்கல் சார் அறுவை சிகிச்சை (Video-assisted thoracoscopic surgery) மற்றும் வாட்ஸ் மடல்நீக்கம் (VATS lobectomy) ஆகியவை நுரையீரல் அறுவை சிகிச்சையில் குறைவாக ஊடுருவும் அணுகுமுறைகளை அனுமதிக்கின்றன. அது சீக்கிரத்தில் குணமடைதல், மருத்துவமனையில் குறைந்த நாட்கள் தங்குதல் மற்றும் மருத்துவச் செலவுகள் குறைதல் ஆகிய நண்மைகளைக் கொண்டதாக இருக்கலாம்.[87]
வேதிச்சிகிச்சை
இந்த சிகிச்சைத் திட்டம் புற்றுக்கட்டியின் வகையைச் சார்ந்துள்ளது. சிற்றணு நுரையீரல் தீவிரப் புற்றுநோயானது அது ஆரம்ப நிலையில் இருந்தாலும் முதன்மையாக வேதிச்சிகிச்சை மேற்கொள்ளப்படுகிறது. மேலும் அறுவை சிகிச்சையாக கதிர்வீச்சைப்[88] பயன்படுத்துவதில் நீடித்து உயிர்வாழ்வதற்கான எந்த குறிப்பிடத்தக்க உறுதியையும் கூற இயலாது. சிற்றணு நுரையீரல் தீவிரப் புற்றுநோய்க்கு சிஸ்ப்லாடினும் (cisplatin), எடோபோஸைடும் (etoposide) பொதுவாகப் பயன்படுத்தப்படுகின்றன.[89] கார்போபிளாட்டின் (carboplatin), ஜென்சிட்டபின் (gemcitabine), பாக்லிடேக்சல் (paclitaxel), வினோரெல்பின் (vinorelbine), டோபோடிகான் (topotecan) மற்றும் இரினோட்டிகான் (irinotecan) ஆகியவற்றின் சேர்க்கையும் பயன்படுத்தப்படுகின்றன.[90][91] படர்ந்த நிலை சிற்றணு நுரையீரல் புற்றுநோய்க்கு செலகோக்சிப் (celecoxib) பயன்படுத்தப்படலாம்.[92]
முதன்மை வேதிச்சிகிச்சையும் கூட மாற்றிடமேறிய சிறியவை அல்லாத உயிரணு நுரையீரம் தீவிரப் புற்றுநோய்க்கு தரப்படுகிறது. மேம்பட்ட சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய்க்கு ஜெம்சிட்டபின், பாக்லிடேக்சல், டோசிடேக்சல், எடோபோசைடு அல்லது வினோரெல்பின் ஆகியவற்றின் சேர்க்கையுடன் சிஸ்பிலாட்டின் அல்லது கார்போபிளாட்டின் போன்றவற்றுடன் பொதுவாக சிகிச்சை அளிக்கப்படுகிறது.[93] செதிள் அல்லாத புற்றுநோய்களைக் கொண்ட நோயாளிகளில், சரியான பொதுச் செயல்பாட்டு நிலை கொண்டவர்களில் 70 வயதுக்கும் குறைவான வயதினைக் கொண்டவர்களுக்கு பாசிடேக்சல் மற்றும் கார்போபிளாட்டினுடன் பெவாசிஜுமாப் (Bevacizumab) தரப்படும் போது மேம்பாடான விளைவுகள் கிடைக்கின்றன.[94] சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோயின் உப வகையான பிரோன்சோல்வியோலர் தீவிரப் புற்றுநோய்க்கு ஜெஃபிடினிப்[95] (gefitinib) மற்றும் எர்லோடினிப் (erlotinib) பலனளிக்கக் கூடியதாக இருக்கிறது.[96]
சிறியவை அல்லாத உயிரணு நுரையீரல் புற்றுநோயின் மூலக்கூறு மரபார்ந்த உபவகைக்கான சோதனை மிகவும் பொருத்தமான ஆரம்பநிலை சிகிச்சை முறையைத் தேர்ந்தெடுப்பதற்கு உதவியாக இருக்கக்கூடும்.[97] எடுத்துக்காட்டாக மேற்றோலுக்குரிய வளர்ச்சிக் காரணி ஏற்பி மரபணுவின் திடீர் மாற்றத்தை[98] முன்னுரைப்பதற்கு குறிப்பிட்ட வினைத்தடுப்பான் உடனான ஆரம்பகட்ட சிகிச்சை அல்லது வேதிச்சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.[99]
மேம்பட்ட சிறியவை அல்லாத உயிரணு நுரையீரல் புற்றுநோயின் பராமரிப்பு சிகிச்சையாக, சிகிச்சையின் ஆரம்பகால வினைக்குப் பிறகு இந்த சிகிச்சையைத் தொடர்வது பரிந்துரைக்கப்படுகிறது.[100] ஆரம்பகால சிகிச்சைக்குப் பின்னர் பராமரிப்புச் சிகிச்சைக்கு மாற்றமடைவதற்காக பெமெட்ரெக்ஸ்டு (pemetrexed),[101] எர்லோடினிப்[102] மற்றும் டோசிடேக்சல்[103] போன்ற மாறுபட்ட மருந்துகள் பயன்படுத்தப்படுகின்றன. எனினும் பெமெட்ரெக்ஸ்டானது செதிள் அல்லாத என்.எஸ்.சி.எல்.சிக்கு மட்டுமே பயன்படுத்தப்படுகிறது.[104]
என்.எஸ்.சி.எல்.சிக்கான துணை வேதிச்சிகிச்சை
துணை வேதிச்சிகிச்சை என்பது அறுவை சிகிச்சை மேற்கொண்ட பின்னர் விளைவுகளை மேம்படுத்துவதற்காக பயன்படுத்தப்படும் வேதிச்சிகிச்சையைக் குறிக்கிறது. அறுவை சிகிச்சையின் போது நிணநீர் முடிச்சுகளில் இருந்து மாதிரிகள் எடுக்கப்படுகின்றன. இந்த மாதிரிகளில் புற்றுநோய்த் தாக்கம் இருந்தால் அந்த நோயாளி நிலை II அல்லது நிலை III நோய்த் தாக்கம் கொண்டவராக இருப்பார். இந்த சூழலில் துணை வேதிச்சிகிச்சையானது ஆயுளை 15 சதவீதம் வரை அதிகரிக்கக் கூடும்.[105][106] இதற்கு பொதுவான நடைமுறையாக பிளாட்டினம் சார்ந்த வேதிச்சிகிச்சை (சிஸ்பிலாட்டினோ அல்லது கார்போபிளாட்டினோ உள்ளடக்கியது) மேற்கொள்ளப்படுகிறது.[107] எனினும் பிளாட்டினம் சார்ந்த துணை வேதிச்சிகிச்சை குறைவான இ.ஆர்.சி.சி.1 (வெட்டிச் சீர்படுத்தல் குறுக்கு நிரப்புகை 1 (excision repair cross-complementing 1)) நடவடிக்கையுடன் கூடிய புற்றுக்கட்டிகளைக் கொண்ட நோயாளிகளுக்கு மட்டுமே என வரம்புக்குட்டு இருக்கிறது.[108]
நிலை IB புற்றுநோயுடன் கூடிய நோயாளிகளுக்கான துணை வேதிச்சிகிச்சை முரணானதாக இருக்கிறது. இதில் ஆயுள் உறுதியளிப்பு நன்மை குறித்து எந்த மருத்துவச் சான்றுகளும் தெளிவாக நிரூபிக்கப்படவில்லை.[109][110] உறுப்பு நீக்க சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோயில் அறுவை சிகிச்சைக்கு முன்னரான வேதிச்சிகிச்சையின் (மாறுபட்ட துணை வேதிச்சிகிச்சை) சான்றுகள் தெளிவான முடிவு கொண்டிராதவையாக இருக்கின்றன.[111]
கதிரியக்கச் சிகிச்சை
கதிரியக்கச் சிகிச்சையானது பொதுவாக வேதிச்சிகிச்சையுடன் சேர்த்து தரப்படுகிறது. மேலும் இது சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய் கொண்ட அறுவை சிகிச்சைக்கு தகுதியடையாத நோயாளிகளுக்கு நோய் நீக்கும் எண்ணத்தை உருவாக்க மேற்கொள்ளப்படலாம். இந்த வடிவ அதிதீவிர கதிரியக்கச் சிகிச்சை முழுமையான கதிரியக்கச் சிகிச்சை என அழைக்கப்படுகிறது.[112] இந்த நுட்பத்தின் மிக நுட்பமான நிலையாக தொடர் உயர்பிரிப்புத் துரிதக் கதிரியக்கச் சிசிச்சை (continuous hyperfractionated accelerated radiotherapy) (சார்ட்) இருக்கிறது. அதில் கதிரியக்கச் சிகிச்சையின் உச்ச அளவு, குறைந்த காலகட்டத்திற்குள் தரப்படுகிறது.[113] குணமடைவதற்குச் சாத்தியமுள்ள சிற்றணு நுரையீரல் தீவிரப் புற்று நோய் நோயாளிகளுக்கு வேதிச்சிகிச்சையுடன் சேர்ந்து கூடுதலாக மார்புக் கதிரியக்கச் சிகிச்சையும் பொதுவாகப் பரிந்துரைக்கப்படுகிறது.[114] சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய்க்கான நோய்நீக்குவதற்காக மேற்கொள்ளப்படும் அறுவை சிகிச்சையைத் தொடர்ந்து துணை நெஞ்சுக்கூடு சார்ந்த கதிரியக்கச் சிகிச்சையானது நன்மை செய்வதாக நிரூபிக்கப் படவில்லை. மேலும் இது சிக்கலானதாகவும் இருக்கிறது. அறுவை சார்ந்த நிணநீர் முடிச்சுகளுக்குப் பரவிய புற்றுக்கட்டிகளைக் கொண்டிருக்கும் நோயாளிகளுக்கு மட்டுமே இந்த சிகிச்சை நன்மையைத் தரக்கூடும்.[115][116]
சிறியவை அல்லாத நுரையீரல் தீவிரப் புற்றுநோய் மற்றும் சிற்றணு நுரையீரல் தீவிரப் புற்றுநோய் ஆகிய இரண்டு வகை நோயாளிகளுக்கும் அறிகுறிகளைக் கட்டுப்படுத்துவதற்காக (நோய்த்தணிப்பு கதிரியக்கச் சிகிச்சை) குறைந்த அளவிலான கதிரியக்கச் சிகிச்சை தரப்படுகிறது. மற்ற சிகிச்சைகளைப் போலல்லாமல் நோய்த்தணிப்பு கதிரியக்கச் சிகிச்சையை நுரையீரல் புற்றுநோய்க்கான திசுவியல் சார் நோயறிதலை உறுதி செய்யாமலேயே மேற்கொள்ளச் சாத்தியமிருக்கிறது.
மூச்சுக்குழாயின் ஒரு குறிப்பிட்ட சிறு பகுதியை புற்றுநோய்த் தாக்கியிருந்தால் குறும் சிகிச்சையை (குறிப்பிட்ட இடம் சார்ந்த கதிரியக்கச் சிகிச்சை) நேரடியாக சுவாசப்பாதையினுள்ளே மேற்கொள்ளலாம்.[117] இது அறுவை சிகிச்சை செய்ய இயலா நுரையீரல் புற்றுநோய் பாதிப்புக்குள்ளான நோயாளிகளுக்கு நீண்ட சுவாசப்பாதையில் தடைகளை அகற்றுவதற்குப் பயன்படுத்தப்படுகிறது.[118]
வரம்புக்குட்பட்ட நிலை சிற்றணு நுரையீரல் தீவிரப் புற்றுநோய் நோயாளிகளுக்கு முற்காப்பு மண்டையோட்டுக்குரிய ஊடுகதிர் சிகிச்சை (prophylactic cranial irradiation) (பி.சி.ஐ) பொதுவாக தரப்படுகிறது. இது புற்றுநோய் உடலில் பரவும் இடர்பாட்டைக் குறைப்பதற்காக மூளையில் பயன்படுத்தப்படும் கதிரியக்கச் சிகிச்சையின் ஒரு வகை ஆகும்.[119] சமீபத்தில் பி.சி.ஐயானது பரவலான சிற்றணு நுரையீரல் புற்றுநோய்க்கும் நன்மை தருவதாக இருப்பதாகக் கண்டறியப்பட்டிருக்கிறது. வேதிச்சிகிச்சையின் காரணமாக புற்றுநோய் மேம்பட்டு வரும் நோயாளிகளில் பி.சி.ஐயானது மூளையில் புற்றுநோய் பரவும் ஒட்டு மொத்த இடர்பாட்டை ஓராண்டுக்குள் 40.4 சதவீதத்தில் இருந்து 14.6 சதவீதத்திற்குக் குறைப்பது கண்டறியப்பட்டிருக்கிறது.[120]
இலக்கு நோக்குதல் மற்றும் இயல்நிலை வரைவு ஆகியவற்றின் சமீபத்திய மேம்பாடுகள் ஆரம்ப நிலை நுரையீரல் புற்றுநோய் சிகிச்சையில் மண்டையோட்டுக்கு வெளியேயான குறுகிய இட கதிரியக்கச் சிகிச்சையின் மேம்பாட்டுக்கு வழிவகுத்திருக்கிறது. இந்த வகை கதிரியக்கச் சிகிச்சையில், குறுகிய இட இலக்கு நுட்பங்களைப் பயன்படுத்தி குறைந்த அளவிலான காலகட்டத்திற்குள் மிகவும் அதிகளவு கதிரியக்கம் செலுத்தப்படுகிறது. மருத்துவ ரீதியாக இருநோய் பாதிப்புகளுக்கு உள்ளான அறுவை சிகிச்சை சாரா நோயாளிகளில் இது முதன்மையாகப் பயன்படுத்தப்படுகிறது.[121]
குறுக்கீடுசார் கதிரியக்கச் சிகிச்சை
கதிர்வீச்சு அதிர்வெண் நீக்கமானது பிராங்கச்செனிம தீவிரப் புற்றுநோயின் சிகிச்சையில் பரிசோதனை நுட்பமாகத் தற்போது கருதப்படுகிறது. இதில் புற்றுக்கட்டி உயிரணுக்களைக் கொள்வதற்காக புற்றுக்கட்டியினுள் சிறிய வெப்பச் சோதனைக் கருவி உட்செலுத்தப்படுகிறது.[122]
இலக்கு நோக்கிய சிகிச்சை
சமீபத்திய ஆண்டுகளில் மேம்பட்ட நுரையீரல் புற்றுநோய்க்கு சிகிச்சை அளிப்பதற்காக பல்வேறு மூலக்கூறு இலக்கு நோக்கிய சிகிச்சைகள் உருவாக்கப்பட்டுள்ளன. மேற்றோலுக்குரிய வளர்ச்சிக் காரணி ஏற்பியின் (இ.ஜி.எஃப்.ஆர்) தைரோசீன் கினேஸ் திறளத்தை இலக்காகக் கொண்ட ஜெஃபிட்டினிப் (ஐரெஸ்ஸா) என்ற மருந்தானது சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய்த் தாக்கிய பல நோயாளிகளுக்குப் பயன்படுத்தப்படுகிறது. இது ஆயுளை அதிகரிப்பதற்கான எந்த முன்னேற்றத்தையும் அளிப்பதில்லை. எனினும் பெண்கள், ஆசியர்கள், புகைபிடிக்காதவர்கள் மற்றும் பிராங்கியலோல்வியலார் தீவிரப் புற்றுநோய் பாதிக்கப்பட்டவர்கள் ஜெஃபிட்டினிப்பினால் பல நன்மைகளை அடைகின்றனர்.[21][123]
மற்றொரு தைரோசின் கினேஸ் தணிப்பானான எர்லோட்டினிப் (டார்சேவா) ஆனது நுரையீரன் புற்றுநோய் நோயாளிகளுக்கு ஆயுளை அதிகரிப்பது கண்டறியப்பட்டு இருக்கிறது[124]. மேலும் சமீபத்தில் மேம்பட்ட சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோயின் இரண்டாம் நிலைச் சிகிச்சையாக எஃப்.டி.ஏவினால் ஏற்றுக் கொள்ளப்பட்டிருக்கிறது. ஜெஃபிட்டினிப்பைப் போலவே இதுவும் பெண்கள், ஆசியர்கள், புகை பிடிக்காதவர்கள் மற்றும் பிராங்கியலோல்வியலார் தீவிரப் புற்றுநோய் பாதிக்கப்பட்டவர்கள், குறிப்பாக இ.ஜி.எஃப்.ஆரின் குறிப்பிட்ட திடீர் மாற்றம் கொண்டவர்களுக்கு பயனளிப்பதாக இருக்கிறது.[123]
இரத்தக் குழாய் வளர்ச்சித் தணிப்பானான பெவாசிஜுமாப் (பாட்லிடேக்சல் மற்றும் கார்போபிளாட்டின் ஆகியவற்றுடன் சேர்ந்து), மேம்பட்ட சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய்க் கொண்ட நோயாளிகளின் ஆயுளை மேம்படுத்துகிறது.[125] எனினும் இது குறிப்பாக செதிள் உயிரணு தீவிரப் புற்றுநோயுடன் கூடிய நோயாளிகளுக்கு நுரையீரல் இரத்தக்கசிவு ஏற்படும் இடர்பாட்டை அதிகரிக்கிறது.
செல்நச்சிய மருந்துகளின் மேம்பாடுகள்,[126] மரபுவழி மருந்தியல்[127] மற்றும் இலக்கு நோக்கிய மருந்து வடிவமைப்பு[128] போன்றவை நம்பிக்கை தருவதாக இருக்கின்றன. சுழல்-ஆக்சிஜனேஸ்-2 தணிப்பான்கள்,[129] அபோப்டோசிஸ் வினையூக்கி எக்சிசுலிண்ட்,[130] புரோடீசம் தணிப்பான்கள்,[131] பெக்சரோடீன்,[132] மேற்றோலுக்குரிய வளர்ச்சிக் காரணி ஏற்பித் தணிப்பான் செட்டுக்சிமாப்[133] மற்றும் தடுப்பு மருந்துகள் போன்ற பல்வேறு இலக்கு நோக்கிய மருந்துகள் மருத்துவ ஆய்வின் ஆரம்ப கட்டத்தில் இருக்கின்றன.[134] ராஸ் முன் புற்று மரபணுத் தணிப்பு, பாஸ்போ அயனோசைட்டைடு 3-கினேஸ் தணிப்பு, ஹிஸ்டோன் டீசெட்டிலஸ் தணிப்பு மற்றும் புற்றுக்கட்டித் தணிப்பான் மரபணு மாற்றம் உள்ளிட்டவை எதிர்கால ஆய்வுக்குரியவையாக இருக்கின்றன.[135]
நோய் முன்கணிப்பு
நுரையீரல் சார்ந்த அறிகுறிகள் தோன்றுதல் அல்லது தோன்றாமல் இருத்தல், புற்றுக்கட்டியின் அளவு, உயிரணு வகை (திசுவியல்), பரவிய தன்மை (நிலை) மற்றும் பல நிணநீர் முடிச்சுக்களுக்கு நோய்ப் பரவும் தன்மை மற்றும் இரத்த நாளம் தொடர்புடைய தாக்குதல் உள்ளிட்டவை சிறியவை அல்லாத உயிரணு நுரையீரல் புற்றுநோயின் நோய் முன்கணிப்புக் காரணிகளாக இருக்கின்றன. அறுவை சிகிச்சை செய்ய இயலாத நோயாளிகளுக்கு, நோய் முன்கணிப்பானது மோசமான செயல்பாட்டு நிலை மற்றும் 10 சதவீதத்துக்கும் அதிகமாக எடை குறைதல் ஆகியவற்றால் மிகவும் மோசமாக பாதிக்கப்படுகிறது.[136] செயல்பாட்டு நிலை, பாலினம், நோயின் நிலை மற்றும் நோயறிதல் சமயத்தில் மைய நரம்பு மண்டலத்தின் அல்லது கல்லீரலின் ஈடுபாடு உள்ளிட்டவை சிற்றணு நுரையீரல் புற்றுநோய்க்கு நோய் முன்கணிப்புக் காரணிகளாக இருக்கின்றன.[137]
சிறியவை அல்லாத உயிரணு நுரையீரல் தீவிரப் புற்றுநோய்க்கு (என்.எஸ்.சி.எச்.சி), நோய் முன்கணிப்பு பொதுவாக மோசமானதாக இருக்கிறது. நிலை Iஎ நோய்க்காக முழுமையாக அறுவை சிகிச்சை செய்து பாதிக்கப்பட்ட பகுதியை வெட்டியெடுத்தால் ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு 67% இருக்கிறது. நிலை Iபி நோய்க்கு இவ்வாறு செய்தால் ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு 57% இருக்கிறது.[138] நிலை IV என்.எஸ்.சி.எல்.சி நோயாளிகளில் இவ்வாறு செய்தால் ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு சுமார் 1% ஆகும்.[4]
சிற்றணு நுரையீரல் தீவிரப் புற்றுநோயிலும் நோய் முன்கணிப்பு பொதுவாக மோசமாக இருக்கிறது. எஸ்.சி.எல்.சியில் நோயாளியின் ஒட்டுமொத்த ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு சுமார் 5% ஆகும்.[2] பரந்த நிலை எஸ்.சி.எல்.சி பாதிப்புக்குள்ளான நோயாளிகளின் சராசரி ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு 1 சதவீதத்திற்கும் குறைவாக இருக்கிறது. வரம்புக்குட்பட்ட நிலை நோயாளிகளுக்கு இடைநிலை ஆயுட்காலம் 20 மாதங்களாகவும், ஐந்து ஆண்டுகள் உயிர் வாழ்வதற்கான வாய்ப்பு 20 சதவீதமாகவும் இருக்கிறது.[4]
தேசிய புற்றுநோய் நிறுவனம் (National Cancer Institute) வெளியிட்ட தகவலின் படி, அமெரிக்காவில் நுரையீரல் புற்றுநோய் நோயாளிகளில் மரணமடைவதற்கான இடைக்கால வயது 70 மற்றும் 71 ஆகும்.[139]
நோய் பரவல்

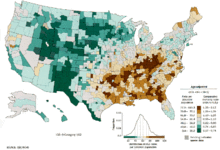
உலகம் முழுவதும் நுரையீரல் புற்றுநோயானது நோய்ப் பாதிப்பு மற்றும் இறப்பு (ஒவ்வொரு ஆண்டு 1.35 மில்லியன் புதிய நோயாளிகள் பாதிப்புக்குள்ளாகிறார்கள், 1.18 மில்லியன் நோயாளிகள் மரணமடைகின்றனர்) ஆகிய இரண்டிலுமே மிகவும் பொதுவாக முன்னிலை வகிக்கும் புற்று நோயாக இருக்கிறது. இதில் உச்சபட்ச விகிதங்கள் ஐரோப்பாவிலும், வட அமெரிக்காவிலும் ஏற்படுகின்றன.[141] புகை பிடிக்கும் பழக்கம் உடையோரில் ஐம்பது வயதைக் கடந்த பிறகு பெரும்பாலும் நுரையீரல் புற்றுநோய் உருவாகிறது. பெரும்பாலான மேற்கத்திய நாடுகளில் மிகவும் பொதுவாக ஏற்படும் புற்று நோய் வகைகளில் நுரையீரல் புற்றுநோய் இரண்டாவது இடத்தில் இருக்கிறது மற்றும் மரணம் ஏற்படுவதன் அடிப்படையில் இது முன்னணியில் இருக்கிறது. ஆண்களில் இறப்பு விகிதம் 20 ஆண்டுகளுக்கு முன்னர் இருந்ததைக் காட்டிலும் குறைந்திருக்கிறது. மாறாக பெண்களில் நுரையீரல் புற்றுநோய் இறப்பு விகிதங்கள் கடந்த பத்தாண்டுகளில் அதிகரித்திருக்கின்றன. மேலும் அவை சமீபத்தில் நிலையாக இருக்க ஆரம்பித்திருக்கின்றன.[142] "பிக் டொபாக்கோ" நிறுவனங்களின் எழுச்சி புகைபிடிக்கும் கலாச்சாரத்தில் குறிப்பிடத்தக்க பங்கு வகிப்பதாக இருக்கின்றன.[143] புகையிலை நிறுவனங்கள் அவர்களது சிகரட்டுகளை, குறிப்பாக "மிதமான" மற்றும் "குறைவான-டார்" சிகரெட்டுகளை பெண்மணிகளிடமும் பெண்களிடமும் கொண்டு சேர்ப்பதற்கான சந்தைப் படுத்தலை 1970களில் இருந்து மேற்கொண்டன.[144] புகைபிடிக்காதவர்களிடையேயான ஆயுட்காலத்தில், ஆண்கள் பெண்களைக் காட்டிலும் அதிகமான வயது வரை உயிர் வாழும் மரண விகிதங்களைக் கொண்டிருக்கின்றனர்.
புகை பிடிப்பதால் மட்டுமே அனைத்து நோயாளிகளுக்கு நுரையீரல் புற்றுநோய் வந்துவிடுவதில்லை. பிறவினை புகை பிடித்தல் ஆனது நுரையீரல் புற்றுநோய்க்கான இடர்பாட்டுக் காரணியாக ஏற்றுக்கொள்ளப்படுவது அதிகரித்திருக்கிறது. இதனால் புகையிலை புகைப்பவர்களுக்கு எதிரில் புகை பிடிக்காதவர்கள் இருந்து பாதிப்படைவதைக் குறைப்பதற்கான பல கொள்கைகள் உருவாக்கப்படுகின்றன. தானியங்கிகள், தொழிற்சாலைகள் மற்றும் மின் உற்பத்தி நிலையங்கள் ஆகியவற்றில் இருந்து வெளிப்படும் புகையும் கூட இடர்பாட்டை ஏற்படுத்த வாய்ப்புள்ளது.[10][12][145]
கிழக்கு ஐரோப்பா பகுதியானது ஆண்களில் மிகவும் அதிகமான நுரையீரல் புற்றுநோய் இறப்பு விகிதத்தைக் கொண்டிருக்கிறது. அதே சமயம் வடக்கு ஐரோப்பா மற்றும் ஐக்கிய ஒன்றியம் ஆகியவை பெண்களில் அதிக இறப்பு விகிதம் கொண்ட பகுதிகளாக இருக்கின்றன. வளர்ந்து வரும் நாடுகளில் நுரையீரல் புற்றுநோய் பாதிப்புக்கள் தற்போது அரிதானதாக இருக்கின்றது.[146] சீனா[147] மற்றும் இந்தியா ஆகிய வளர்ந்து வரும் நாடுகளில் புகை பிடித்தல் அதிகரித்திருப்பதால் இன்னும் சில ஆண்டுகளில் நுரையீரல் புற்றுநோய் பாதிப்புக்குள்ளானோர் அதிகரிக்கும் வாய்ப்பு அதிகமாக இருப்பதாக எதிர்பார்க்கப்படுகிறது.[148]
நுரையீரல் புற்றுநோய் பாதிப்புக்கும் (நாடுகள் வாரியாக), சூரிய வெளிச்சம் மற்றும் புற ஊதாக் கதிர் ஆகியவை பாதிக்கும் விதத்தில் இருப்பதற்கும் எதிர்மறை தொடர்பு உள்ளது. வைட்டமின் டியின் (சூரிய வெளிச்சம் தோலில் படும் போது இந்த வைட்டமின் உருவாகிறது) நோய்த் தடுப்பாற்றலை இதற்கு ஒரு விளக்கமாகக் கூறலாம்.[149]
1950களில் இருந்து மற்ற வகை நுரையீரல் புற்றுநோய்களுடன் ஒப்பிடுகையில் நுரையீரல் காளப்புற்று பாதிப்பு ஏற்படுவது அதிகரிக்க ஆரம்பித்தது.[150] வடிகட்டி சிகரெட்டுகள் அறிமுகப்படுத்தப்பட்டது இதற்கு ஒரு காரணமாக இருக்கிறது. இந்த வடிகட்டிகள் புகையிலைப் புகைப்பதில் உள்ள பெரிய துகள்களை நீக்குகின்றன. ஆகையால் அது சுவாசப் பாதையில் பெரிய துகள்கள் தங்குவதைத் தடுக்கிறது. எனினும் புகைபிடிப்பவர் அதே அளவு நிக்கோடினைப் பெறுவதற்காக ஆழ்ந்து மூச்சை இழுப்பதால் சிறிய மூச்சுக் குழாய்களில் துகள்கள் படிந்து விடுவது அதிகரிக்கிறது. இதன் காரணமாக காளப்புற்று ஏற்படுகிறது.[151] ஐக்கிய ஒன்றியத்தில் நுரையீரல் காளப்புற்று பாதிப்பு ஏற்படுவது 1999 ஆம் ஆண்டில் இருந்து குறைந்து வருகிறது. சூழல்சார்ந்த மாசுக்கள் குறைந்ததின் காரணமாக இது ஏற்பட்டிருக்கலாம்.[150]எனினும் இந்தியா போன்ற சில வளரும் நாடுகளில் நோய்ப் பரவலில் சிறிதளவே மாற்றம் ஏற்பட்டுள்ளது. அப்பகுதிகளில் திசுவியல் சார் வகையாக செதிள் உயிரணு தீவிரப் புற்றுநோயானது நோய்ப் பரவியலில் தொடர்ந்து ஆதிக்கம் செலுத்தி வருவது இதற்குக் காரணமாகும்.[152][153][154] புகையிலை புகைக்கும் வகையில் மாற்றம் இல்லாமை அல்லது மக்கள் புகையிலை நுகரும் விதம் இதற்குக் காரணமாக இருக்கலாம்.
வரலாறு
சிகரெட் புகைத்தல் அதிகரிக்கும் முன்னர் நுரையீரல் புற்றுநோய் அரிதானதாகவே இருந்தது. 1761 ஆம் ஆண்டு வரை இந்நோயானது தனிப்பட்ட ஒரு நோயாக ஏற்றுக்கொள்ளப்படாமலே இருந்தது.[155] நுரையீரல் புற்றுநோயின் மாறுபட்ட பண்புக்கூறுகள் 1810 ஆம் ஆண்டில் மேலும் விவரிக்கப்பட்டன.[156] 1878 ஆம் ஆண்டில் மரணத்திற்குப் பின்னர் உடல்களைச் சோதித்ததில் மற்ற புற்றுநோய்களுடன் ஒப்பிடுகையில் கடுமையான நுரையீரல் புற்றுக்கட்டிகள் 1% மட்டுமே இருந்தன. ஆனால் 1900களின் ஆரம்பத்தில் இது 10 முதல் 15% வரை அதிகரித்திருந்தன.[157] 1912 ஆம் ஆண்டில் உலகம் முழுவதும் மருத்துவ கலாச்சாரத்தில் 374 நபர்கள் மட்டுமே இந்நோய் பாதிப்புக்குள்ளானதாகக் கண்டறியப்பட்டிருந்தனர்.[158] ஆனால் மரணத்திற்குப் பின்னர் உடல்களைச் சோதித்ததில் 1852 ஆம் ஆண்டில் 0.3 சத்தவீதமாக இருந்த நுரையீரல் புற்றுநோய் பாதிப்பு, 1952 ஆம் ஆண்டில் 5.66 சதவீதமாக உயர்ந்தது.[159] 1929 ஆம் ஆண்டில் ஜெர்மனியில் ஃபிரிட்ஸ் லிக்கிண்ட் (Fritz Lickint) என்ற மருத்துவர் நுரையீரல் புற்றுநோய்க்கும் புகை பிடித்தலுக்கும் இடையில் உள்ள தொடர்பைக் கண்டறிந்தார்.[157] அது புகைபிடித்தலுக்கு எதிரான நடவடிக்கைகள் வலிமையடைய வழிவகுத்தது.[160] 1950களில் வெளியிடப்பட்ட பிரித்தானிய மருத்துவர்கள் ஆய்வானது நுரையீரல் புற்றுநோய்க்கும் புகை பிடித்தலுக்கும் இடையில் உள்ள தொடர்பிற்கான முதல் நம்பத்தக்க நோய்த்தோன்றுச் சான்றாக அமைந்தது.[161] அதன் விளைவாக 1964 ஆம் ஆண்டில் ஐக்கிய ஒன்றியத்தின் தலைமை அறுவை மருத்துவர் புகை பிடிப்பவர்கள் அப்பழக்கத்தை நிறுத்த வேண்டும் எனப் பரிந்துரைத்தார்.[162]
ரேடான் வாயுவுடன் இந்நோய்க்கான தொடர்பானது சேக்சோனியின் உள்ள ஸ்னீபர்க்குக்கு அருகே உள்ள ஒரே மலையில் சுரங்கத்தில் பணிபுரிந்தவர்களிடையே முதன் முதலில் கண்டறியப்பட்டது. 1470 ஆம் ஆண்டில் இருந்து அந்த சுரங்கத்தில் இருந்து வெள்ளி எடுக்கப்பட்டு வந்தது. மேலும் அந்த சுரங்கத்தில் யுரேனியம் அதிகம் காணப்பட்டன. அத்துடன் ரேடியமும், ரேடான் வாயுவும் இணைந்து இருந்தன. சுரங்கப் பணியாளர்களுக்கு பொருத்தமற்ற அளவில் நுரையீரல் நோய்கள் ஏற்பட்டன. 1870களில் இறுதியாக அவர்களுக்கு நுரையீரல் புற்றுநோய் பாதிப்பு இருப்பது கண்டறியப்பட்டது. தோராயமாக 75 சதவீத முன்னாள் சுரங்கப் பணியாளர்கள் நுரையீரல் புற்றுநோயினால் மரணமடைந்ததாகக் கணக்கிடப்பட்டது.[163] இந்தக் கண்டுபிடிப்புக்குப் பின்னரும் 1950களில் யூ.எஸ்.எஸ்.ஆரின் யுரேனியத் தேவையின் காரணமாக தொடர்ந்து சுரங்கம் தோண்டப்பட்டது.[164]
நுரையீரல் புற்றுநோய்க்கான முதல் வெற்றிகரமான நுரையீரல் வெட்டு அறுவை சிகிச்சை 1933 ஆம் ஆண்டு செய்யப்பட்டது.[165] 1940களில் இருந்து நோய்த்தணிப்புக் கதிரியக்கச் சிகிச்சை பயன்படுத்தப்பட்டு வருகிறது.[166] 1950களில் ஆரம்பத்தில் பயன்படுத்தப்பட்ட முழுமையான கதிரியக்கச் சிகிச்சையானது ஆரம்ப நிலையில் நுரையீரல் புற்றுநோய் பாதிப்புக்குள்ளான நோயாளிகளுக்கு மிகையான கதிர்வீச்சு அளவுடன் முயற்சித்துப் பார்க்கப்பட்டது. அந்த நோயாளிகள் அறுவை சிகிச்சைக்குப் பொருந்தாதவர்களாக இருந்ததால் அது முயற்சிக்கப்பட்டது.[167] 1997 ஆம் ஆண்டில் வழக்கமான முழுமையான கதிரியக்கச் சிகிச்சையைக் காட்டிலும் தொடர் உயர்பிரிப்புத் துரிதக் கதிரியக்கச் சிசிச்சை (சார்ட்) சிறப்பான விளைவுகளை வழங்குவது அறியப்பட்டது.[113]
சிற்றணு நுறையீரல் தீவிரப் புற்றுநோய்க்கு 1960களில் மேற்கொள்ளப்பட்ட ஆரம்ப முயற்சிகளான அறுவை சிகிச்சை செய்து பாதிக்கப்பட்ட பகுதியை வெட்டியெடுத்தலும்[168] முழுமையான கதிரியக்கச் சிகிச்சையும்[169] வெற்றியடையவில்லை. 1970களில் வெற்றிகரமான வேதிச்சிகிச்சை சிகிச்சைத் திட்டங்கள் உருவாயின.[170]
புகைப்படத் தொகுப்பு
- நுரையீரல் புற்றுநோயைக் காட்டும் மார்பு ஊடுகதிர் நிழற்படம்.
மேலும் காண்க
- Bronchioloalveolar carcinoma
- Pulmonary sulcus tumor
- Targeted therapy of lung cancer
குறிப்புதவிகள்
புற இணைப்புகள்
- Detailed guide: Lung cancer - small cell பரணிடப்பட்டது 2009-11-02 at the வந்தவழி இயந்திரம் American Cancer Society
- Detailed guide: Lung cancer - non-small cell பரணிடப்பட்டது 2010-06-27 at the வந்தவழி இயந்திரம் American Cancer Society
- 1957 Film on link between smoking and lung cancer பரணிடப்பட்டது 2011-06-11 at the வந்தவழி இயந்திரம் Early video on smoking and lung cancer
- Lung cancer tutorial பரணிடப்பட்டது 2007-12-17 at the வந்தவழி இயந்திரம் ChestRadiology.net
- நுரையீரல் புற்றுநோய் திறந்த ஆவணத் திட்டத்தில்
- LungCancer.org — free resources and support services
- Lung cancer National Cancer Institute
- Tobacco smoke and involuntary smoking, summary of data reported and evaluation (2004) IARC
- Lung Cancer Articles & Information Stop smoking articles & information at National Institutes of Health
- . பப்மெட்:19254045.
- Medical Encyclopedia WebMD: Lung Cancer Health Center
- Medical Encyclopedia MayoClinic: Lung cancer