Sistem kumpulan darah ABO
Sistem kumpulan darah ABO digunakan untuk menunjukkan kehadiran satu, kedua-duanya, atau kedua-duanya antigen A dan B pada eritrosit.[1] Bagi pemindahan darah manusia, ia adalah yang paling penting daripada 43 sistem klasifikasi jenis (atau kumpulan) darah berbeza yang kini diiktiraf oleh Persatuan Transfusi Darah Antarabangsa (ISBT) pada Jun 2021.[2][3] Ketidakpadanan (sangat jarang berlaku dalam perubatan moden) dalam hal ini, atau mana-mana serotip lain, boleh menyebabkan reaksi buruk membawa maut selepas pemindahan, atau tindak balas imun yang tidak diingini kepada pemindahan organ.[4] Antibodi anti-A dan anti-B yang berkaitan biasanya antibodi IgM, yang dihasilkan pada tahun-tahun pertama kehidupan melalui pemekaan kepada bahan persekitaran seperti makanan, bakteria dan virus.

Jenis darah ABO ditemui oleh Karl Landsteiner pada tahun 1901; beliau menerima Hadiah Nobel dalam Fisiologi atau Perubatan pada tahun 1930 sempena penemuan ini.[5] Jenis darah ABO juga terdapat pada primat lain seperti mawas dan monyet Dunia Lama.[6]
Sejarah
Penemuan
Jenis darah ABO pertama kali ditemui oleh seorang doktor Austria, Karl Landsteiner, bekerja di Institut Patologi-Anatomi Universiti Vienna (kini Universiti Perubatan Vienna). Pada tahun 1900, beliau mendapati bahawa sel darah merah akan bergumpal bersama (aglutinasi) apabila dicampur dalam tabung uji dengan sera daripada orang yang berbeza, dan bahawa beberapa darah manusia juga beraglutinasi dengan darah haiwan.[7] Beliau menulis nota kaki dua ayat:
Serum manusia yang sihat bukan sahaja menggumpal sel merah haiwan, tetapi juga selalunya yang berasal dari manusia, daripada individu lain. Ia masih harus dilihat sama ada penampilan ini berkaitan dengan perbezaan bawaan antara individu atau ia adalah hasil daripada beberapa kerosakan jenis bakteria.[8]
Ini adalah bukti pertama bahawa variasi darah wujud pada manusia - sebelum ini, dipercayai bahawa semua manusia mempunyai darah yang serupa. Pada tahun berikutnya, 1901, beliau membuat pemerhatian muktamad bahawa serum darah seseorang individu akan beraglutinasi hanya dengan individu tertentu. Berdasarkan ini beliau mengklasifikasikan darah manusia kepada tiga kumpulan, iaitu kumpulan A, kumpulan B, dan kumpulan C. Beliau mentakrifkan bahawa kumpulan darah A beraglutinasi dengan kumpulan B, tetapi tidak pernah dengan jenisnya sendiri. Begitu juga, darah kumpulan B beraglutinasi dengan kumpulan A. Darah Kumpulan C berbeza kerana ia beraglutinasi dengan kedua-dua A dan B.[9]
Ini adalah penemuan kumpulan darah yang mana Landsteiner telah dianugerahkan Hadiah Nobel dalam Fisiologi atau Perubatan pada tahun 1930. Dalam makalahnya, beliau merujuk kepada interaksi kumpulan darah tertentu sebagai isoagglutinasi, dan juga memperkenalkan konsep aglutinin (antibodi), yang merupakan asas sebenar tindak balas antigen-antibodi dalam sistem ABO.[10] Beliau menegaskan:
[Ia] boleh dikatakan bahawa terdapat sekurang-kurangnya dua jenis aglutinin yang berbeza, satu dalam A, satu lagi dalam B, dan kedua-duanya bersama-sama dalam C. Sel darah merah lengai kepada aglutinin yang terdapat dalam serum yang sama.[9]
Oleh itu, dia menemui dua antigen (aglutinogen A dan B) dan dua antibodi (aglutinin - anti-A dan anti-B). Kumpulan ketiganya (C) menunjukkan ketiadaan kedua-dua antigen A dan B, tetapi mengandungi anti-A dan anti-B.[10] Pada tahun berikutnya, pelajarnya Adriano Sturli dan Alfred von Disastello menemui jenis keempat (tetapi tidak menamakannya, dan hanya merujuknya sebagai "tiada jenis tertentu").[11][12]

Pada tahun 1910, Ludwik Hirszfeld dan Emil Freiherr von Dungern memperkenalkan istilah O (sifar) bagi kumpulan Landsteiner yang ditetapkan sebagai C, dan AB bagi jenis yang ditemui oleh Sturli dan von Disastello. Mereka juga yang pertama menjelaskan warisan genetik kumpulan darah.[13][14]
Sistem pengelasan

Pakar serologi Czech Jan Janský secara bebas memperkenalkan klasifikasi jenis darah pada tahun 1907 dalam jurnal tempatan.[15] Dia menggunakan angka Rom I, II, III, dan IV (sepadan dengan O, A, B, dan AB moden). Tanpa diketahui Janský, seorang doktor Amerika William L. Moss mencipta klasifikasi yang sedikit berbeza menggunakan berangka yang sama;[16] I, II, III, dan IV miliknya sepadan dengan AB, A, B, dan O moden.[12]
Kedua-dua sistem ini mewujudkan kekeliruan dan bahaya dalam amalan perubatan. Sistem Moss telah diterima pakai di Britain, Perancis dan AS, manakala Janský lebih disukai di kebanyakan negara Eropah dan beberapa bahagian AS. Untuk menyelesaikan kekacauan itu, Persatuan Pakar Imunologi Amerika, Persatuan Pakar Bakteriologi Amerika dan Persatuan Pakar Patologi dan Bakteriologi telah membuat cadangan bersama pada tahun 1921 supaya klasifikasi Jansky diterima pakai berdasarkan keutamaan.[17] Namun begitu, ia tidak diikuti, terutamanya di mana sistem Moss telah digunakan.[18]
Pada tahun 1927, Landsteiner telah berpindah ke Institut Rockefeller untuk Penyelidikan Perubatan di New York. Sebagai ahli jawatankuasa Majlis Penyelidikan Kebangsaan yang berkaitan dengan pengelasan darah darah, beliau mencadangkan untuk menggantikan sistem Janský dan Moss dengan huruf O, A, B, dan AB. (Terdapat satu lagi kekeliruan mengenai penggunaan angka 0 bagi sifar Jerman seperti yang diperkenalkan oleh Hirszfeld dan von Dungern, kerana yang lain menggunakan huruf O bagi ohne, bermakna "tanpa" atau sifar; Landsteiner memilih pilihan terakhir.[18]) Klasifikasi ini telah diterima pakai oleh Majlis Penyelidikan Kebangsaan dan dikenali sebagai klasifikasi Majlis Penyelidikan Kebangsaan, klasifikasi Antarabangsa, dan paling popular klasifikasi "baharu" Landsteiner. Sistem baru diterima secara beransur-ansur dan pada awal 1950-an, ia diikuti secara universal.[19]
Perkembangan lain
Penggunaan praktikal pertama pengelasan darah dalam transfusi adalah oleh seorang doktor Amerika Reuben Ottenberg pada tahun 1907. Terapan berskala besar bermula semasa Perang Dunia Pertama (1914–1915) apabila asid sitrik mula digunakan dalam pencegahan pembekuan darah.[10] Felix Bernstein menunjukkan corak pewarisan kumpulan darah yang betul bagi pelbagai alel pada satu lokus pada tahun 1924.[20] Watkins dan Morgan di England, mendapati bahawa epitop ABO telah diberikan oleh molekul gula, secara khususnya N-asetilgalaktosamina bagi jenis A dan galaktosa bagi jenis B.[21][22][23] Selepas banyak kesusasteraan yang diterbitkan yang mendakwa bahawa bahan ABH semuanya melekat pada glikosfingolipid, Finne et al . (1978) mendapati glikoprotein eritrosit manusia mengandungi rantai polilaktosamina[24] yang mengandungi bahan ABH yang melekat dan mewakili majoriti antigen.[25][26][27] Glikoprotein utama yang membawa antigen ABH dikenal pasti sebagai protein Band 3 dan Band 4.5 dan glikoforin.[28] Kemudian, kumpulan Yamamoto menunjukkan set pemindahan glikosil yang tepat yang memberikan epitop A, B dan O.[29]
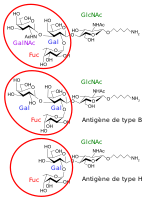
- Rajah menunjukkan rantai karbohidrat yang menentukan kumpulan darah ABO
- Ujian darah Student. Tiga titik darah dicampur dengan serum anti-B (kiri) dan anti-A (kanan).
- Terdapat tiga varian asas antigen imunoglobulin pada manusia yang berkongsi struktur kimia yang hampir sama tetapi berbeza. Bulatan merah menunjukkan di mana terdapat perbezaan dalam struktur kimia dalam tapak pengikat antigen (kadangkala dipanggil tapak penggabungan antibodi) imunoglobulin manusia. Perhatikan antigen jenis O tidak mempunyai tapak pengikat.[30]
Genetik
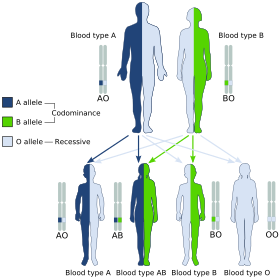
Kumpulan darah diwarisi daripada kedua-dua ibu bapa. Jenis darah ABO dikawal oleh satu gen (gen ABO) dengan tiga jenis alel yang disimpulkan daripada genetik klasik: i, IA, dan IB. Nama I bermaksud isoaglutinogen, istilah lain bagi antigen.[31] Gen tersebut mengekod glikosiltransferase—enzim yang mengubah kandungan karbohidrat antigen sel darah merah. Gen tersebut terletak pada lengan panjang kromosom kesembilan (9q34).[32]
Alel IA memberikan jenis A, IB memberikan jenis B, dan i memberikan jenis O. Oleh kerana kedua-dua IA dan IB mendominasi i, hanya orang ii mempunyai darah jenis O. Individu dengan IA IA atau IA i mempunyai jenis darah A, dan individu IBIB atau IBi mempunyai jenis B. Individu IAIB mempunyai kedua-dua fenotip, kerana A dan B menyatakan hubungan dominasi khas: kodominan (dominan bersama), yang bermaksud ibu bapa jenis A dan B boleh mempunyai anak AB. Pasangan dengan jenis A dan jenis B juga boleh mempunyai anak jenis O jika kedua-duanya bersifat heterozigot (IBi dan IAi ). Fenotip cis-AB mempunyai satu enzim yang mencipta kedua-dua antigen A dan B. Sel darah merah yang terhasil biasanya tidak mengekspresikan antigen A atau B pada tahap yang sama seperti yang dijangkakan pada kumpulan biasa A1 atau B sel darah merah, yang boleh membantu menyelesaikan masalah kumpulan darah yang nampaknya mustahil secara genetik.[33]
Subkumpulan
Golongan darah A mengandungi kira-kira 20 subkumpulan, di mana A1 dan A2 adalah yang paling biasa (lebih 99%). A1 membentuk kira-kira 80% daripada semua darah jenis A, dengan A2 membentuk hampir semua yang lain.[34] Kedua-dua subkumpulan ini tidak selalu boleh ditukar ganti setakat transfusi berkenaan, kerana sesetengah individu A2 menghasilkan antibodi terhadap antigen A1. Komplikasi kadangkala boleh timbul dalam kes yang jarang berlaku dalam pemindahan darah.[34]
Dengan perkembangan penjujukan DNA, adalah mungkin untuk mengenal pasti bilangan alel yang lebih besar di lokus ABO, setiap satunya boleh dikategorikan sebagai A, B, atau O dari segi tindak balas kepada transfusi, tetapi yang boleh dibezakan. dengan variasi dalam urutan DNA. Terdapat enam alel biasa dalam individu putih gen ABO yang menghasilkan jenis darah seseorang:[35][36]
| A | B | O |
|---|---|---|
| A101 (A1) A201 (A2) | B101 (B1) | O01 (O1) O02 (O1v) O03 (O2) |
Kajian yang sama juga mengenal pasti 18 alel langka, yang secara amnya mempunyai aktiviti glikosilasi yang lebih lemah. Orang yang mempunyai alel lemah A kadangkala boleh mengekspresikan antibodi anti-A, walaupun ini biasanya tidak signifikan secara klinikal kerana mereka tidak berinteraksi secara stabil dengan antigen pada suhu badan.[37]
Kepentingan klinikal
Molekul karbohidrat pada permukaan sel darah merah mempunyai peranan dalam integriti membran sel, lekatan sel, pengangkutan membran molekul, dan bertindak sebagai reseptor untuk ligan ekstrasel, dan enzim. Antigen ABO didapati mempunyai peranan yang sama pada sel epitelium serta sel darah merah. [38] [39]
Pendarahan dan trombosis (faktor von Willebrand)
Antigen ABO juga dinyatakan pada faktor von Willebrand (vWF) glikoprotein,[40] yang mengambil bahagian dalam hemostasis (kawalan pendarahan). Malah, darah jenis O juga terdedah kepada pendarahan, [41] kerana 30% daripada jumlah variasi genetik yang diperhatikan dalam plasma vWF dijelaskan oleh kesan kumpulan darah ABO,[42] dan individu dengan darah kumpulan O biasanya mempunyai kekurangan ketara tahap plasma vWF (dan Faktor VIII) berbanding individu bukan O.[43][44] Di samping itu, vWF terurai dengan lebih cepat disebabkan oleh kelaziman kumpulan darah O yang lebih tinggi dengan varian Cys1584 vWF (polimorfisme asid amino dalam vWF):[45] gen ADAMTS13 (protease pemotong vWF) dipeta di kromosom manusia 9 jalur q34.2, lokus yang sama dengan jenis darah ABO. Tahap vWF yang lebih tinggi adalah lebih biasa di kalangan orang yang mengalami strok iskemia (daripada pembekuan darah) buat kali pertama. Hasil kajian ini mendapati kejadian itu tidak dipengaruhi oleh polimorfisme ADAMTS13, dan satu-satunya faktor genetik yang ketara ialah kumpulan darah seseorang.[46]
Aplikasi klinikal
Dalam sel manusia, alel ABO dan glikosiltransferase yang dikodkan telah diterangkan dalam beberapa keadaan onkologi.[47] Melalui antibodi monoklon anti-GTA/GTB, telah ditunjukkan bahawa kehilangan enzim ini dikaitkan dengan epitelium pundi kencing dan mulut malignan.[48][49] Tambahan pula, ekspresi antigen kumpulan darah ABO dalam tisu manusia normal bergantung kepada jenis pembezaan epitelium. Dalam kebanyakan karsinoma manusia, termasuk karsinoma mulut, peristiwa penting sebagai sebahagian daripada mekanisme asas ialah penurunan ekspresi antigen A dan B.[50] Beberapa kajian telah memerhatikan bahawa peraturan turun relatif GTA dan GTB berlaku dalam karsinoma mulut yang berkaitan dengan perkembangan tumor.[50][51] Baru-baru ini, kajian persatuan luas genom (GWAS) telah mengenal pasti varian dalam lokus ABO yang dikaitkan dengan kerentanan kepada kanser pankreas.[52] Di samping itu, satu lagi kajian GWAS yang besar telah mengaitkan kumpulan darah ABO-histo serta status rembesan FUT2 dengan kehadiran dalam mikrobiom usus spesies bakteria tertentu. Dalam kes ini, persatuan itu adalah dengan Bacteroides dan Faecalibacterium spp. Bacteroides dalam unit taksonomi operasi (OTU) yang sama telah terbukti dikaitkan dengan penyakit radang usus,[53][54] oleh itu, kajian mencadangkan peranan penting untuk antigen kumpulan histo-darah ABO sebagai calon untuk modulasi langsung mikrobiom manusia dalam kesihatan dan penyakit.[55]
Penanda klinikal
Kajian skor risiko genetik multilokus berdasarkan gabungan 27 lokus, termasuk gen ABO, mengenal pasti individu yang berisiko tinggi terhadap kejadian dan kejadian penyakit arteri koronari berulang, serta manfaat klinikal yang dipertingkatkan daripada terapi statin. Kajian ini berdasarkan kajian kohort komuniti (kajian Malmo Diet dan Cancer) dan empat ujian terkawal rawak tambahan bagi kohort pencegahan primer (JUPITER dan ASCOT) dan kohort pencegahan sekunder (CARE dan PROVE IT-TIMI 22).[56]
Pengubahan antigen ABO demi pemindahan darah
Pada April 2007, pasukan penyelidik antarabangsa mengumumkan dalam jurnal Nature Biotechnology sebuah cara yang murah dan cekap untuk menukar darah jenis A, B, dan AB kepada jenis O.[57] Ini dilakukan dengan menggunakan enzim glikosidase daripada bakteria tertentu untuk menanggalkan antigen kumpulan darah daripada sel darah merah. Penyingkiran antigen A dan B masih tidak menangani masalah antigen kumpulan darah Rh pada sel darah individu Rh positif, dan oleh itu darah daripada penderma Rh negatif mesti digunakan. Darah semacam itu dinamakan "enzim ditukar kepada darah O" (ECO). Percubaan pesakit akan dijalankan sebelum kaedah itu boleh dipercayai dalam situasi langsung. Satu percubaan Fasa II sedemikian telah dilakukan pada darah B-to-O pada tahun 2002.[58]
Satu lagi pendekatan terhadap masalah antigen darah ialah darah tiruan, yang boleh bertindak sebagai pengganti semasa kecemasan.[59]
Pseudosains
Semasa tahun 1930-an, hubung kait kumpulan darah kepada jenis personaliti menjadi popular di Jepun dan kawasan lain di dunia.[60] Kajian perkaitan ini masih belum mengesahkan kewujudannya secara muktamad.[61]
Idea lain yang popular tetapi belum terbukti secara saintifik termasuk penggunaan diet jenis darah, dakwaan kumpulan A menyebabkan mabuk yang teruk, kumpulan O dikaitkan dengan gigi yang sempurna dan mereka yang mempunyai kumpulan darah A2 mempunyai IQ tertinggi . Bukti saintifik yang menyokong konsep ini adalah terhad.[62]
Rujukan
Bacaan lanjut
- Dean L (2005). "Chapter 5: The ABO blood group". Blood Groups and Red Cell Antigens. Dicapai pada 24 Mac 2007.
- Farr A (1 April 1979). "Blood group serology--the first four Disades (1900–1939)". Med Hist. 23 (2): 215–26. doi:10.1017/s0025727300051383. PMC 1082436. PMID 381816.